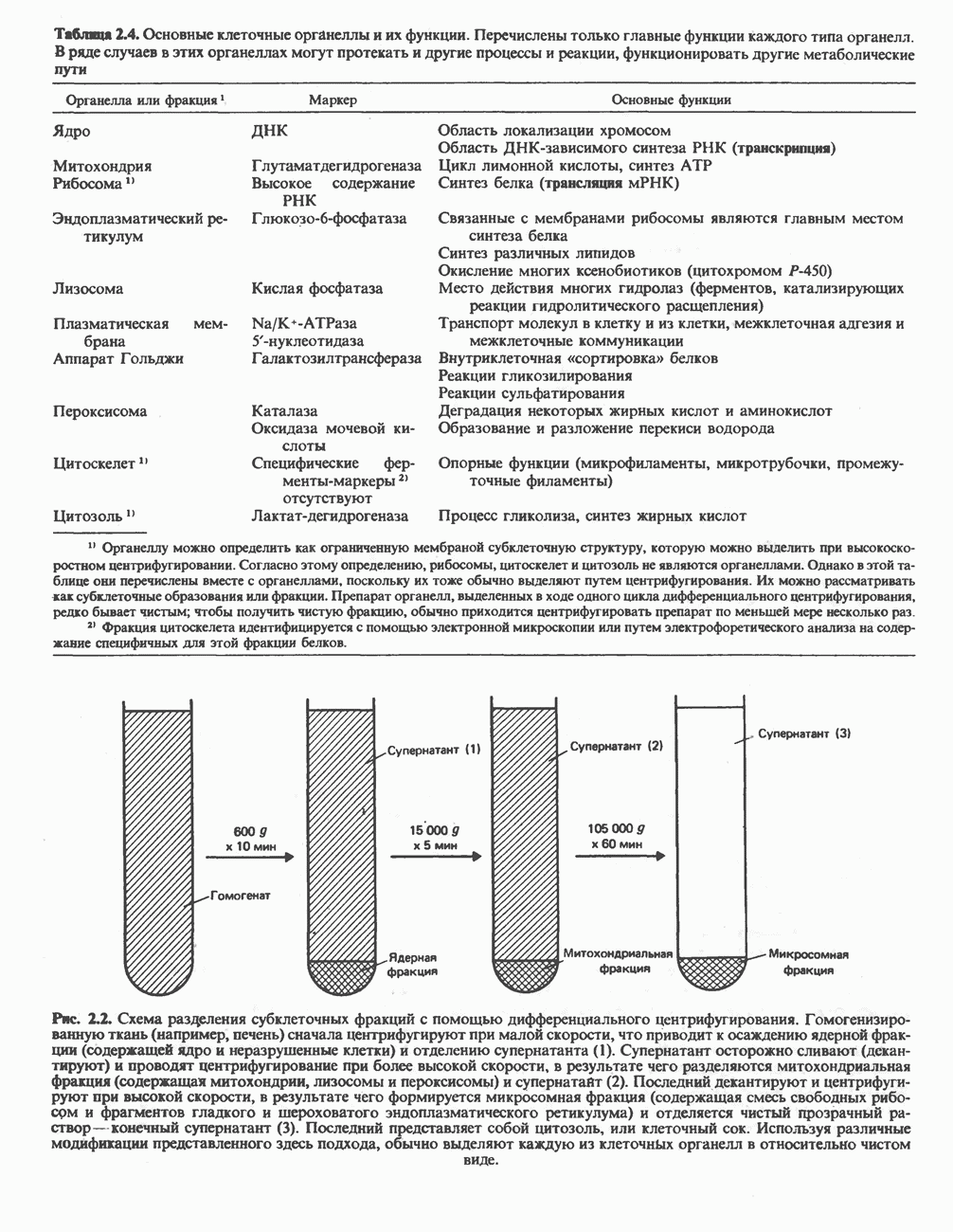
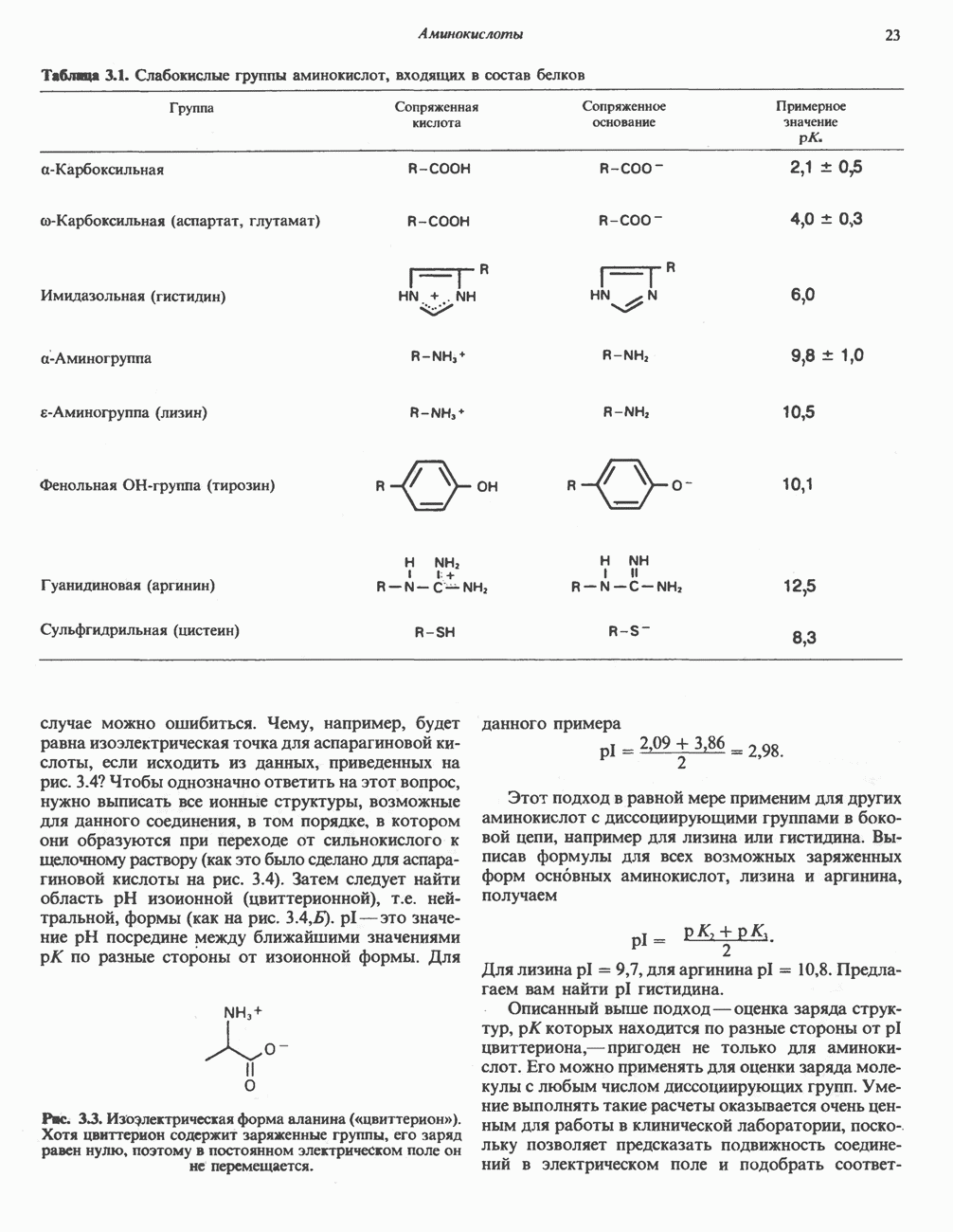
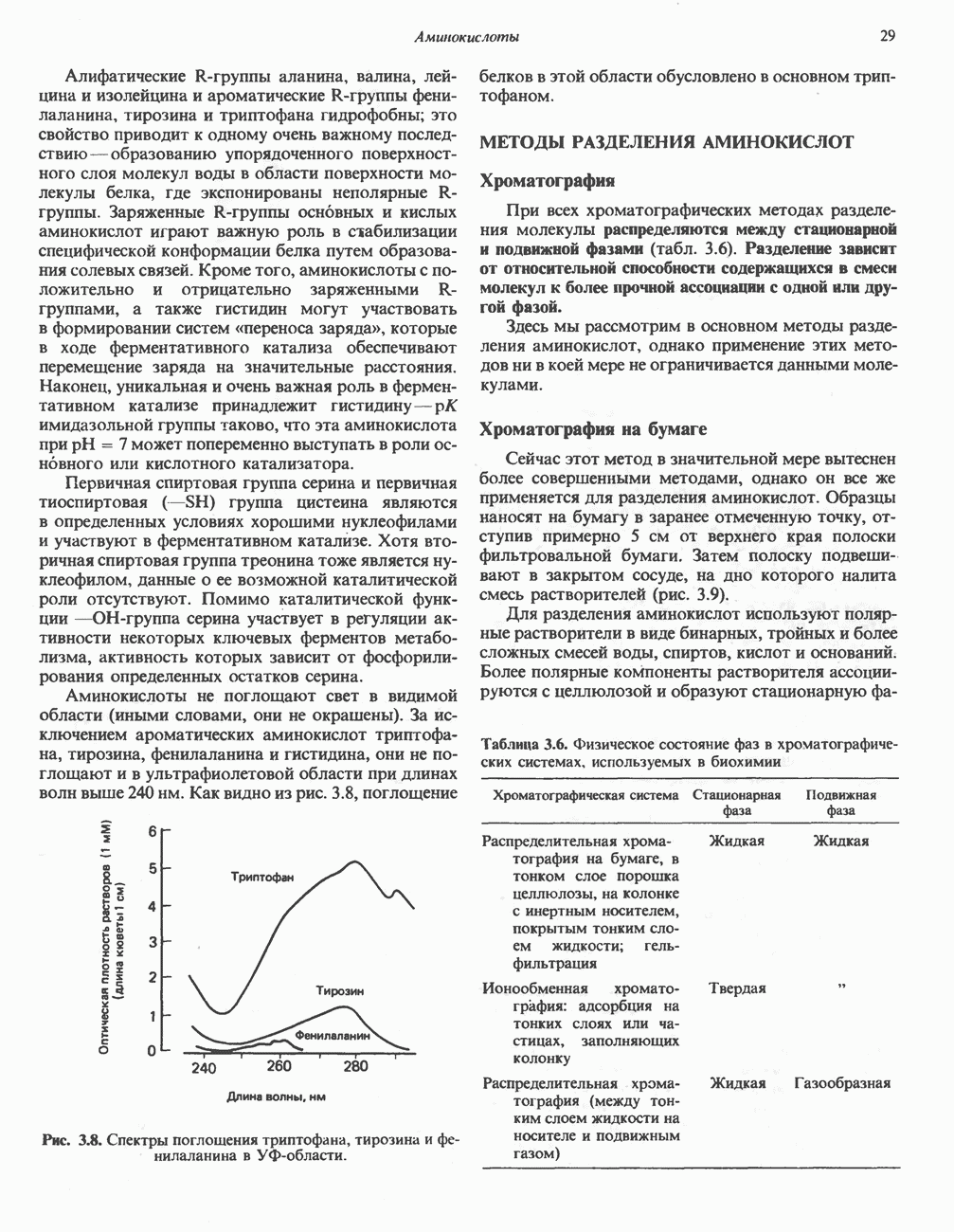
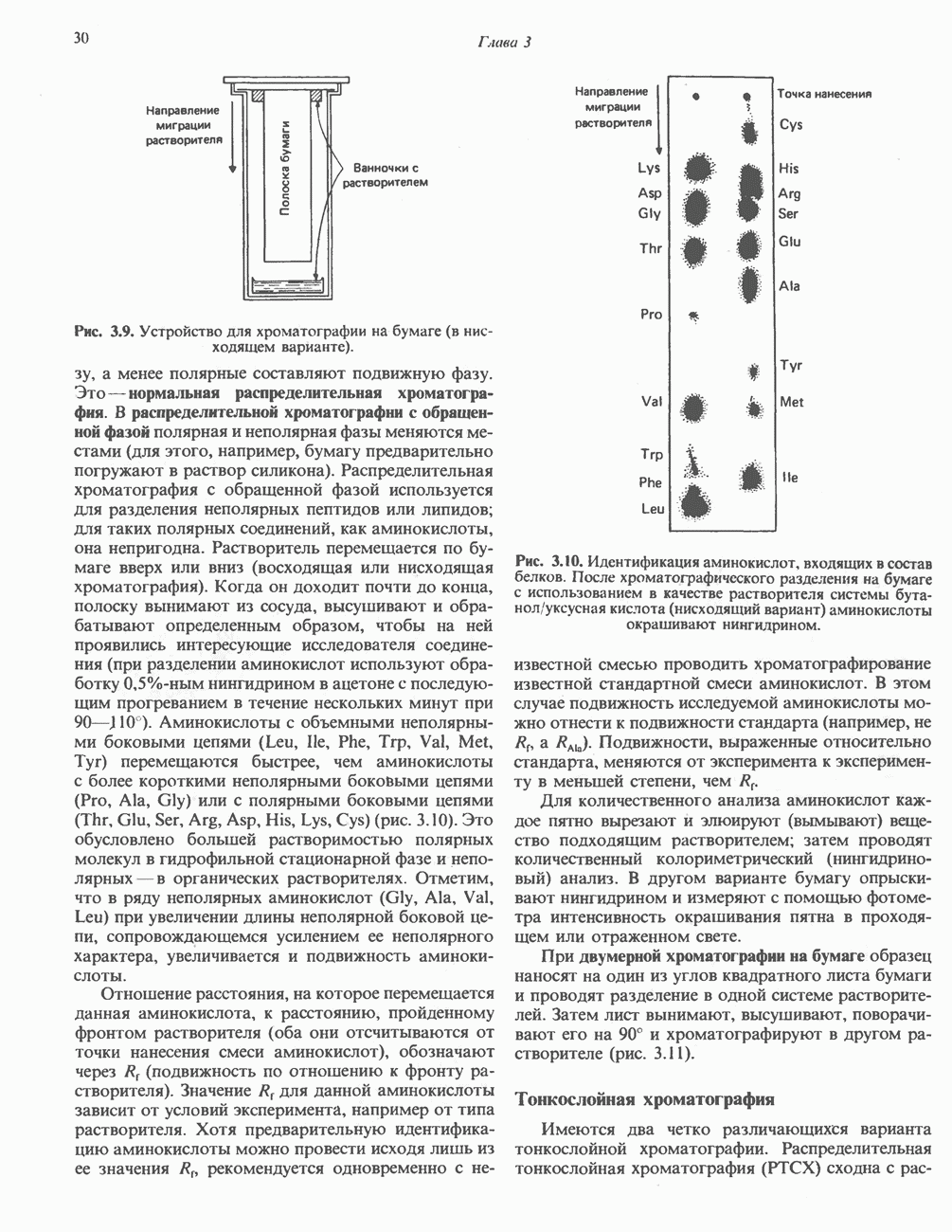
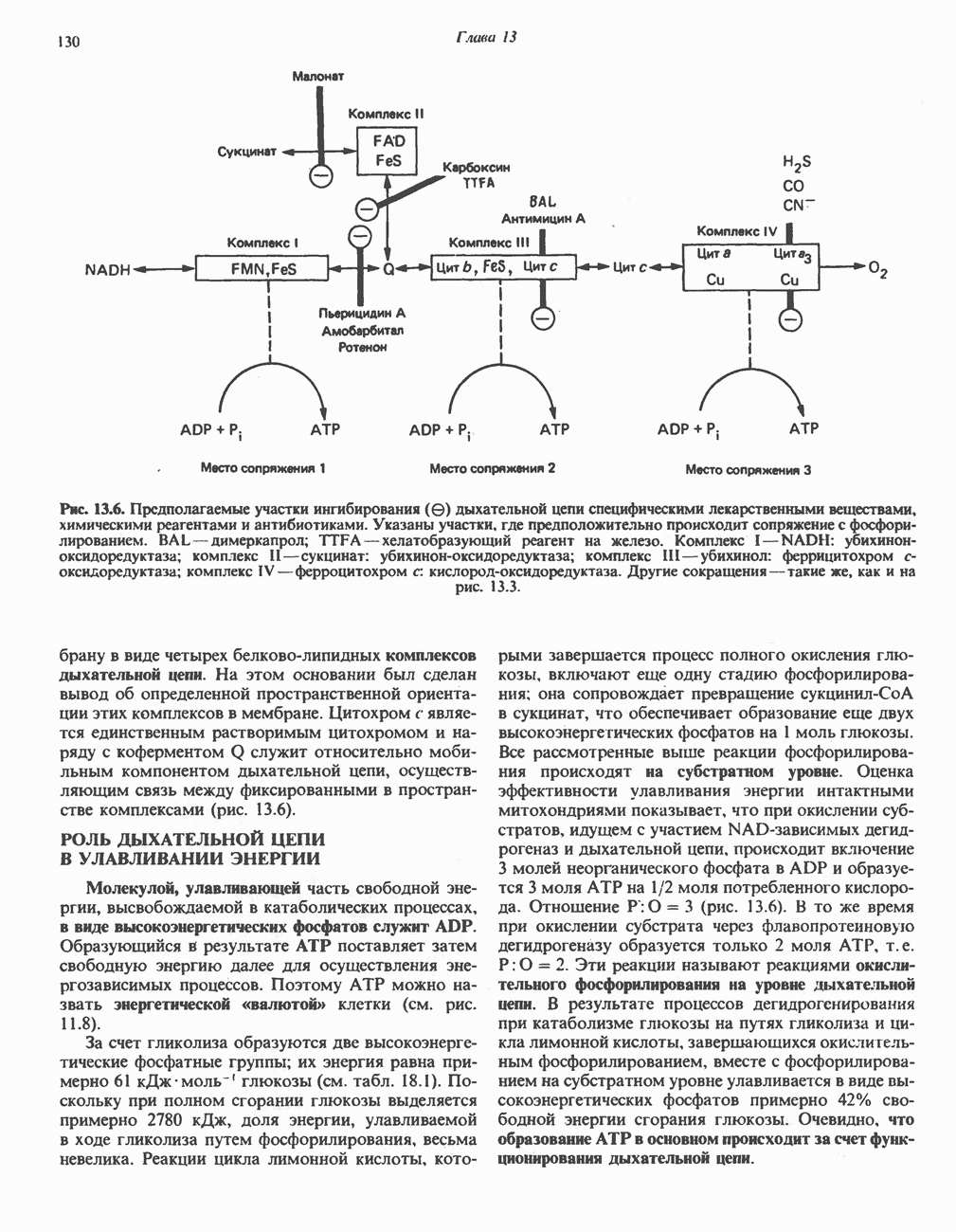
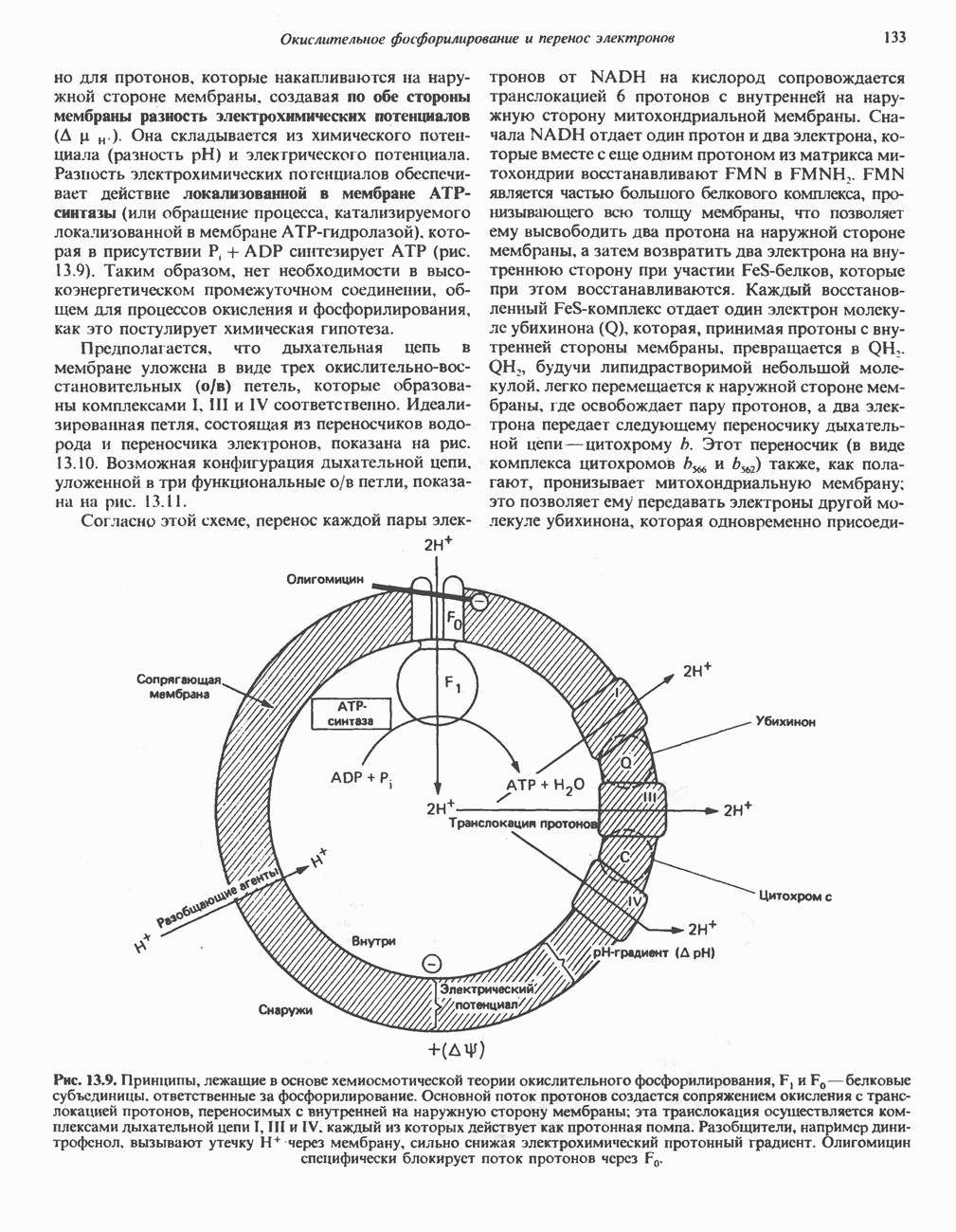
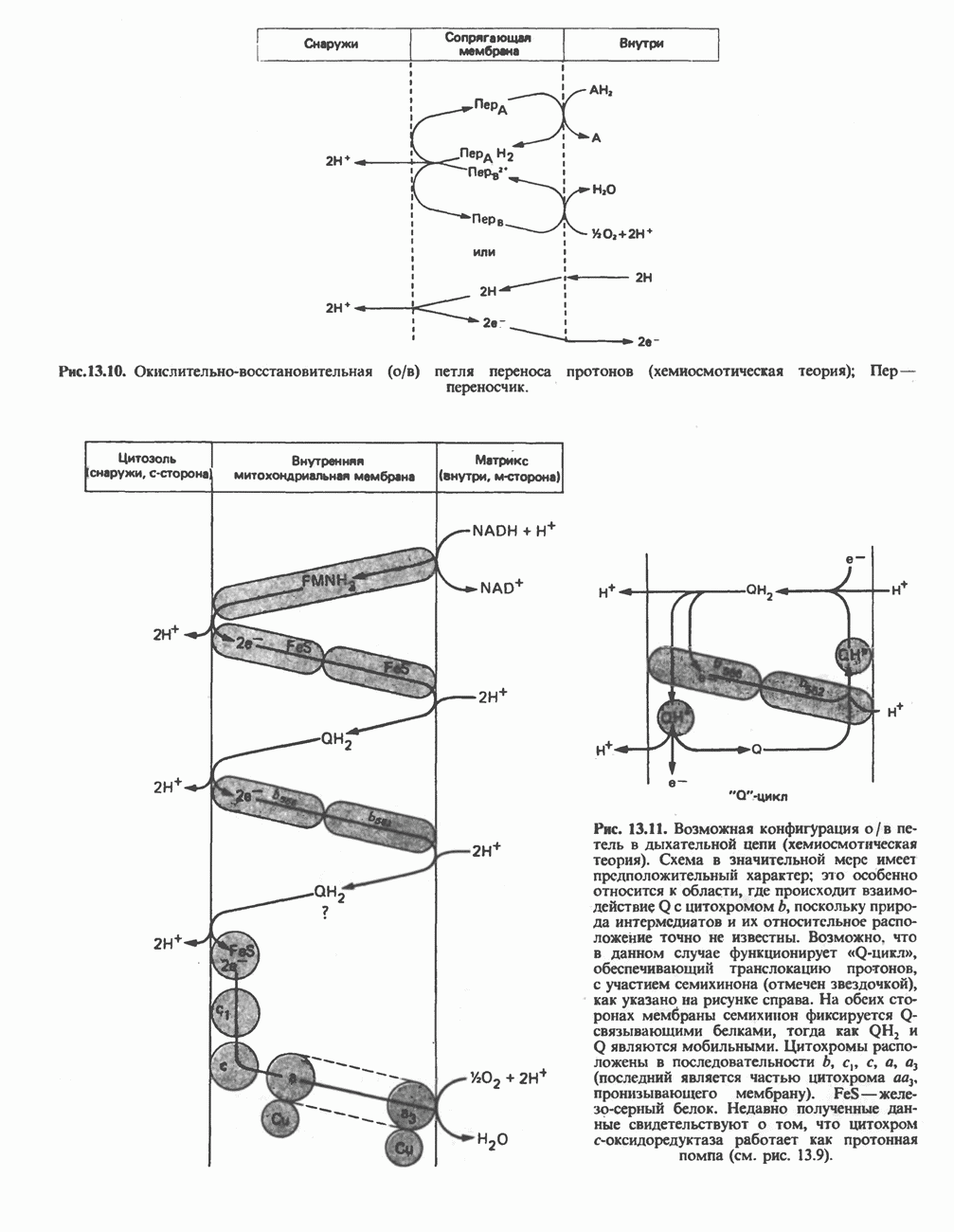
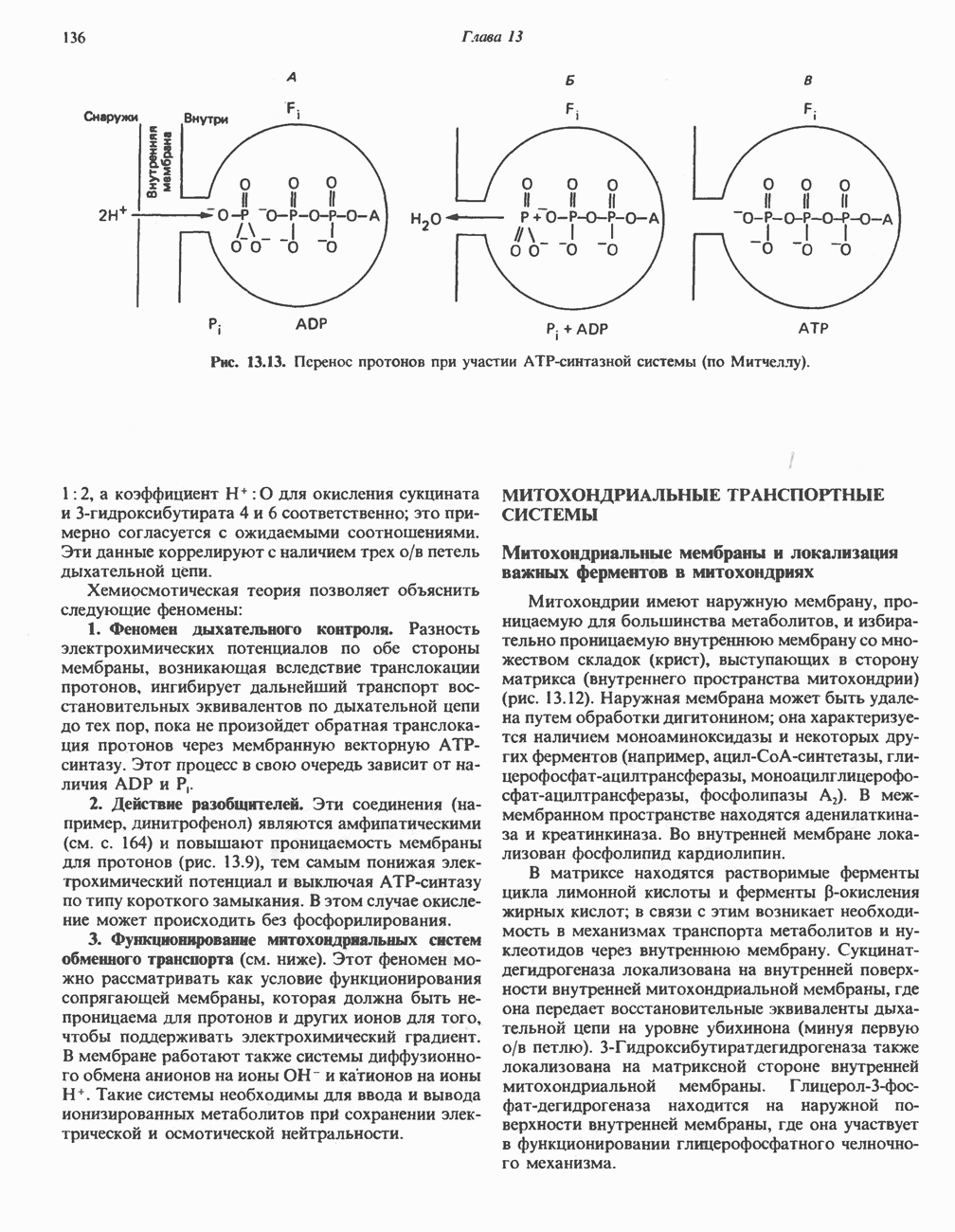
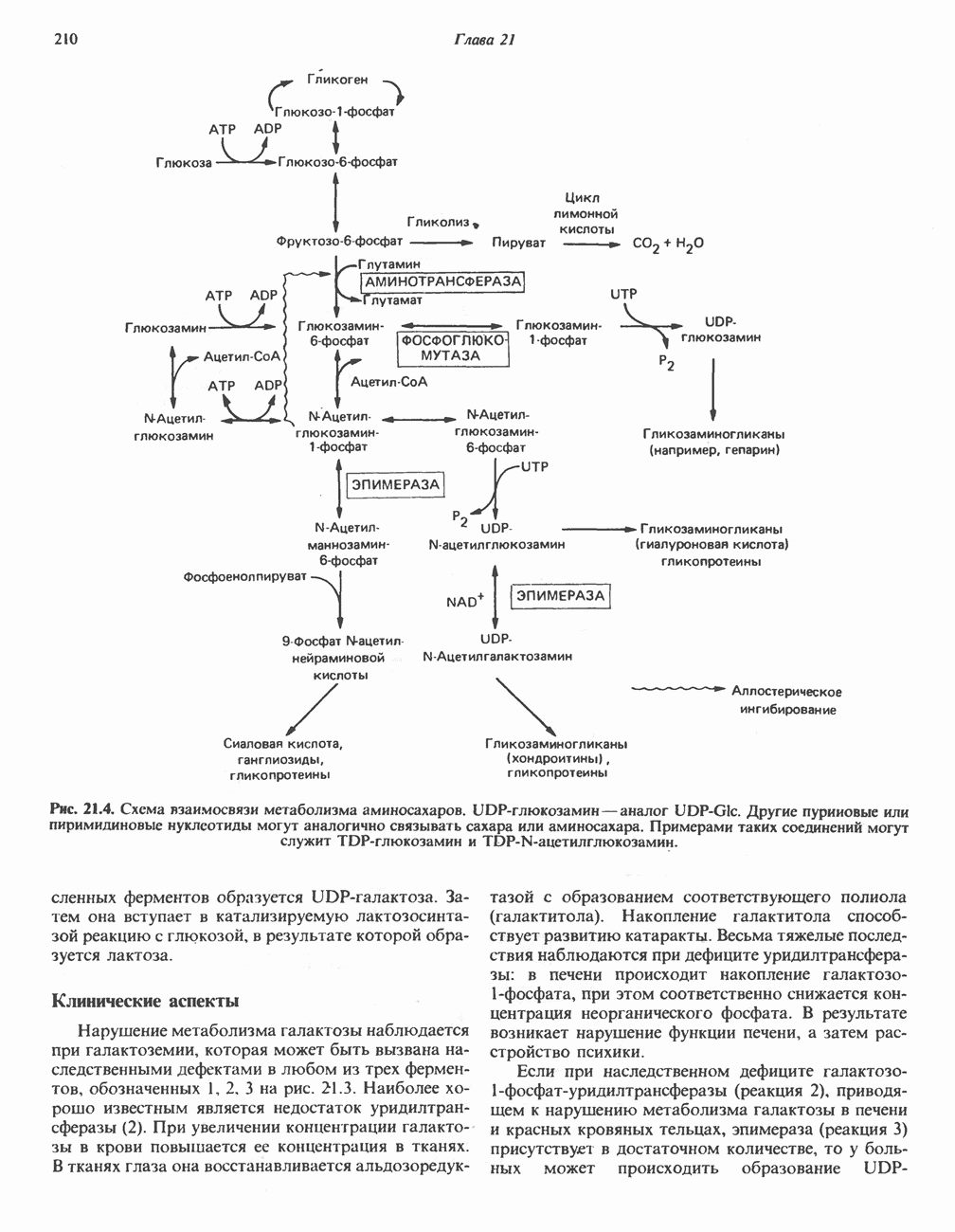
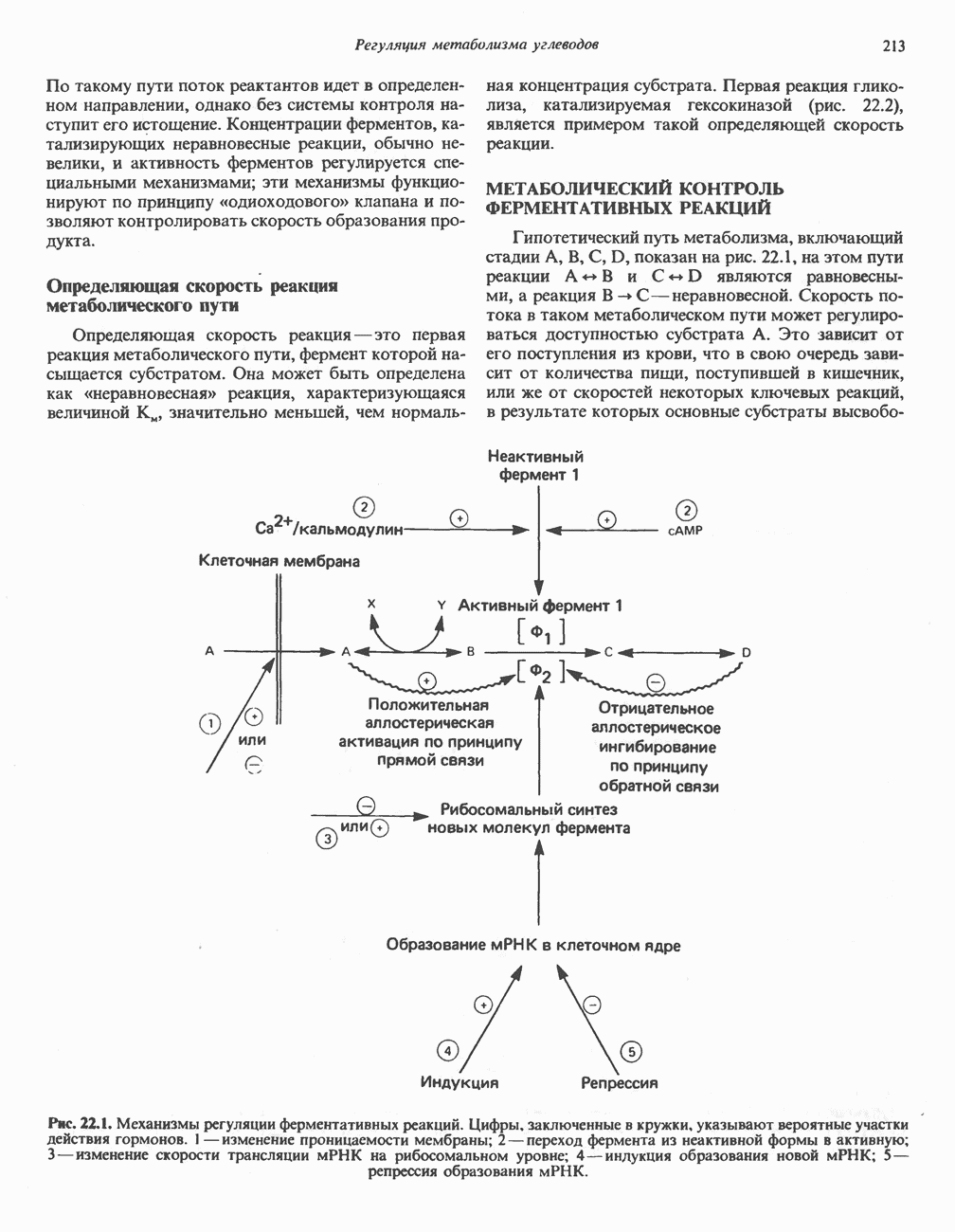
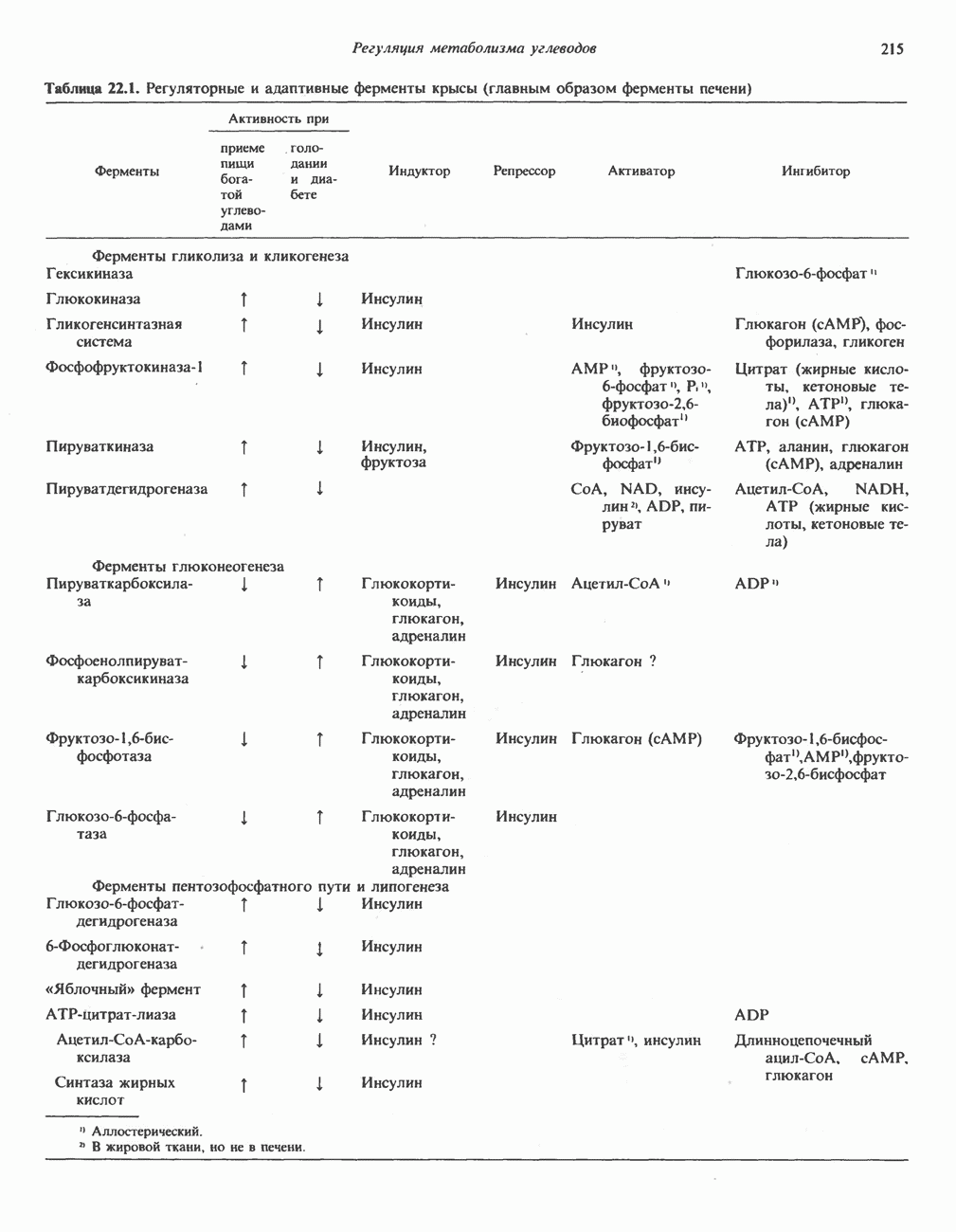
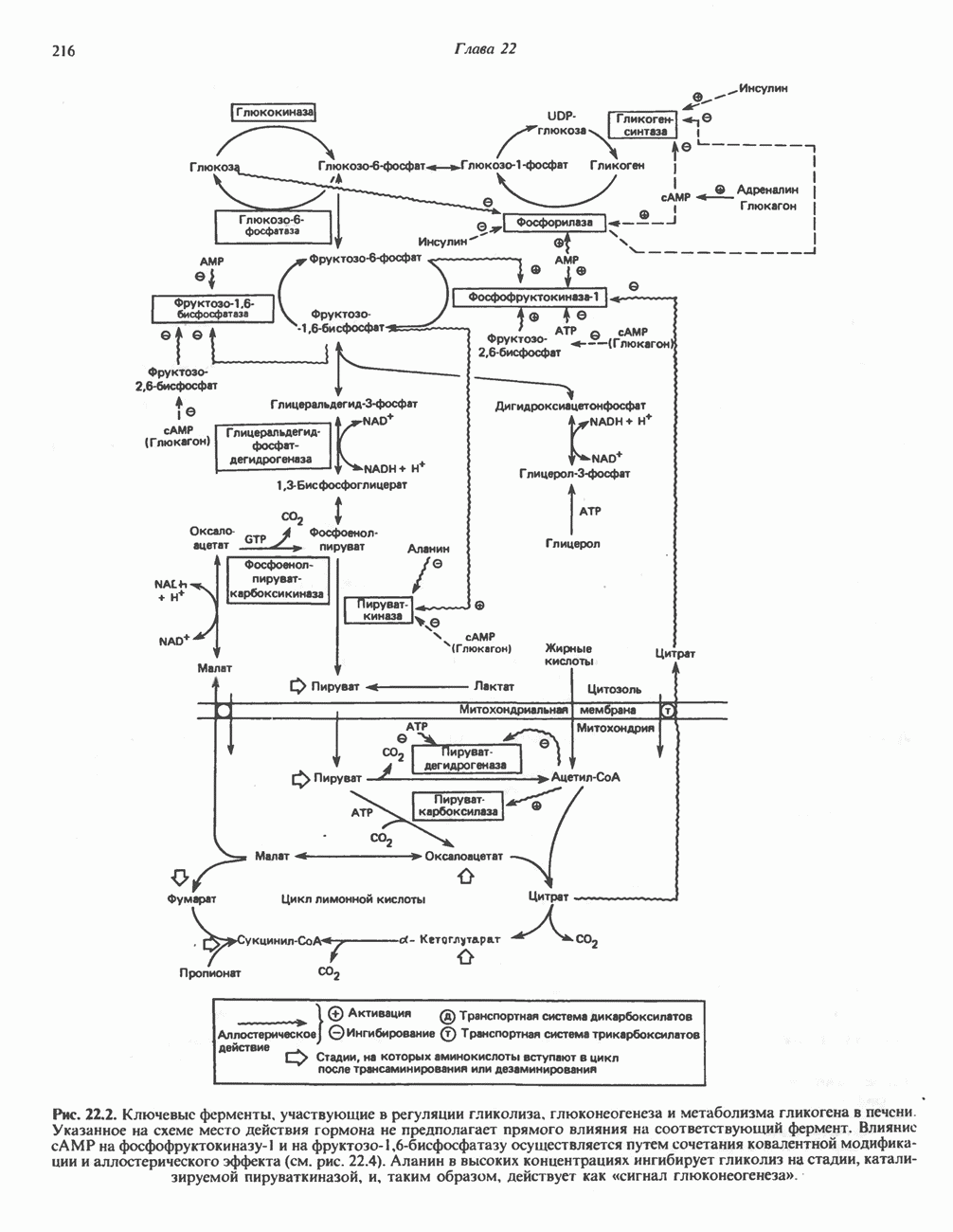
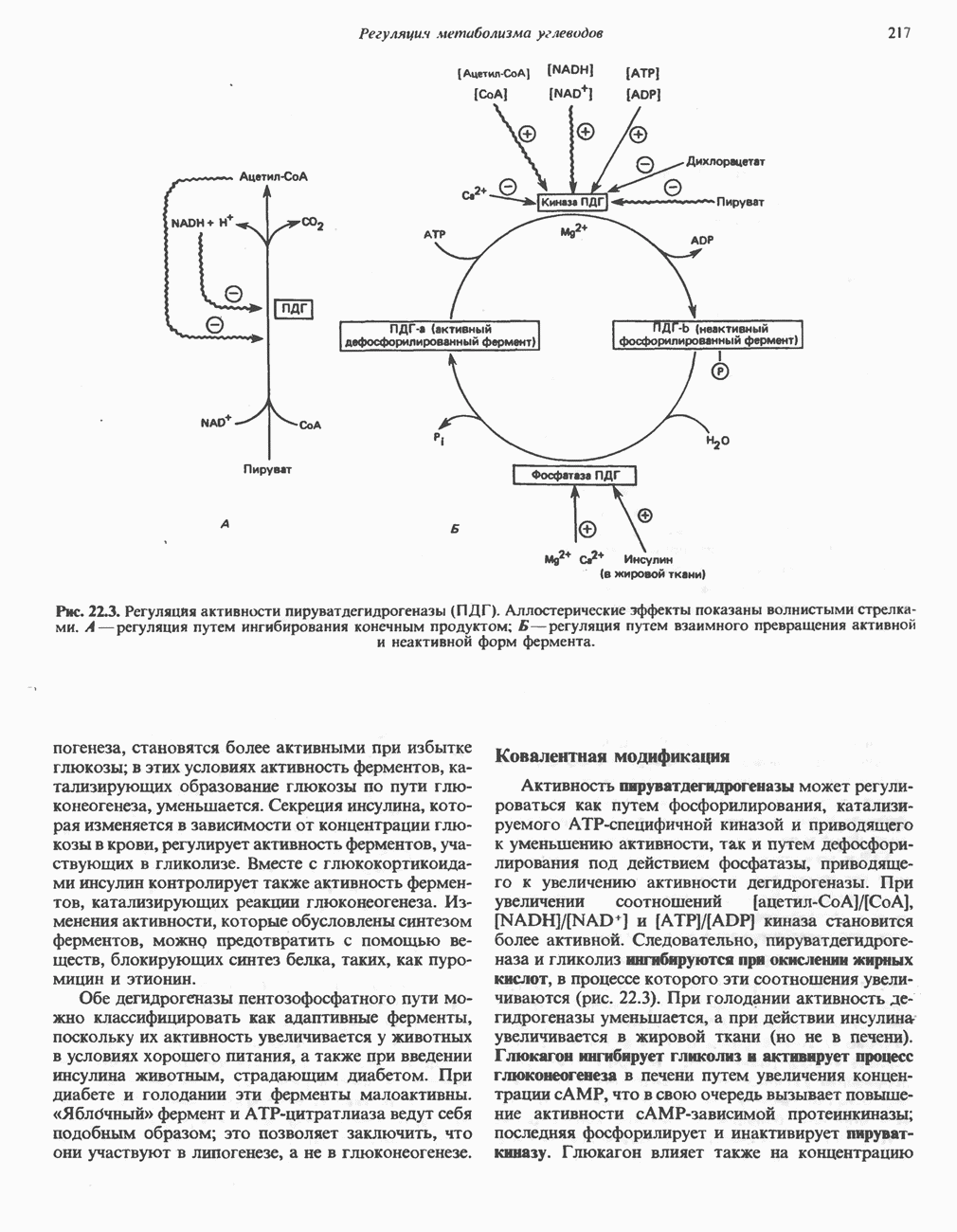
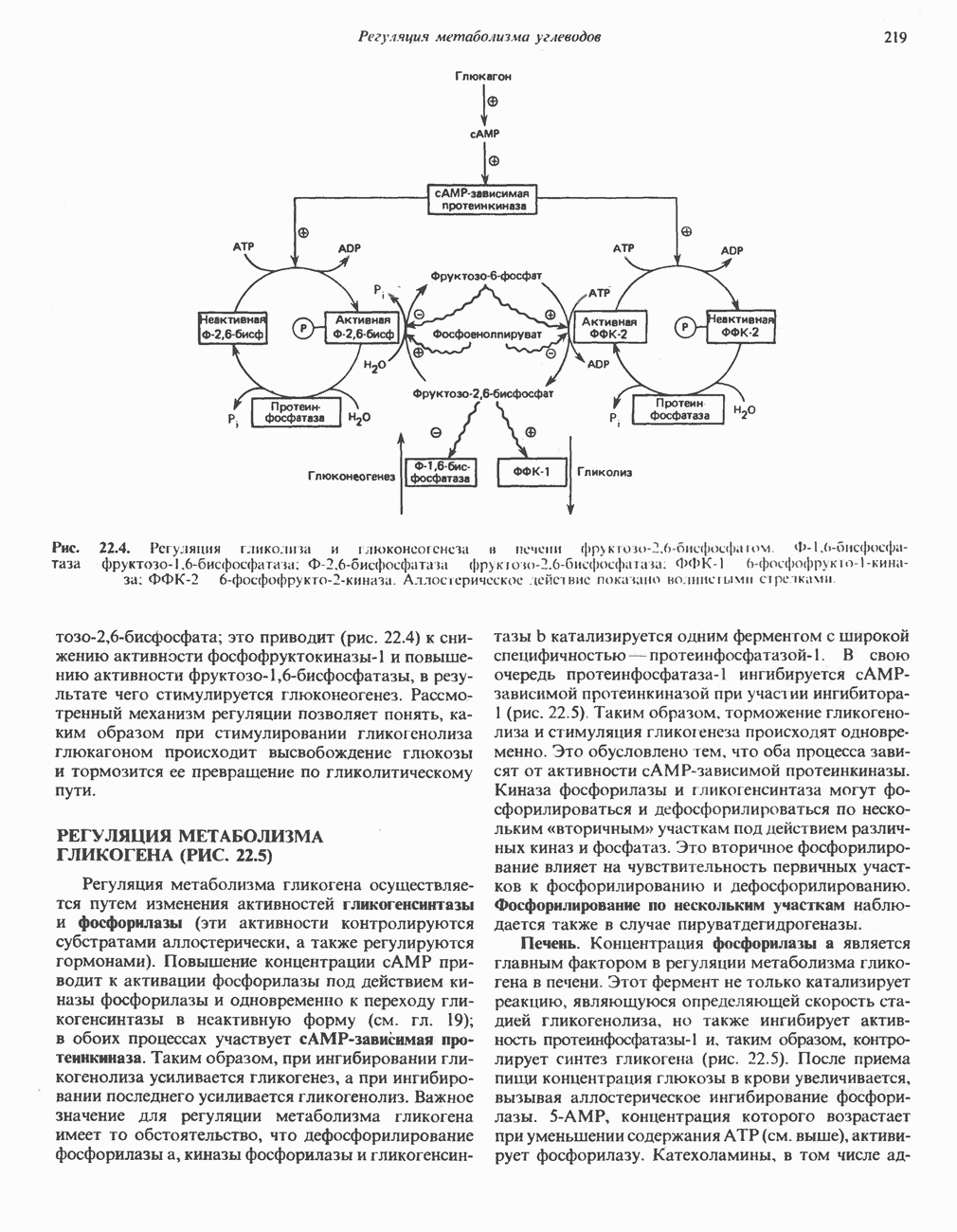
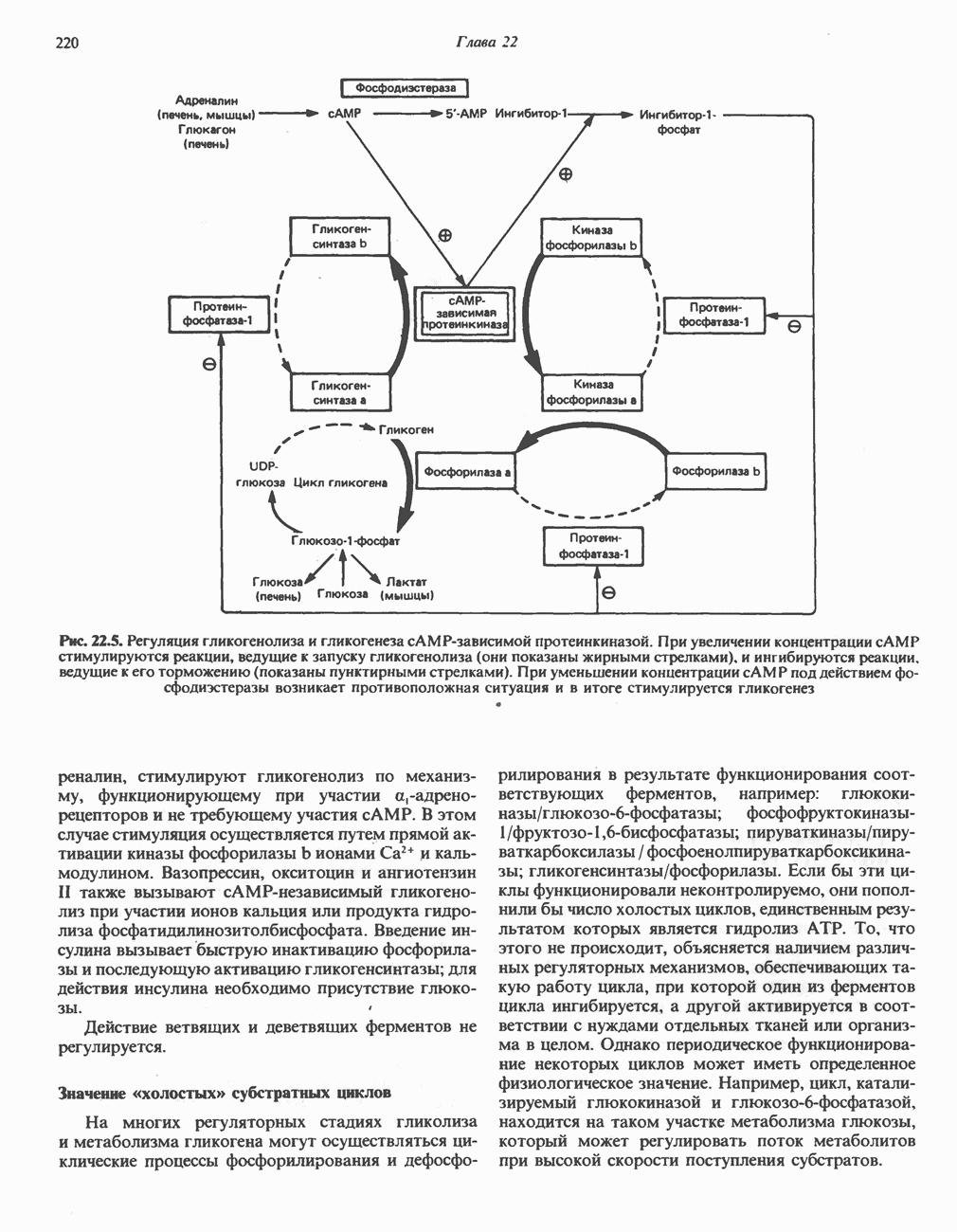
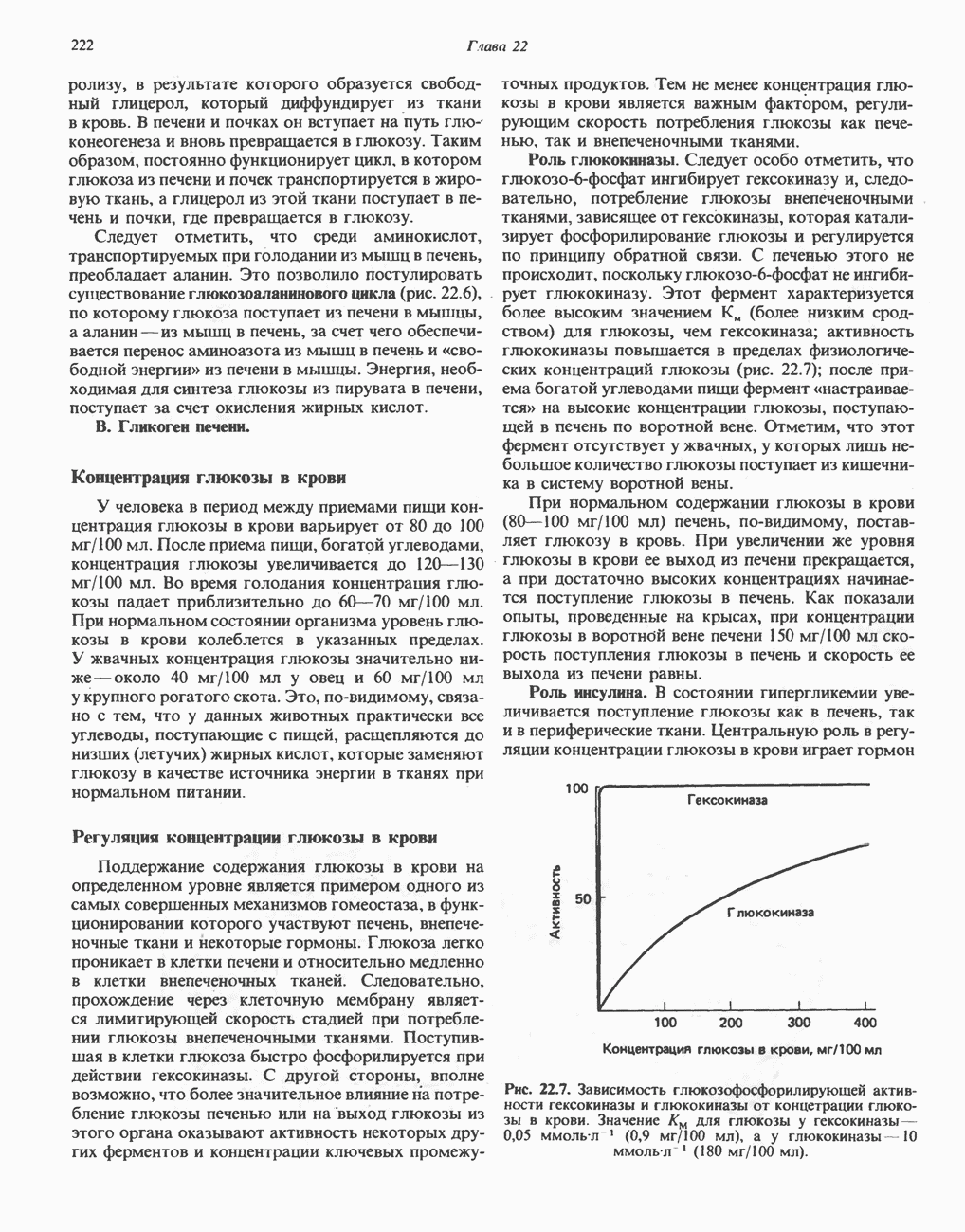
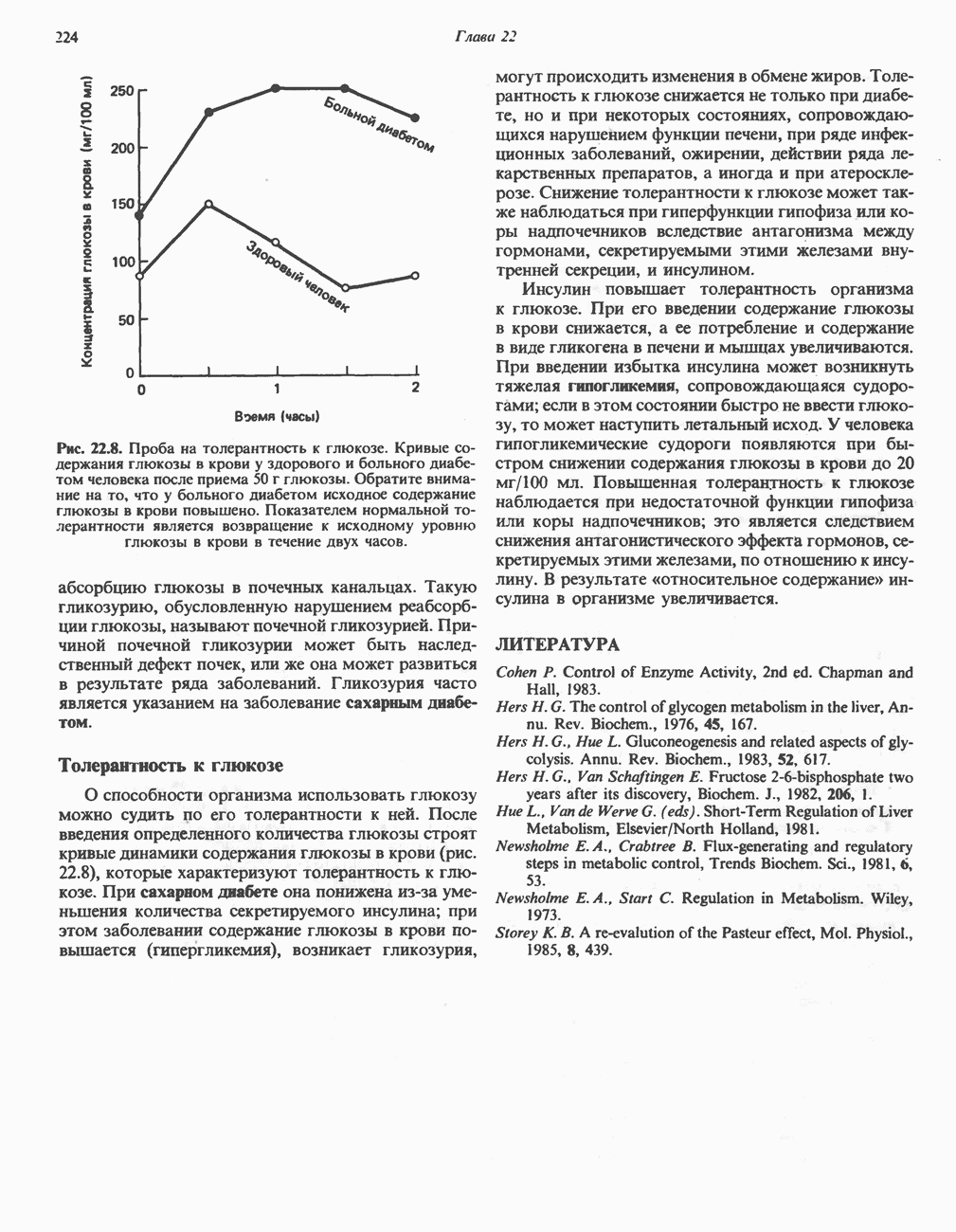
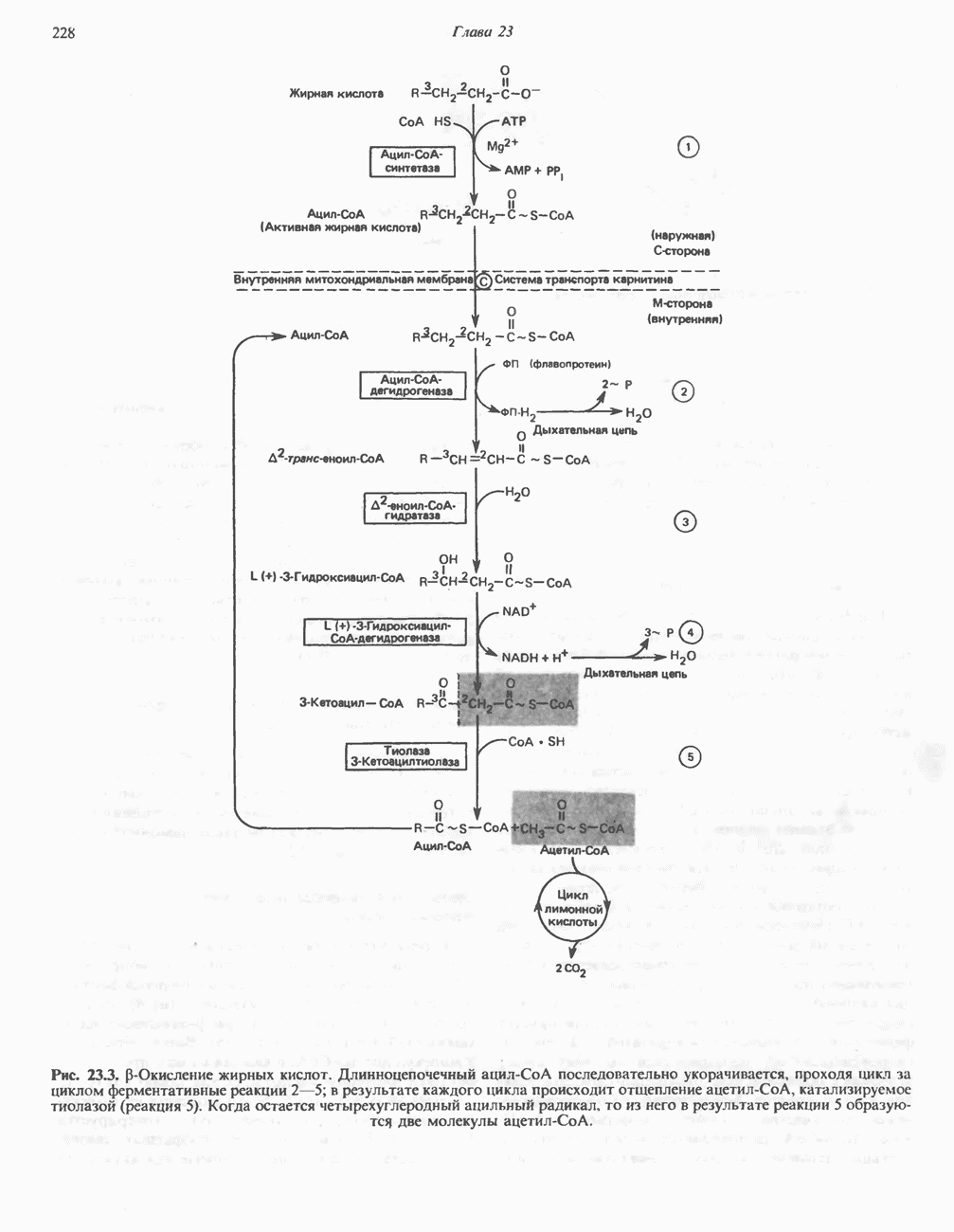
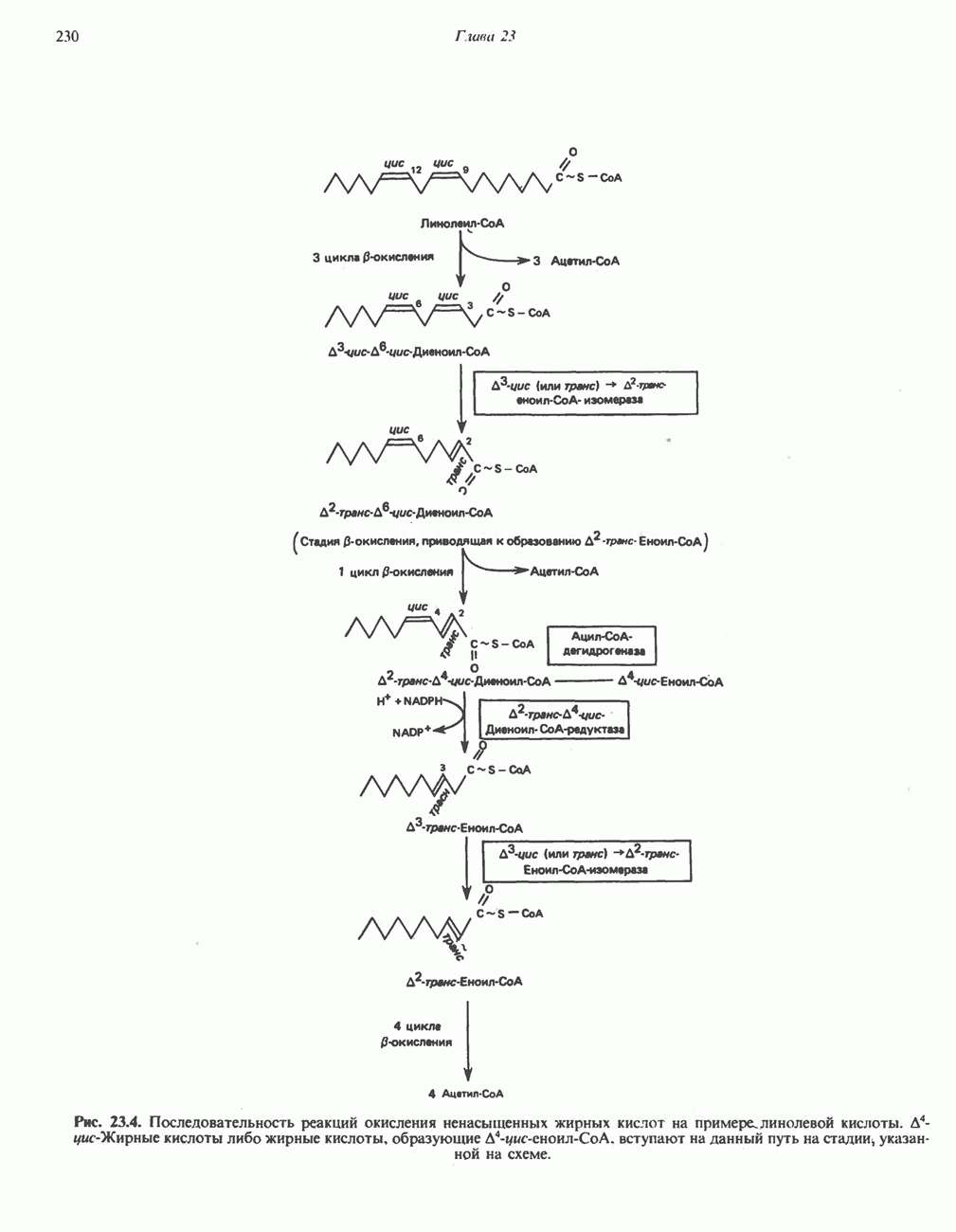
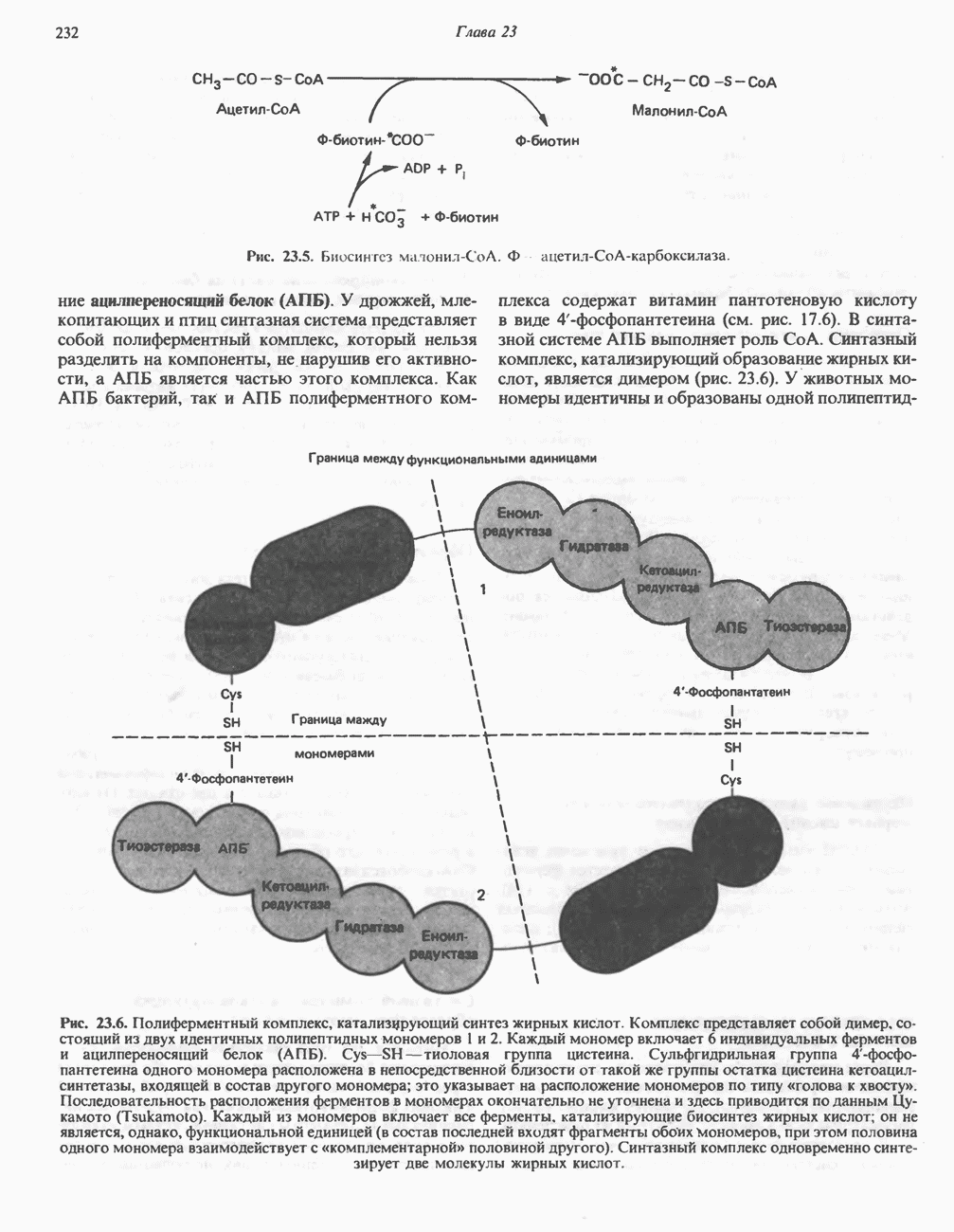
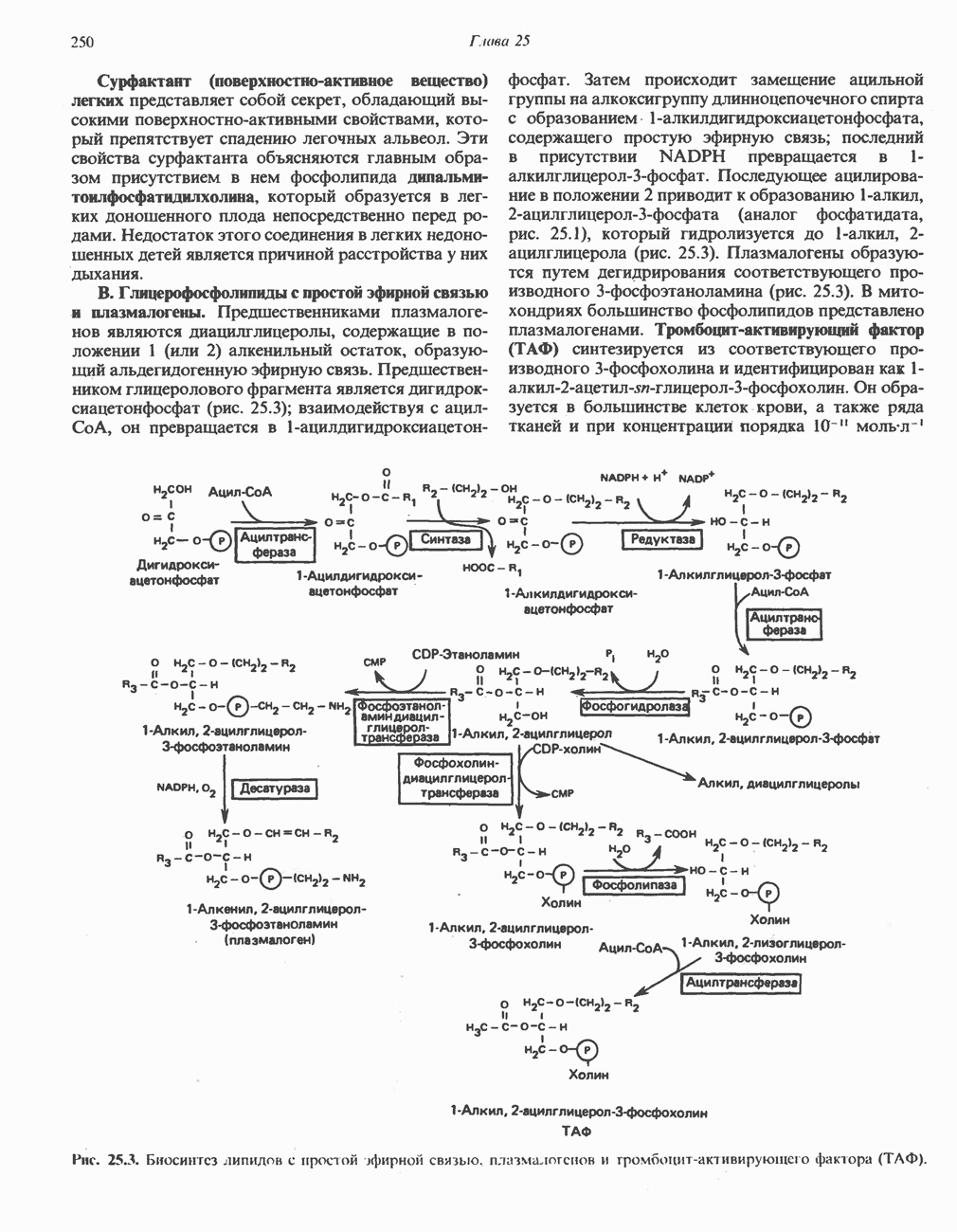
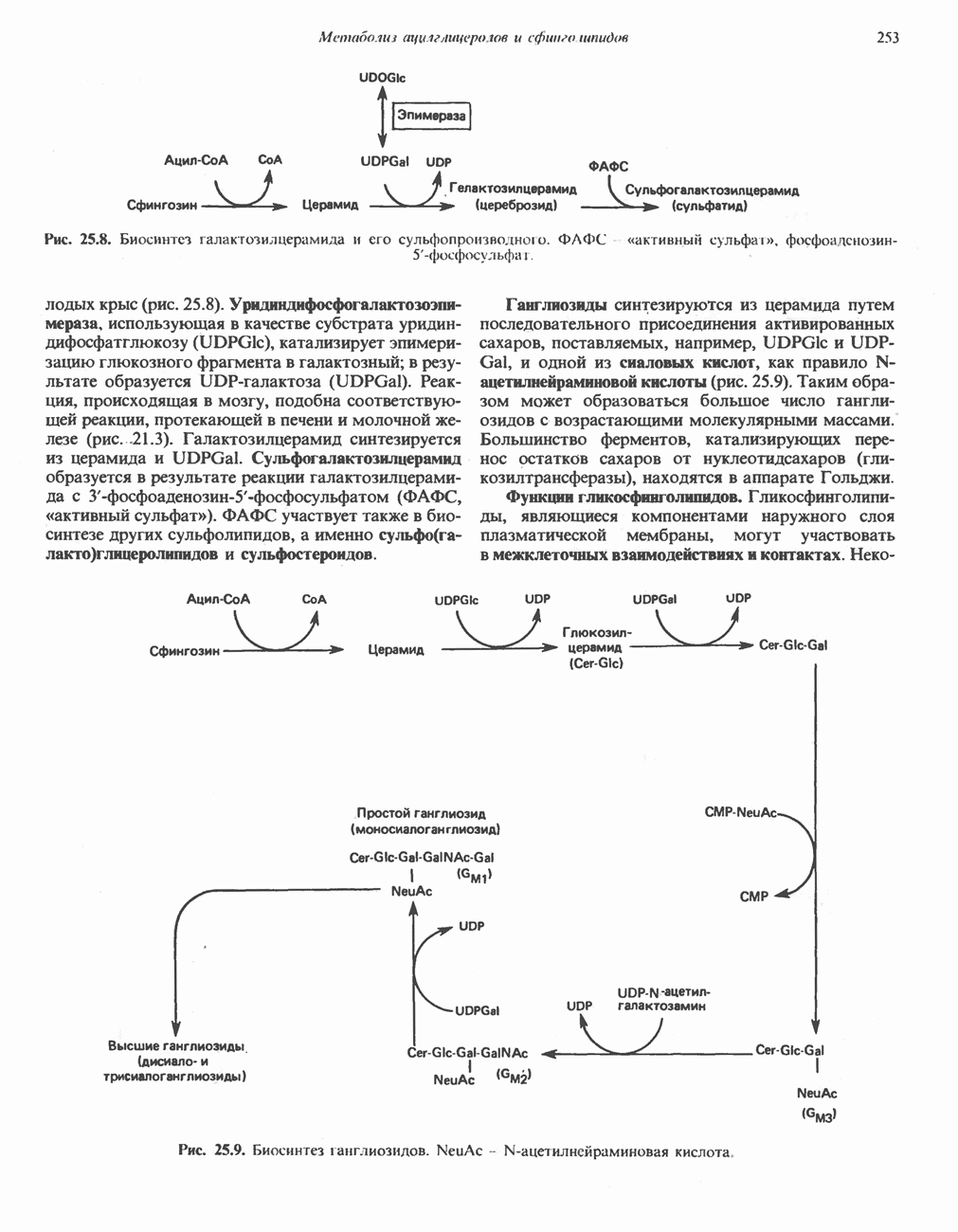
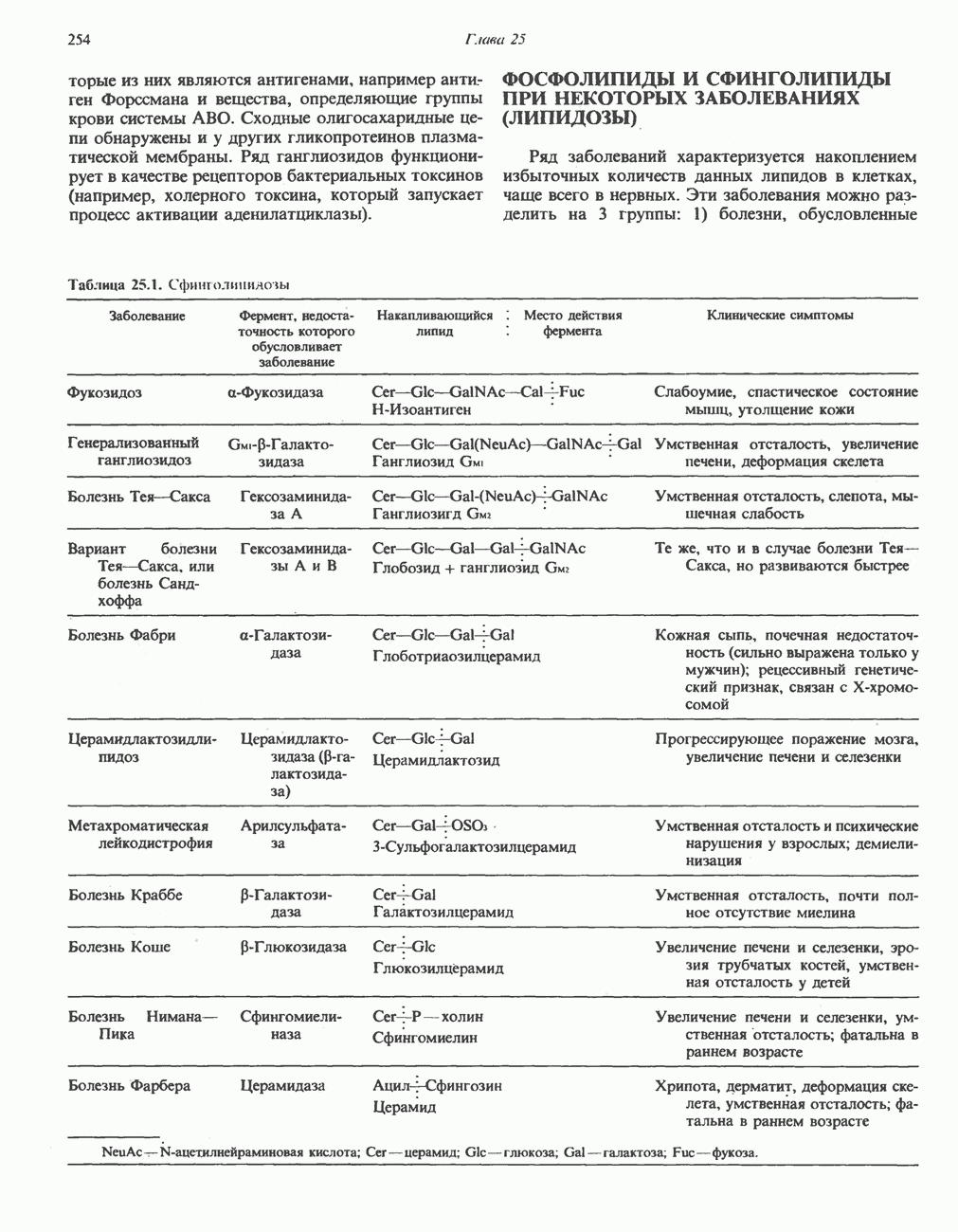
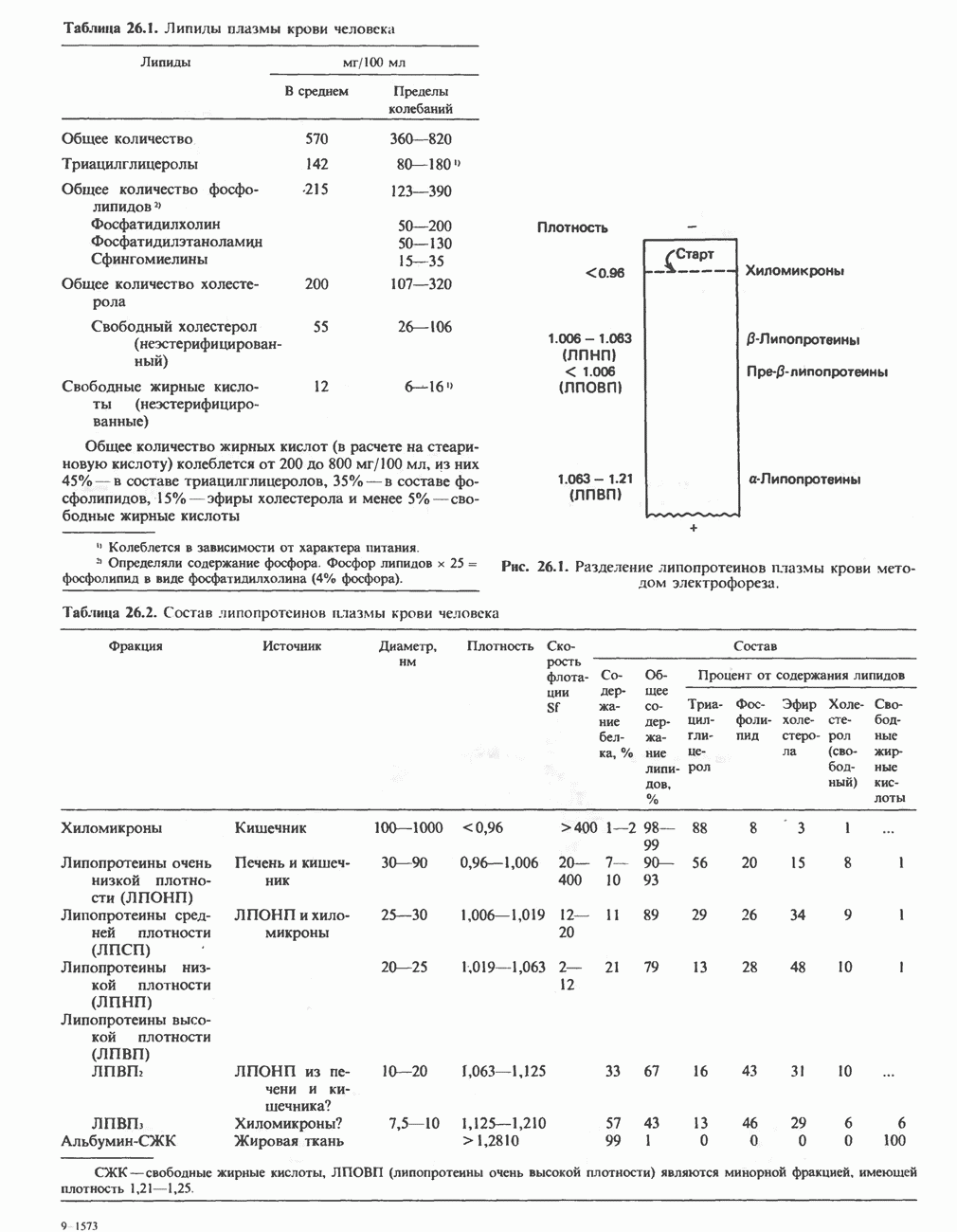
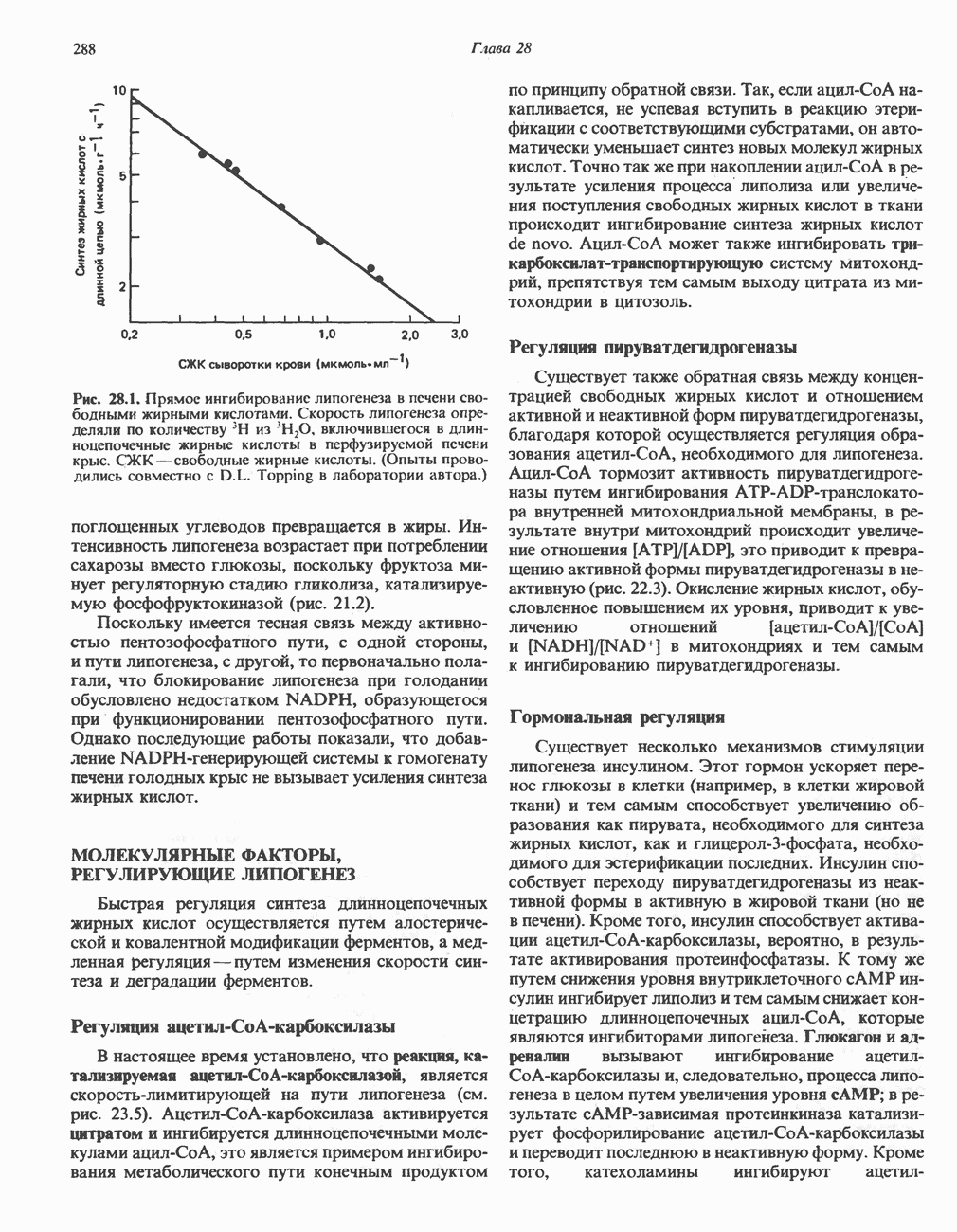
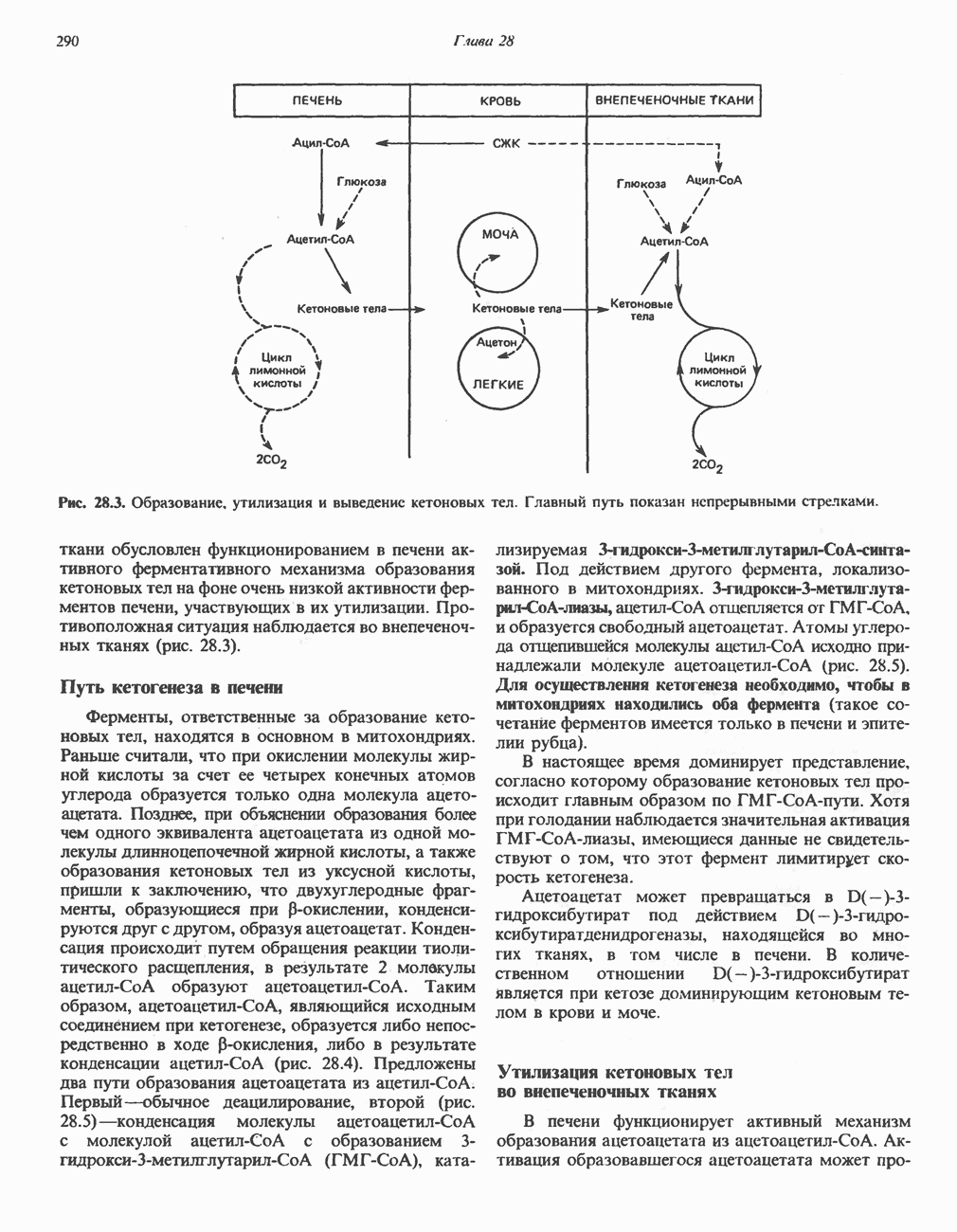
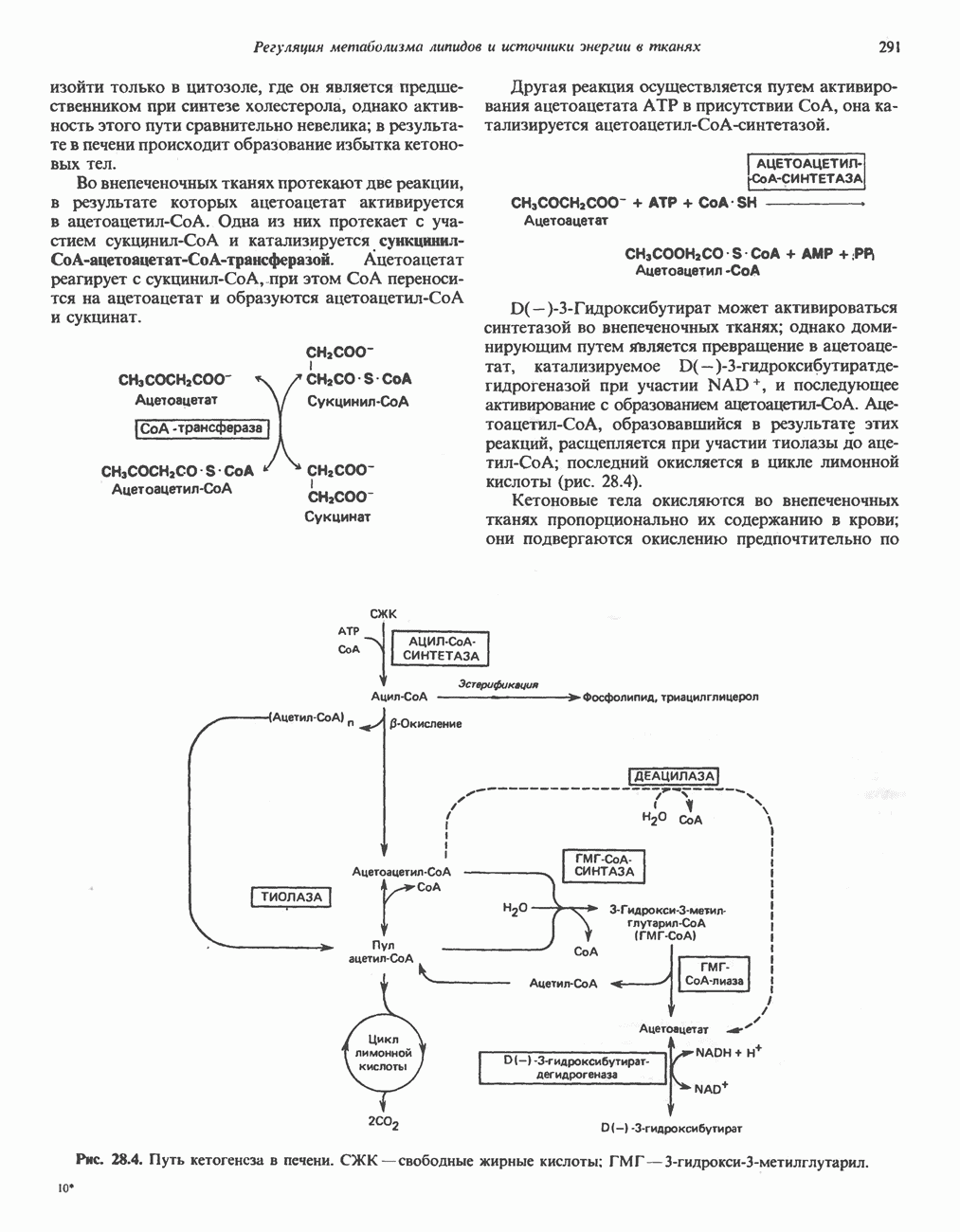
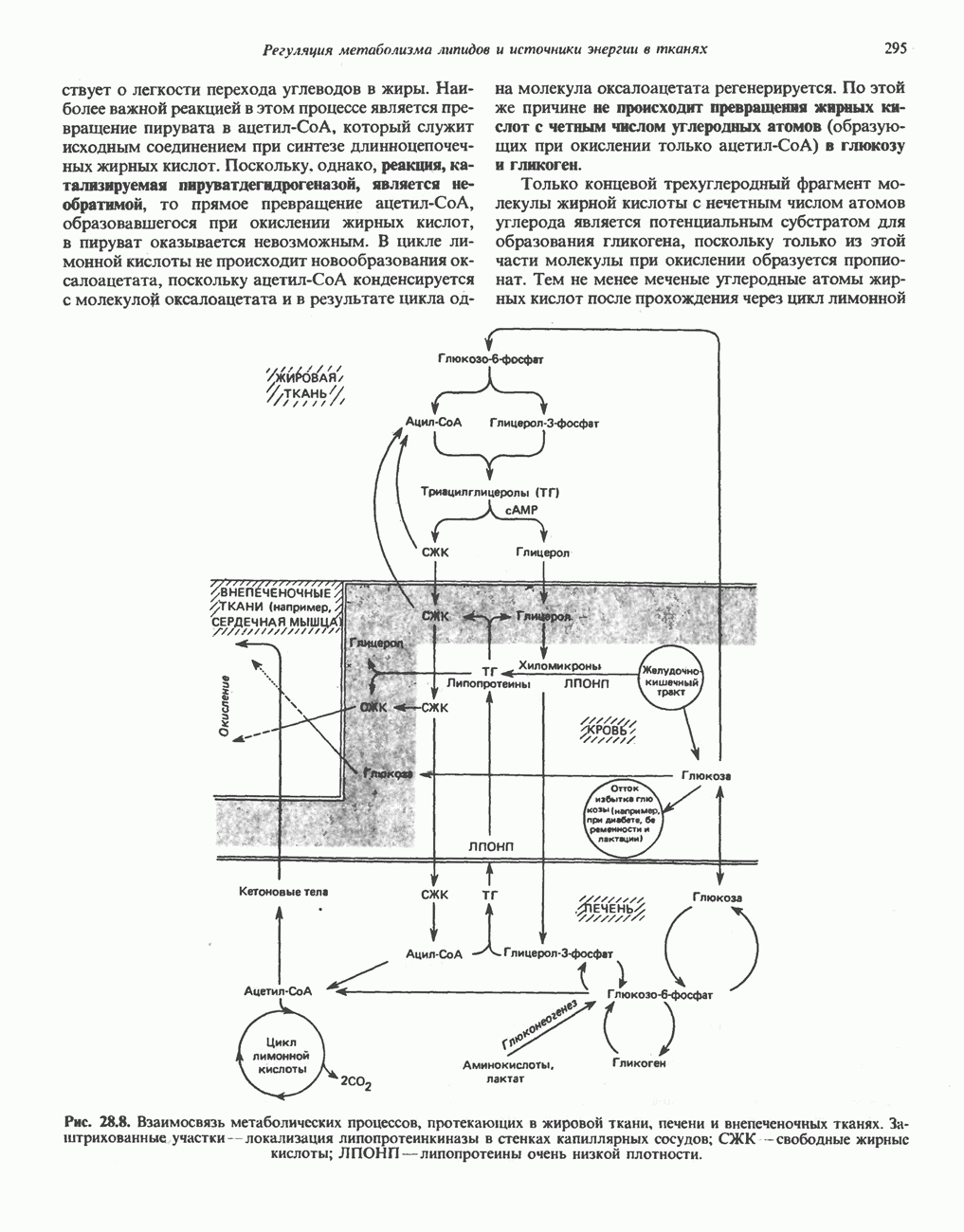
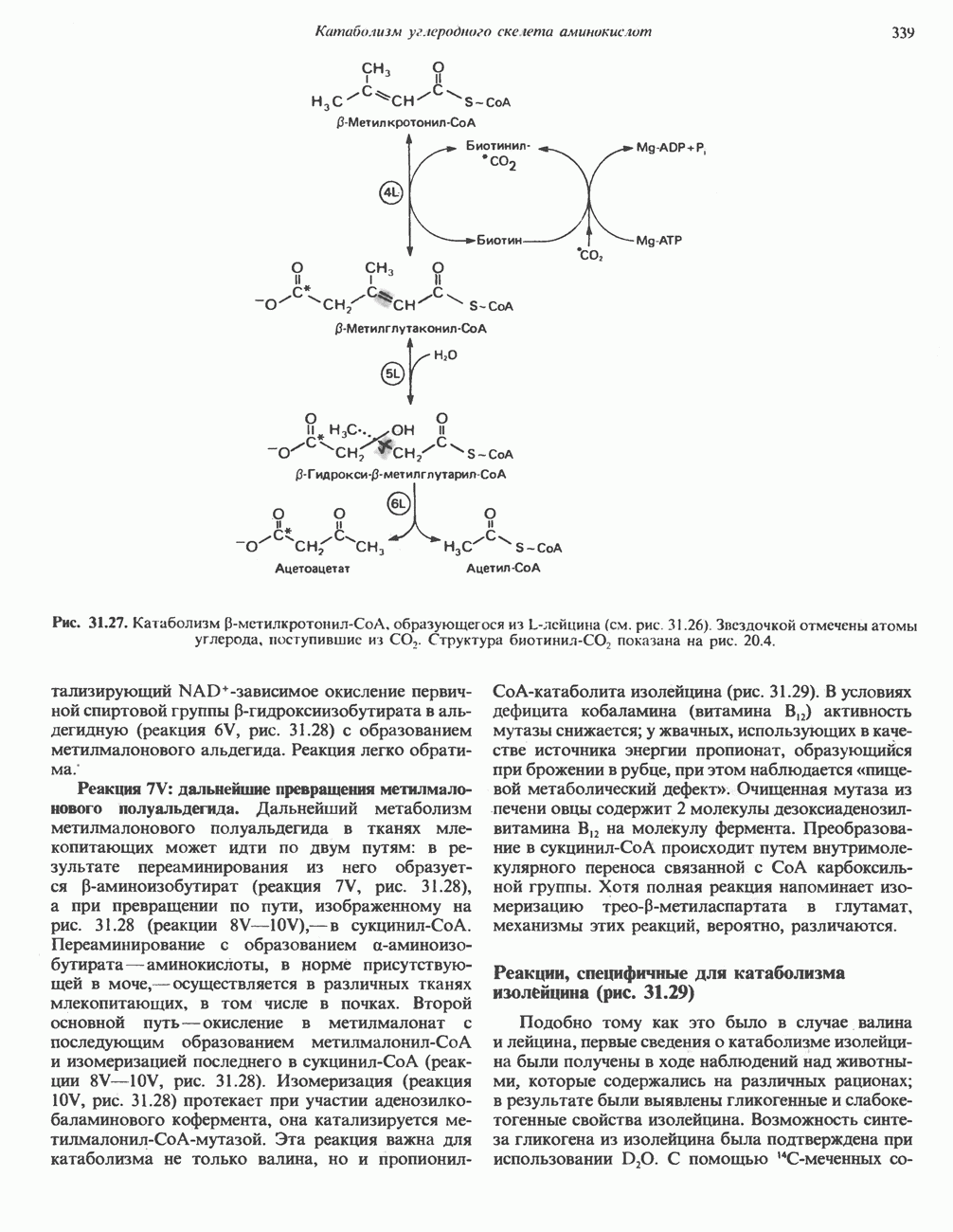
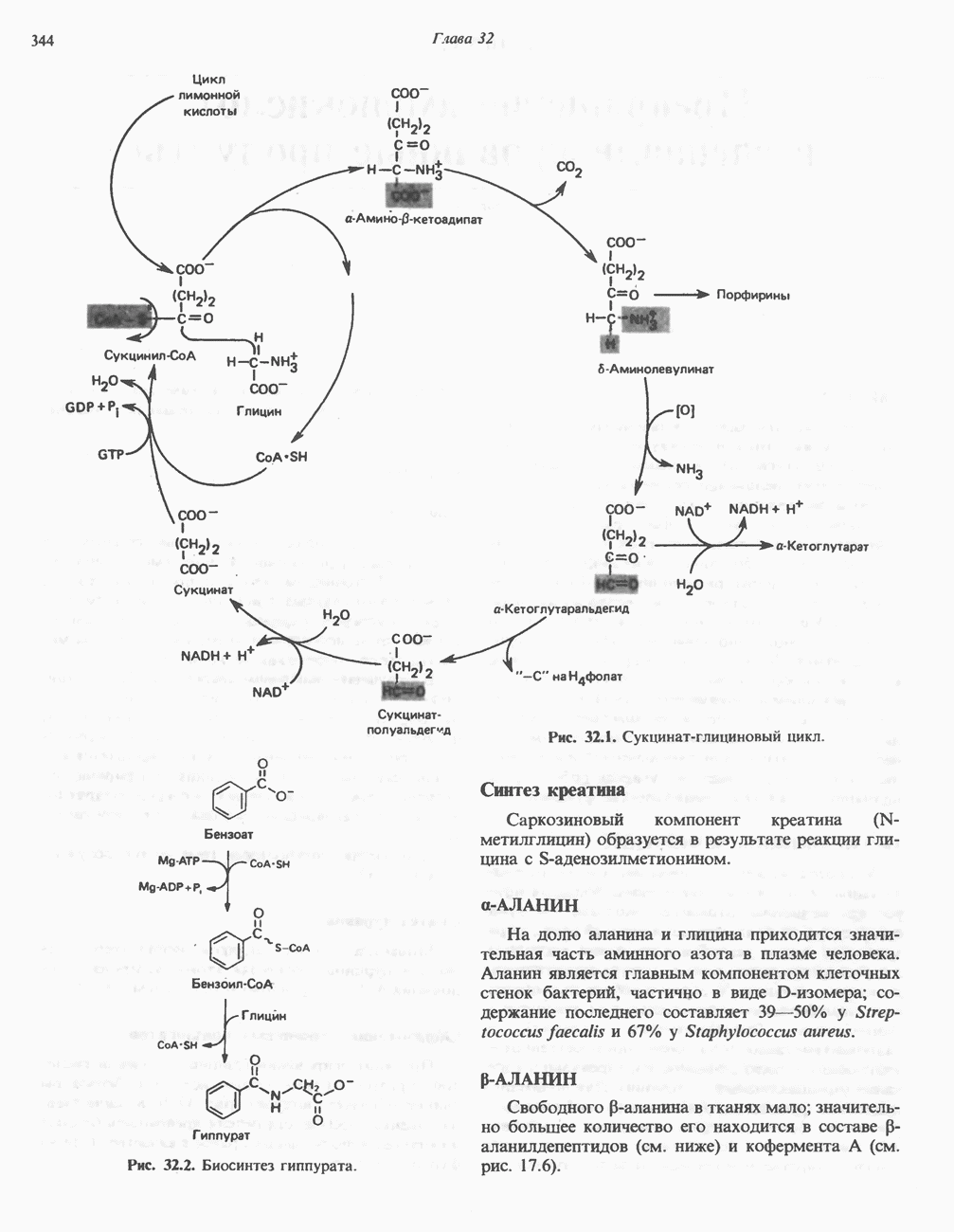
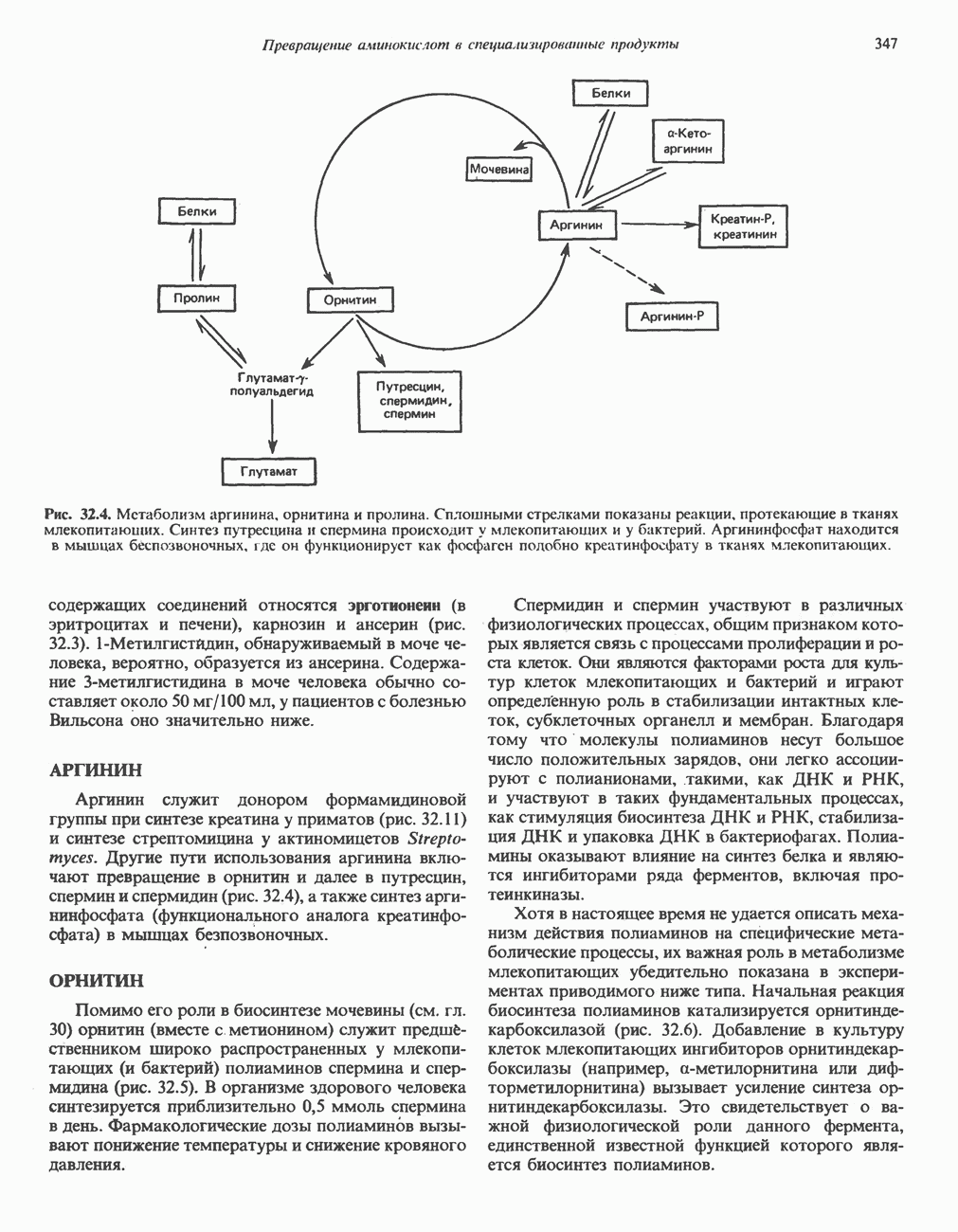
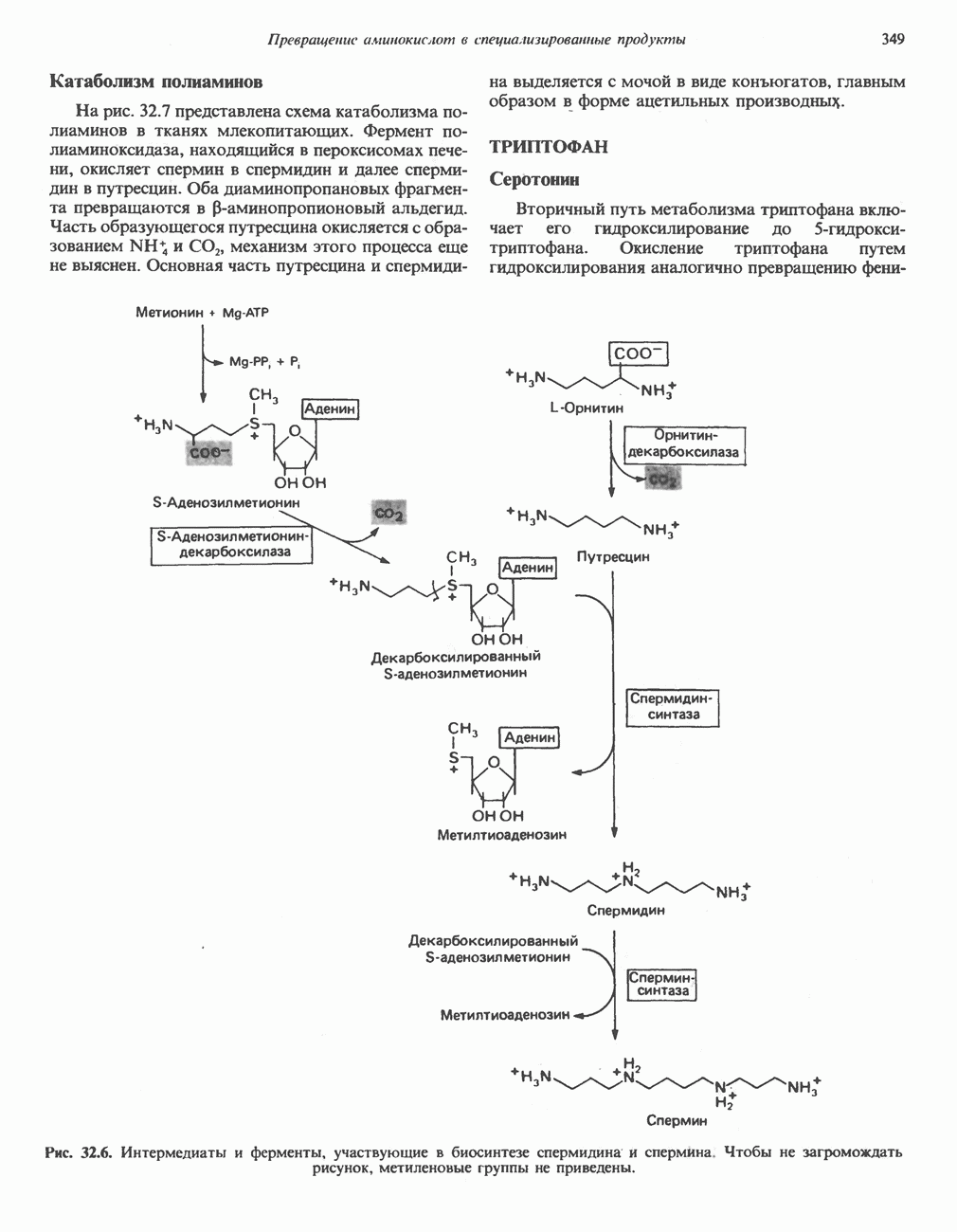
| << Предыдущий параграф | Следующий параграф >> |
Распознанный текст, спецсимволы и формулы могут содержать ошибки, поэтому с корректным вариантом рекомендуем ознакомиться на отсканированных изображениях учебника выше
Также, советуем воспользоваться поиском по сайту, мы уверены, что вы сможете найти больше информации по нужной Вам тематике
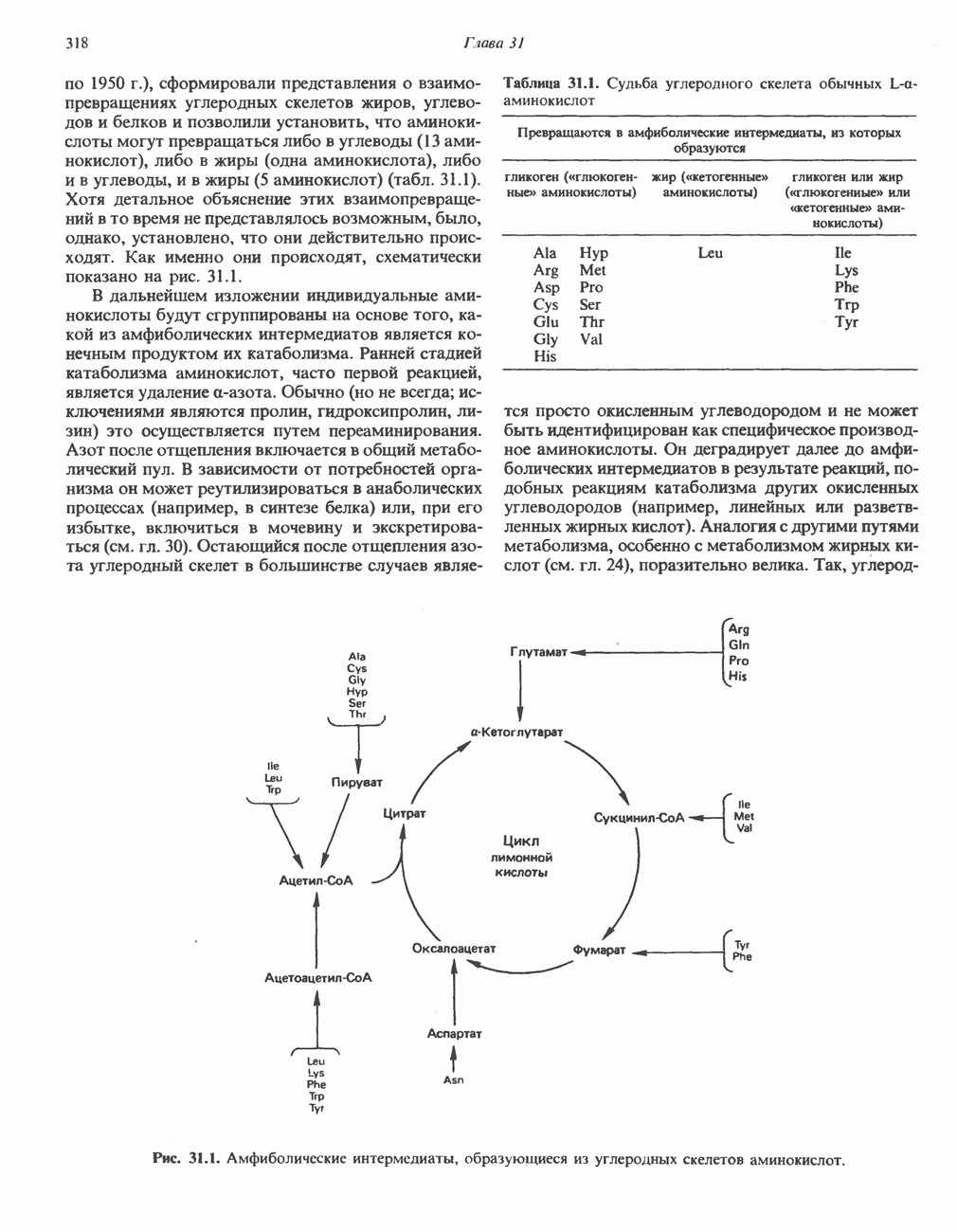
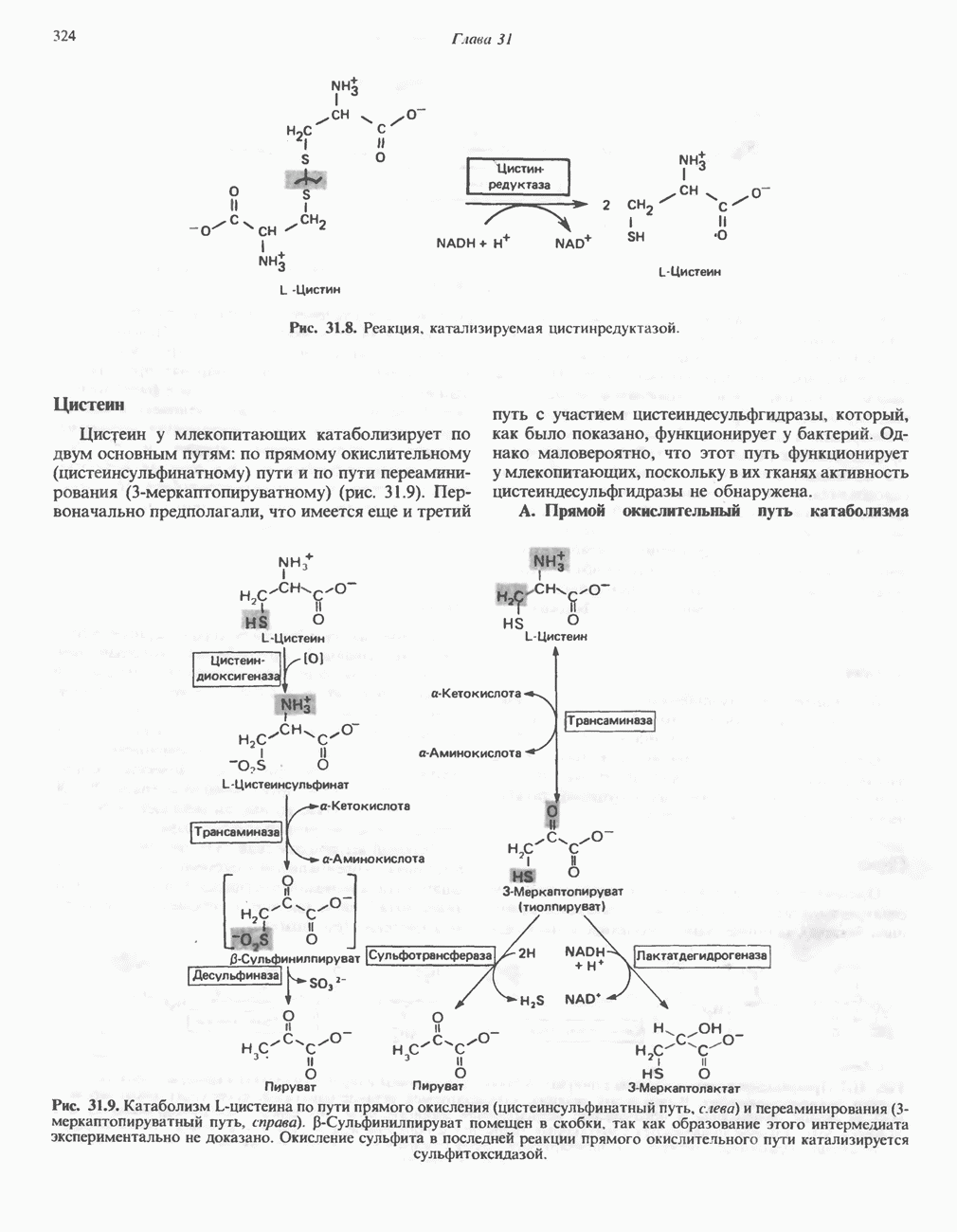
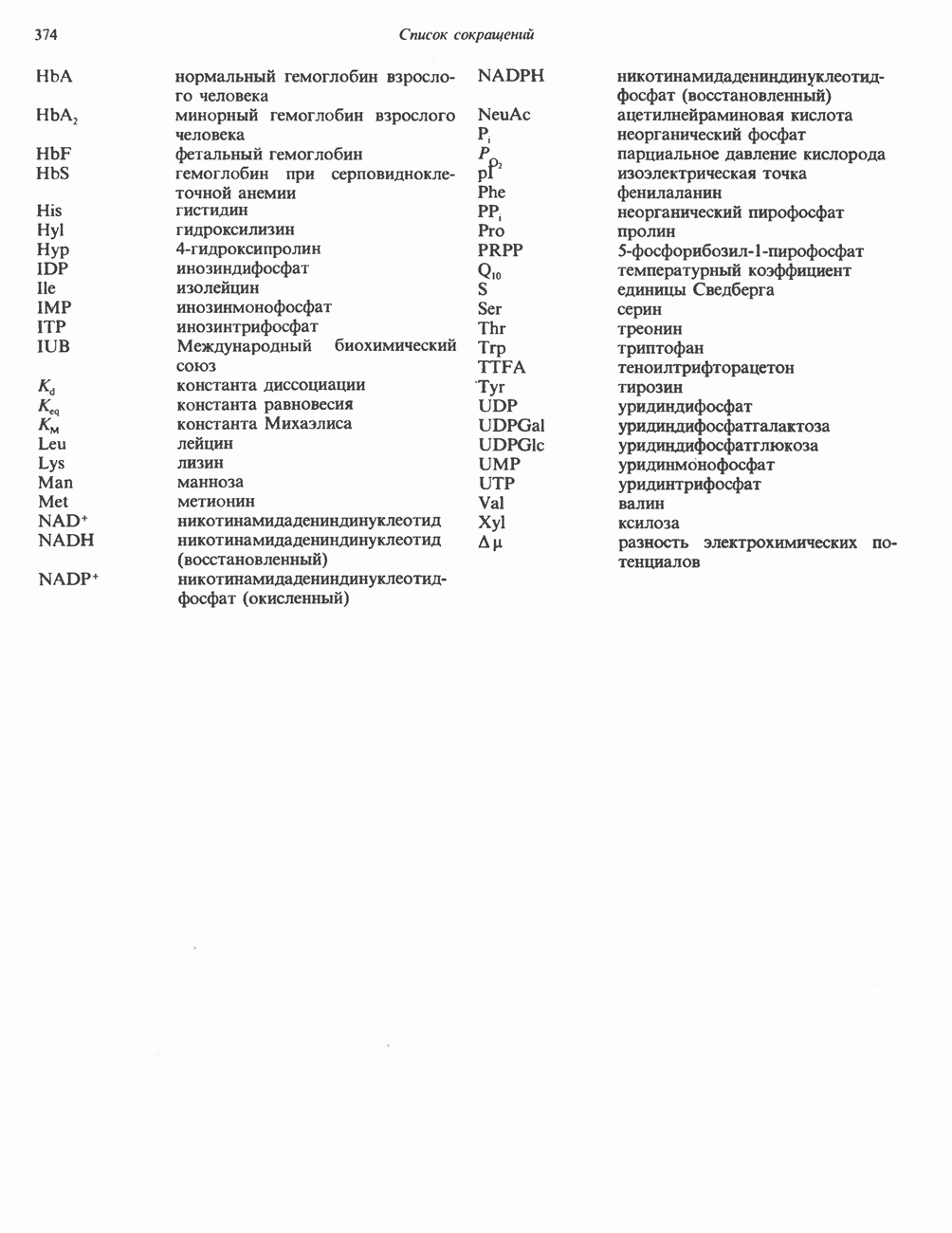
АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ АЦЕТИЛ-КОФЕРМЕНТ А
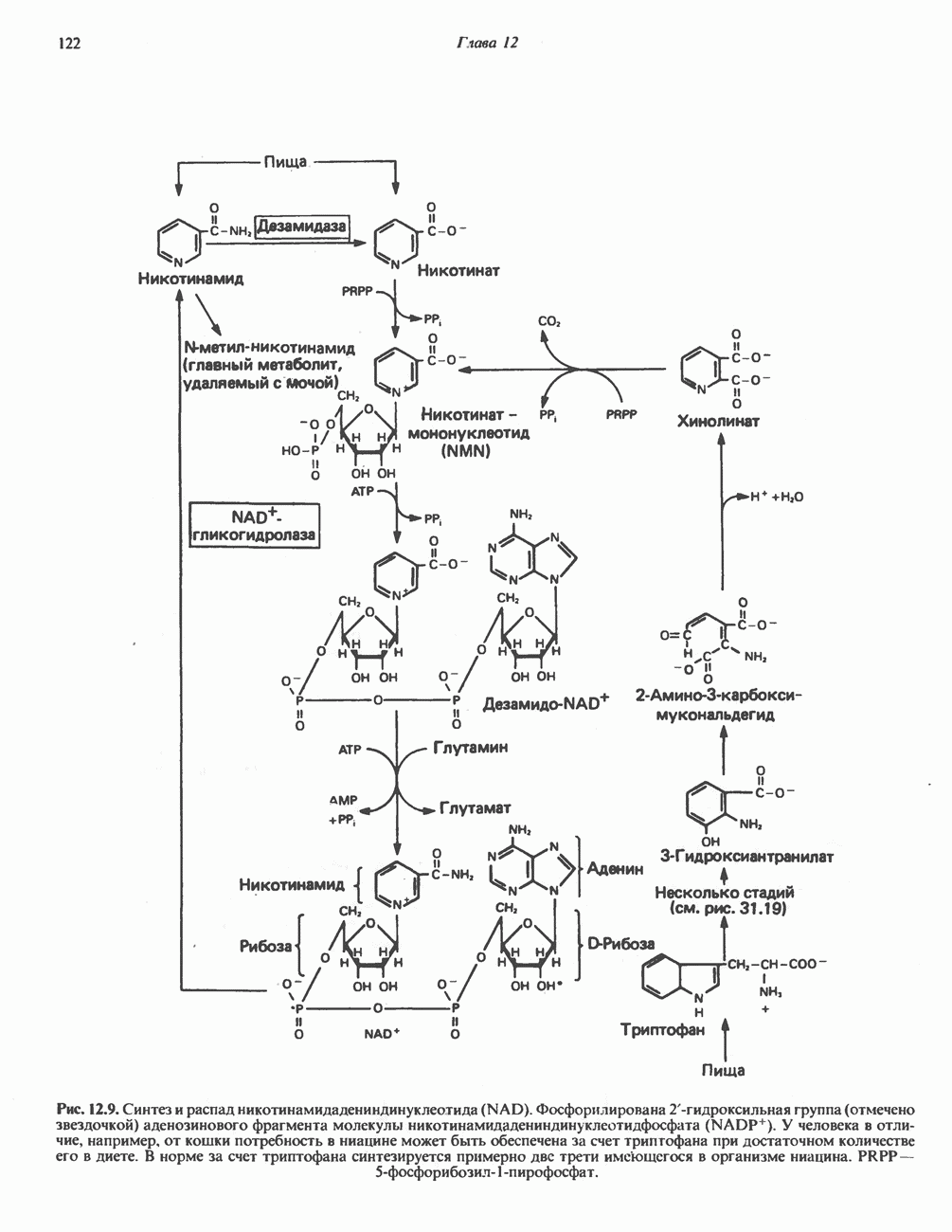
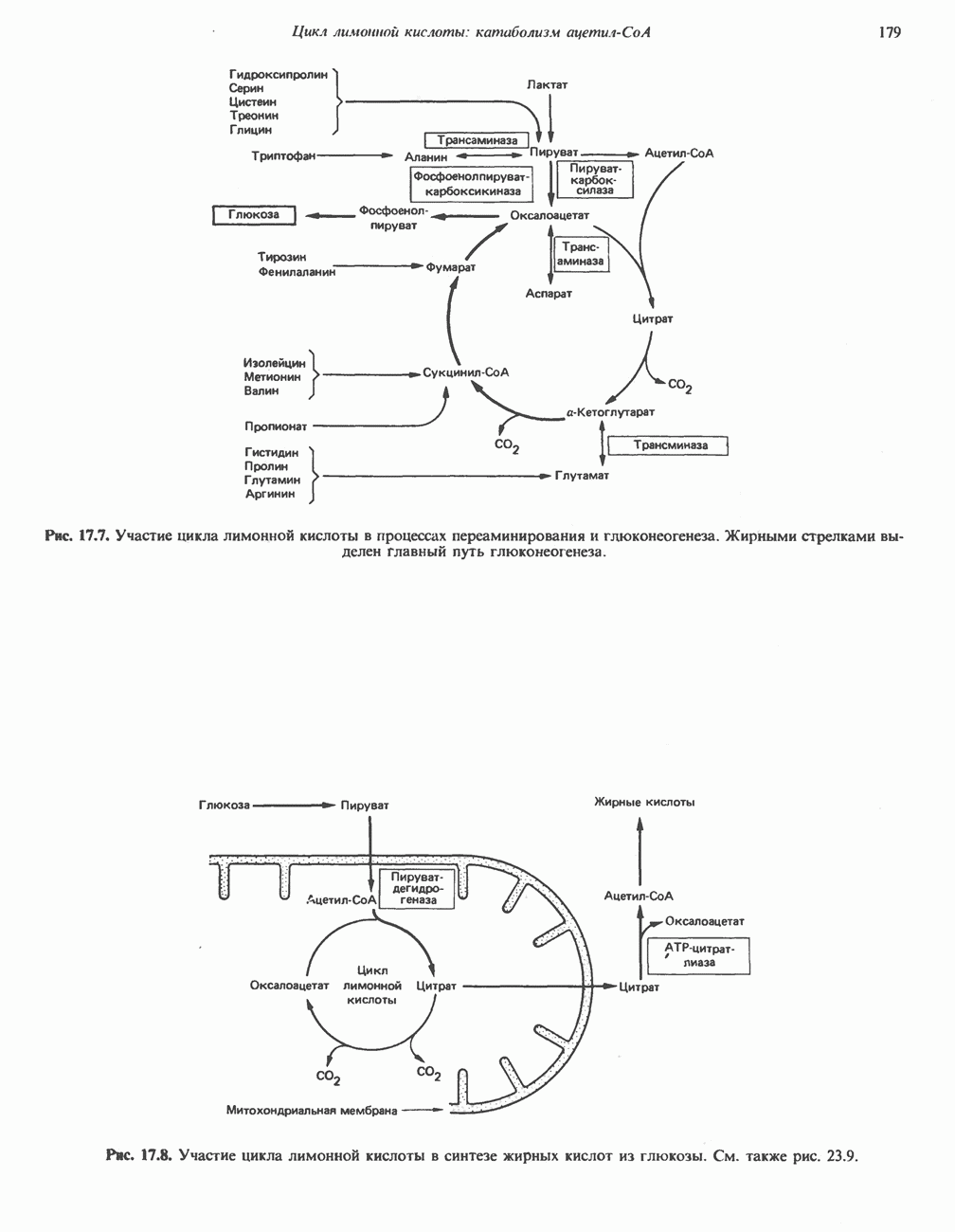
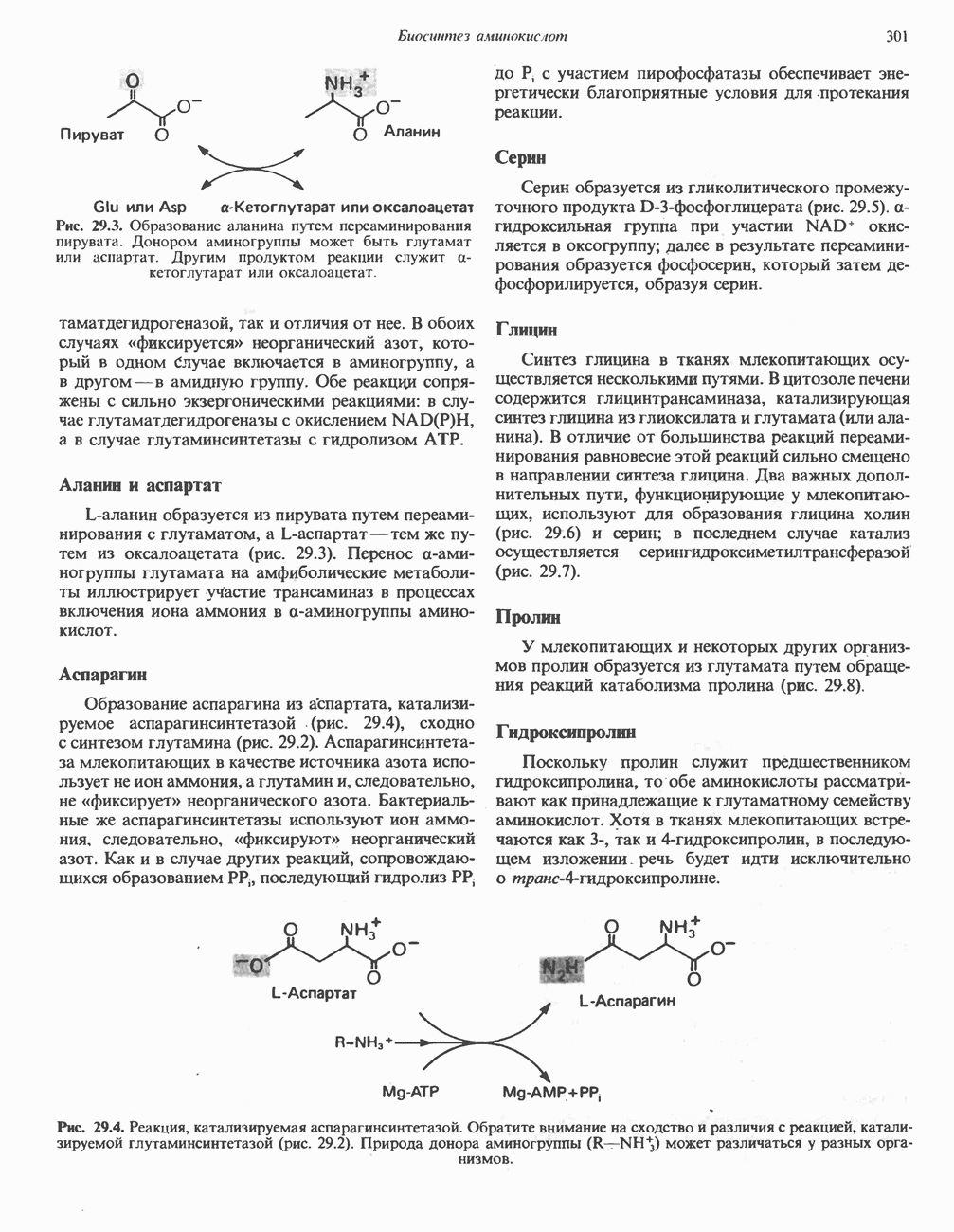
Все аминокислоты, образующие пируват (аланин, цистеин, цистин, глицин, гидроксипролин, серин и треонин), могут превращаться в ацетил-СоА. Кроме того, 5 аминокислот образуют ацетил-СоА без промежуточного образования пирувата. К числу этих аминокислот относятся ароматические аминокислоты фенилаланин, тирозин и триптофан, основная аминокислота лизин и нейтральная аминокислота с разветвленной цепью лейцин.
Тирозин
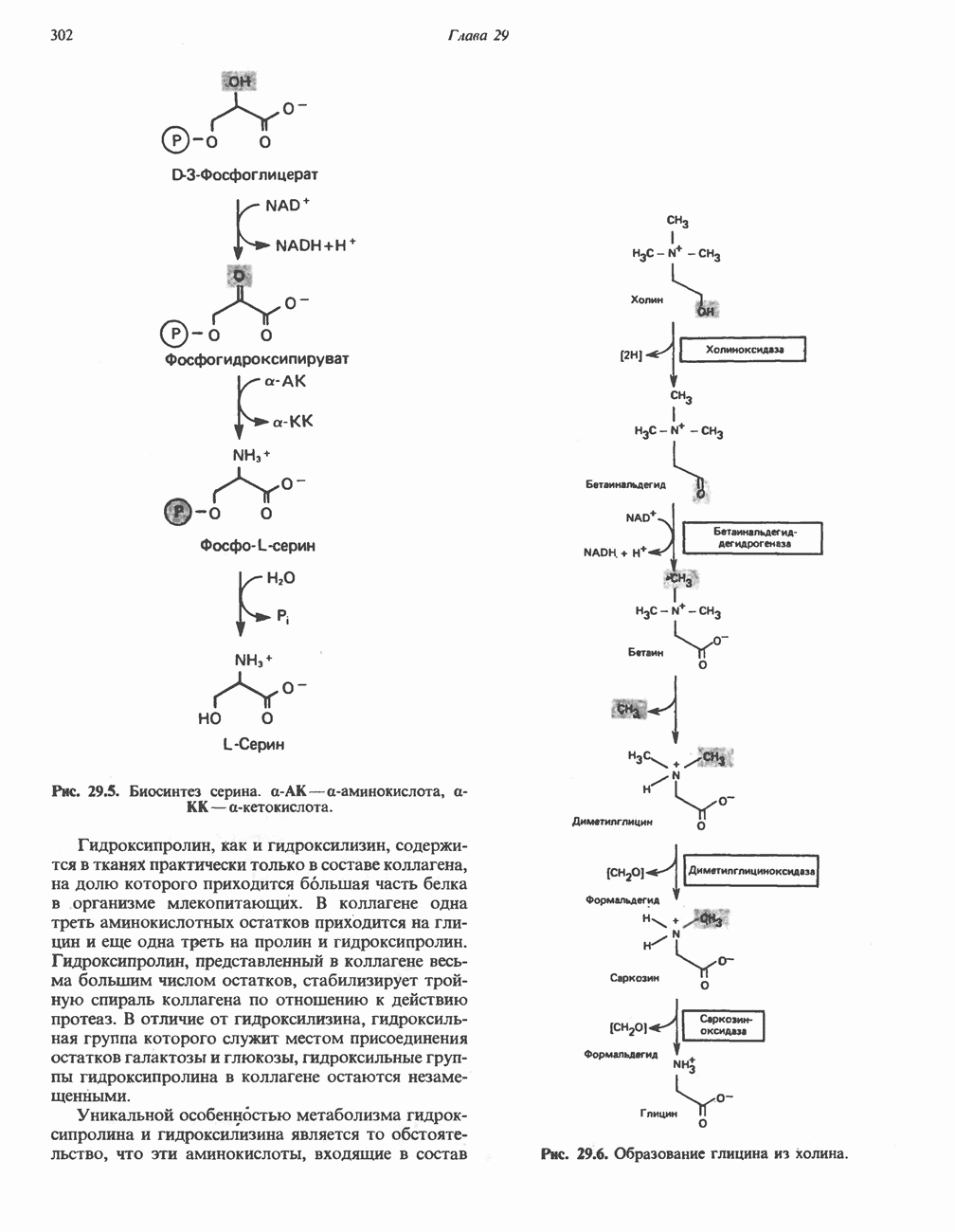
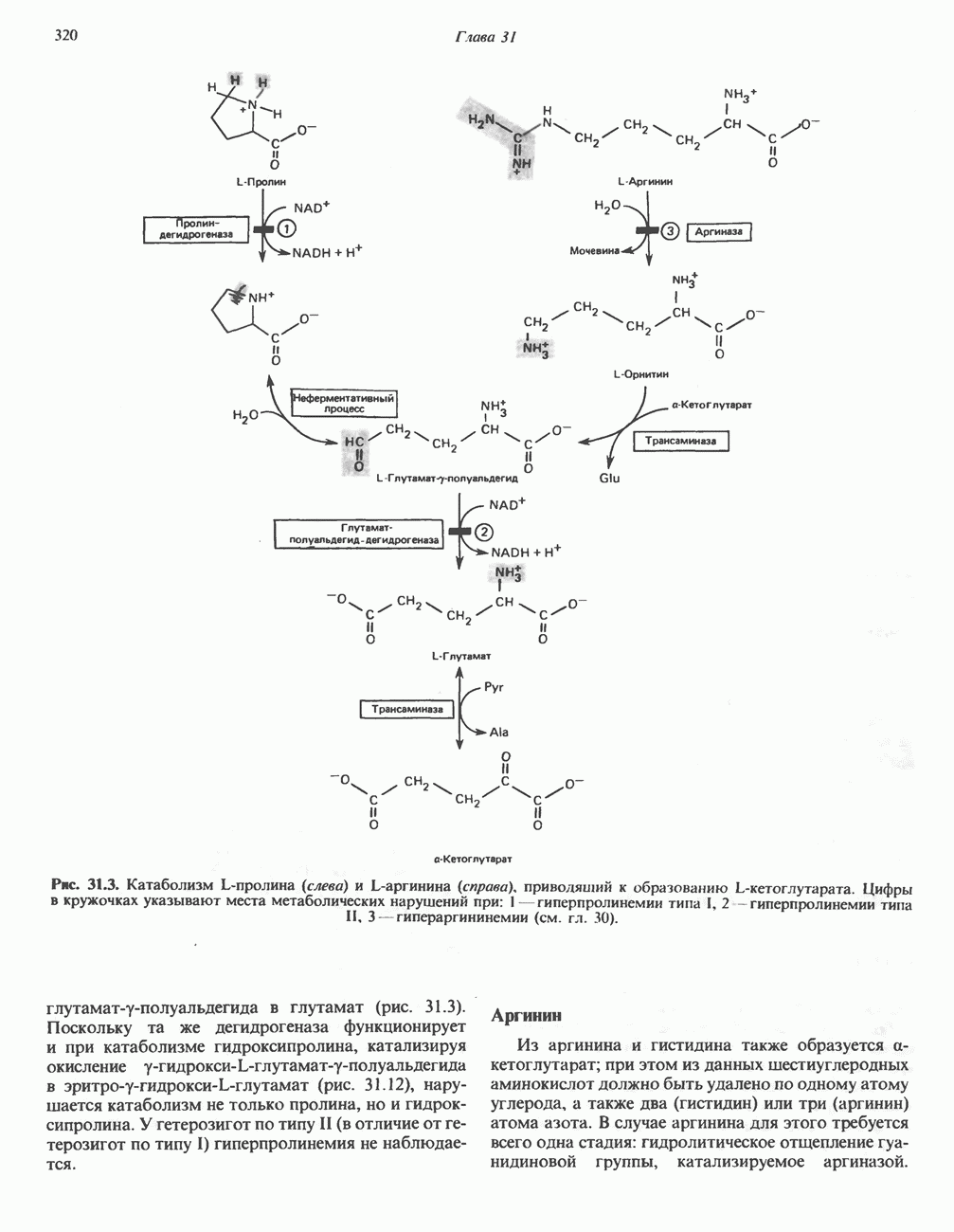
А. Общая последовательность реакций. Пять последовательных ферментативных реакций превращают тирозин в фумарат и ацетоацетат (рис. 31.13): 1) реакция переаминирования с образованием п-гидроксифенилпирувата; 2) окисление с миграцией трехуглеродной боковой цепи и декарбоксилирова ние, приводящее к образованию гомогентизата; 3) окисление гомогентизата до малеилацетоацетата; 4) изомеризация малеилацетоацетата в фумарилацетоацетат и 5) гидролиз фумарилацетоацетата с образованием фумарата и ацетоацетата. Ацетоацетат может далее подвергнуться тиолитическому расщеплению на ацетат и ацетил-СоА.
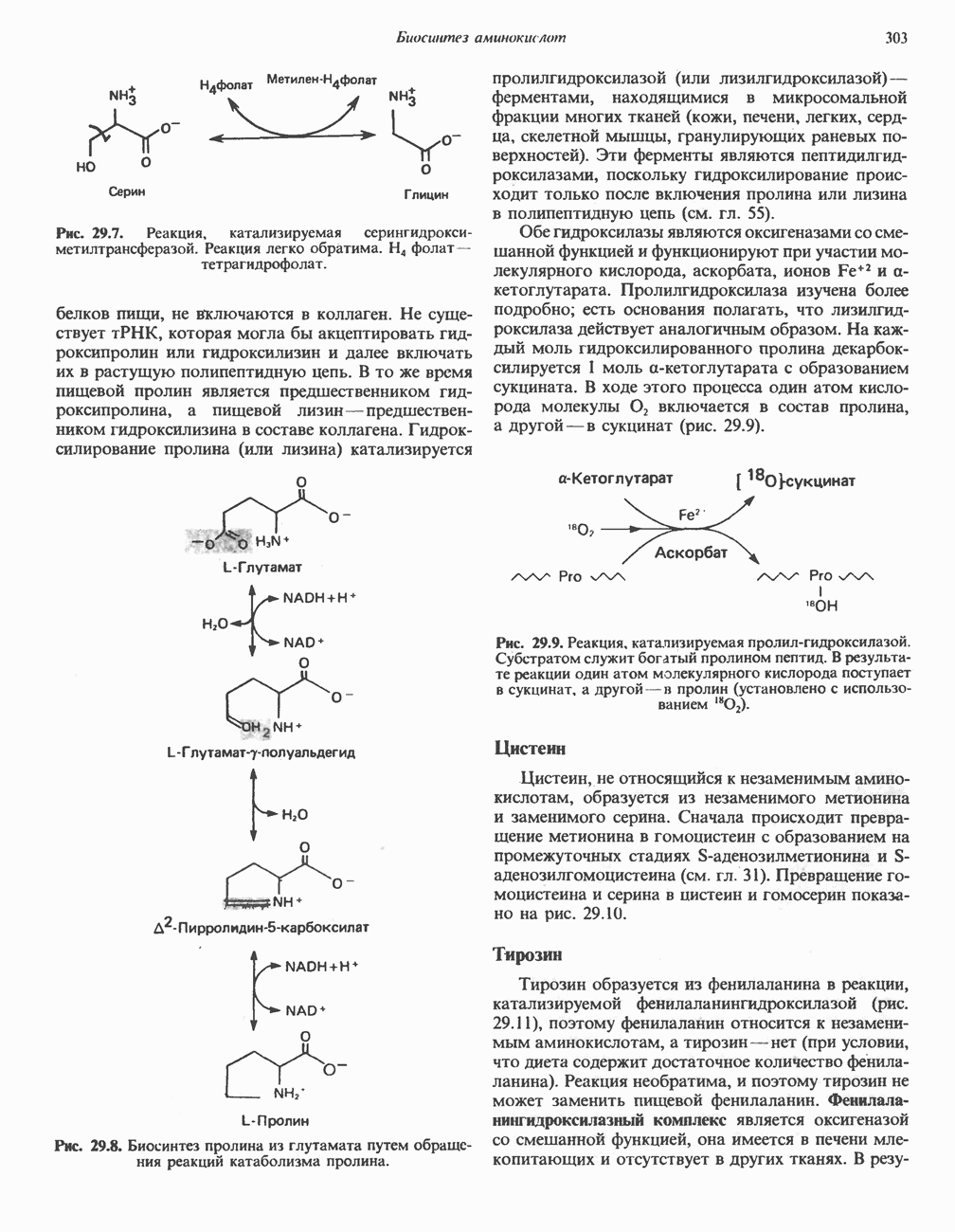
Несколько интермедиатов метаболизма тирозина

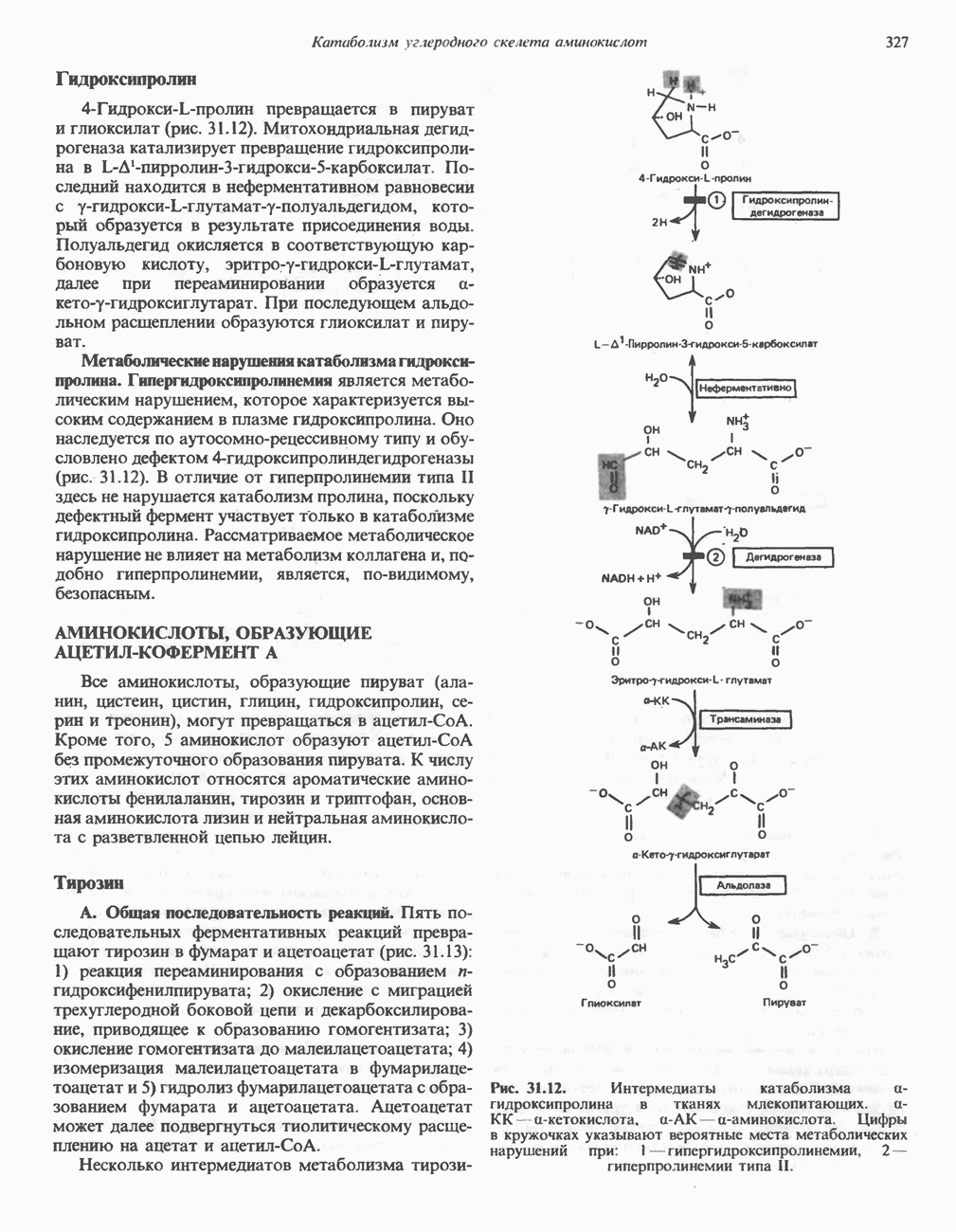
Рис. 31.12. Интермедиаты катаболизма а-гидроксипролина в тканях млекопитающих.  а-кетокислота,
а-кетокислота,  а-аминокислота. Цифры в кружочках указывают вероятные места метаболических нарушений при:
а-аминокислота. Цифры в кружочках указывают вероятные места метаболических нарушений при:  — гиперпролинемии типа II.
— гиперпролинемии типа II.

Рис. 31.13. Интермедиаты катаболизма тирозина. За исключением реакции, кат ализируемой р-кетотиолазой, все остальные реакции обсуждаются в тексте. Чтобы читателю было легче проследить за судьбой каждого атома углерода, они пронумерованы (см. также рис.  а-кетоглутарат, Glu - глутамат,
а-кетоглутарат, Glu - глутамат,  -пиридоксальфосфат. Цифры в кружочках указывают вероятные места метаболических нарушений при 1 — тирозинемии типа II, 2-тирозинемии новорожденных, 3-алкаптонурии и 4-тирозинемии типа I, или тирозинозе.
-пиридоксальфосфат. Цифры в кружочках указывают вероятные места метаболических нарушений при 1 — тирозинемии типа II, 2-тирозинемии новорожденных, 3-алкаптонурии и 4-тирозинемии типа I, или тирозинозе.
было идентифицировано при изучении генетического заболевания человека алкаптонурии. Больные алкаптонурией экскретируют с мочой гомогентизат и немало полезной информации было получено при добавлении в пищу пациентов предполагаемых предшественников гомогентизата.
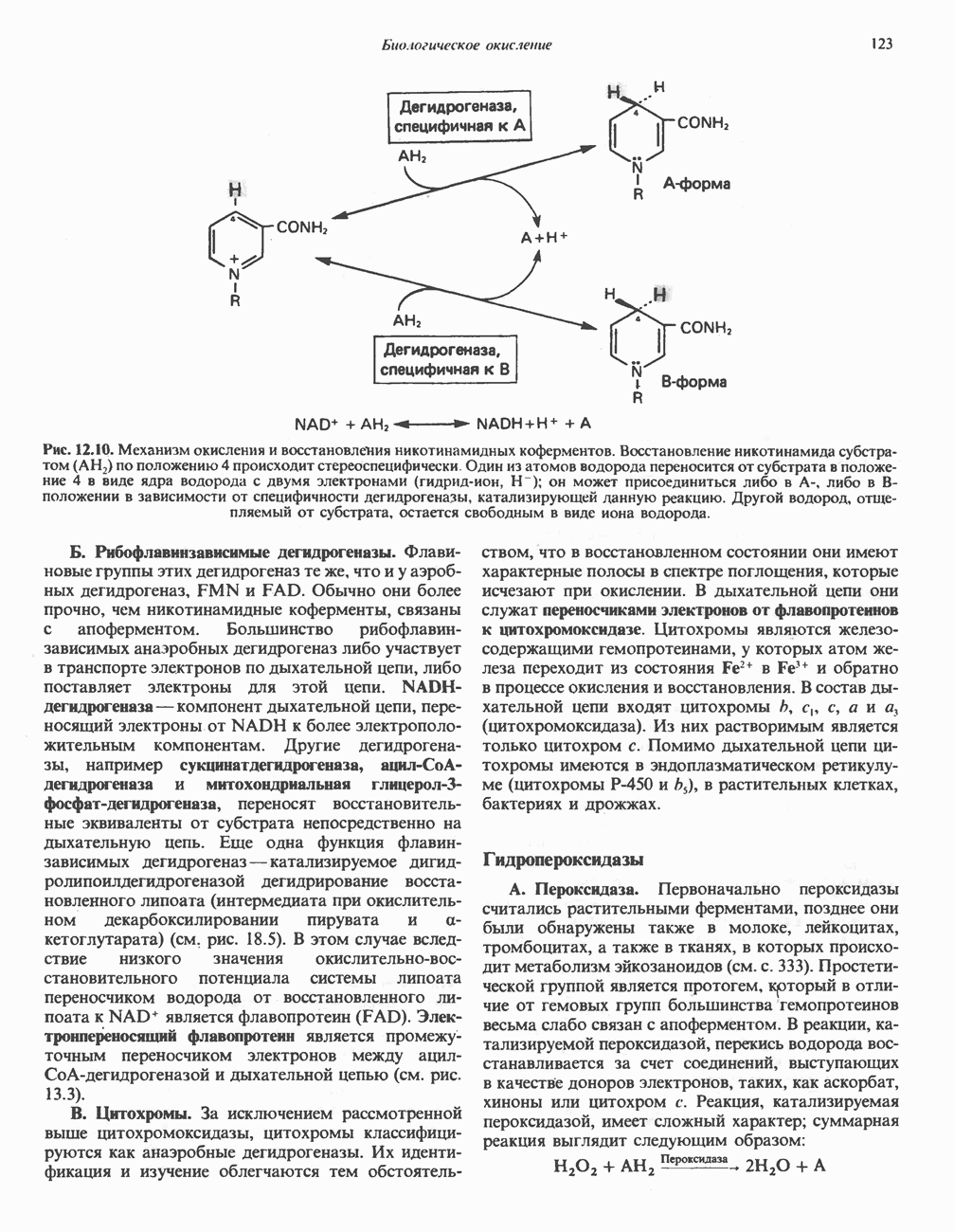
Б. Переаминирование тирозина. Переаминирование тирозина с образованием « -гидроксифенил-пирувата катализируется тирозин-а-кетоглутарат-трансаминазой—индуцируемым ферментом печени млекопитающих.
-гидроксифенил-пирувата катализируется тирозин-а-кетоглутарат-трансаминазой—индуцируемым ферментом печени млекопитающих.
В. Окисление л-гидрокснфенилпирувата в гомогентизат. Хотя реакция (рис. 31.13) выглядит как гид-роксилирование  -гидроксифенилпирувата, сопровождающееся окислительным удалением карбоксильного углерода, в действительности сочетанно происходит миграция боковой цепи и гидроксилирование кольца. л-Гидроксифенилпируват-гидролаза является медьсодержащим металлопротеином, сходным с тирозиназой. Хотя in vitro кофактором реакции могут служить не только аскорбат, но и другие восстанавливающие агенты, больные цингой экскретируют с мочой неполностью окисленные продукты метаболизма тирозина.
-гидроксифенилпирувата, сопровождающееся окислительным удалением карбоксильного углерода, в действительности сочетанно происходит миграция боковой цепи и гидроксилирование кольца. л-Гидроксифенилпируват-гидролаза является медьсодержащим металлопротеином, сходным с тирозиназой. Хотя in vitro кофактором реакции могут служить не только аскорбат, но и другие восстанавливающие агенты, больные цингой экскретируют с мочой неполностью окисленные продукты метаболизма тирозина.
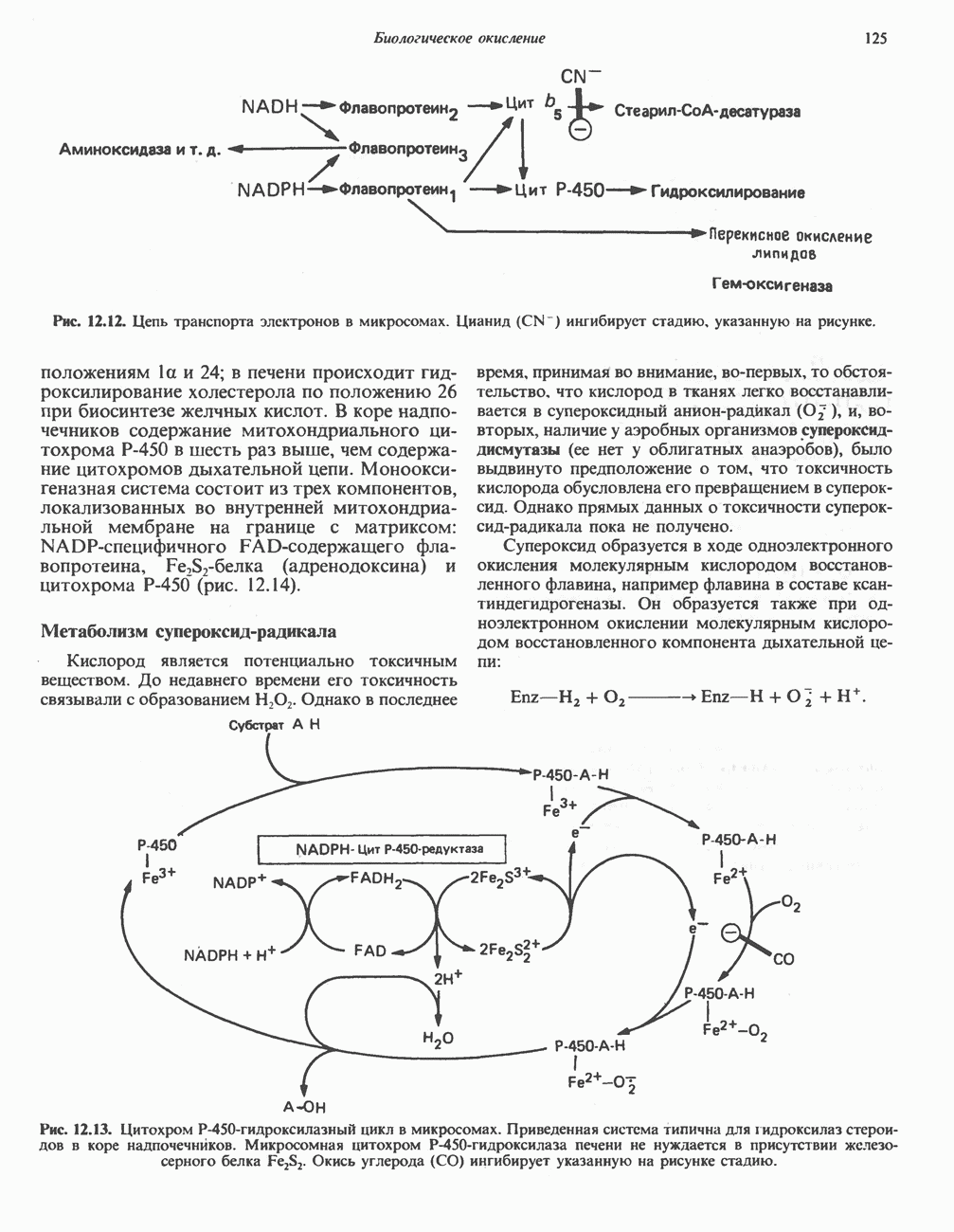
Г. Превращение гомогентизата в фумарат и ацетоацетат. Окислительная реакция, приводящая к разрыву бензольного кольца гомогентизата и образованию малоилацетоацетата, катализируется гомогентизат-оксидазой—железосодержащим металлопротеином печени млекопитающих.
Превращение малеилацетоацетата в фумарила-цетоацетат является цис-транс-изомеризацией относительно двойной связи и катализируется маленлацетоацетат- -изомеразой -
-изомеразой -  зависимым ферментом печени млекопитающих. Гидролиз фумарилацетоацетата, катализируемый фумарилацетоацетат-гидролазой, приводит к образованию фумарата и ацетоацетата. Последний затем может быть превращен в ацетил-СоА и ацетат в реакции, катализируемой р-кетотиолазой (см. гл. 23).
зависимым ферментом печени млекопитающих. Гидролиз фумарилацетоацетата, катализируемый фумарилацетоацетат-гидролазой, приводит к образованию фумарата и ацетоацетата. Последний затем может быть превращен в ацетил-СоА и ацетат в реакции, катализируемой р-кетотиолазой (см. гл. 23).
Нарушения катаболизма тирозина. Тяжелые нарушения катаболизма приводят к тирозинемии, тирозинурии и фенолацидурии.
А. Тирозинемии типа I (тирозиноз). Тирозиноз характеризуется накоплением метаболитов, снижающих
активность ряда ферментов и транспортных систем. Патофизиология этого нарушения является, следовательно, весьма сложной. Дефектными ферментами являются, вероятно, фумарилацетоацетат-гидролаза (рис. 31.13) и малеилацетоацетат-гидролаза.
Известны острая и хроническая формы тирозино-за. Острая форма характерна для младенческого возраста, ее признаками являются понос, рвота, «капустный» запах, задержка в развитии. Если не проводится лечение, летальный исход наступает в возрасте 6—8 месяцев из-за недостаточности печени. Хроническая тирозинемия характеризуется сходными, но более умеренно выраженными симптомами; летальный исход наступает в возрасте примерно 10 лет. Содержание тирозина в плазме повышается до 6-12 мг/100 мл, повышено содержание и некоторых других аминокислот, особенно метионина. Лечение  включает диету с пониженным содержанием тирозина и фенилаланина, а в ряде случаев также и метионина.
включает диету с пониженным содержанием тирозина и фенилаланина, а в ряде случаев также и метионина.
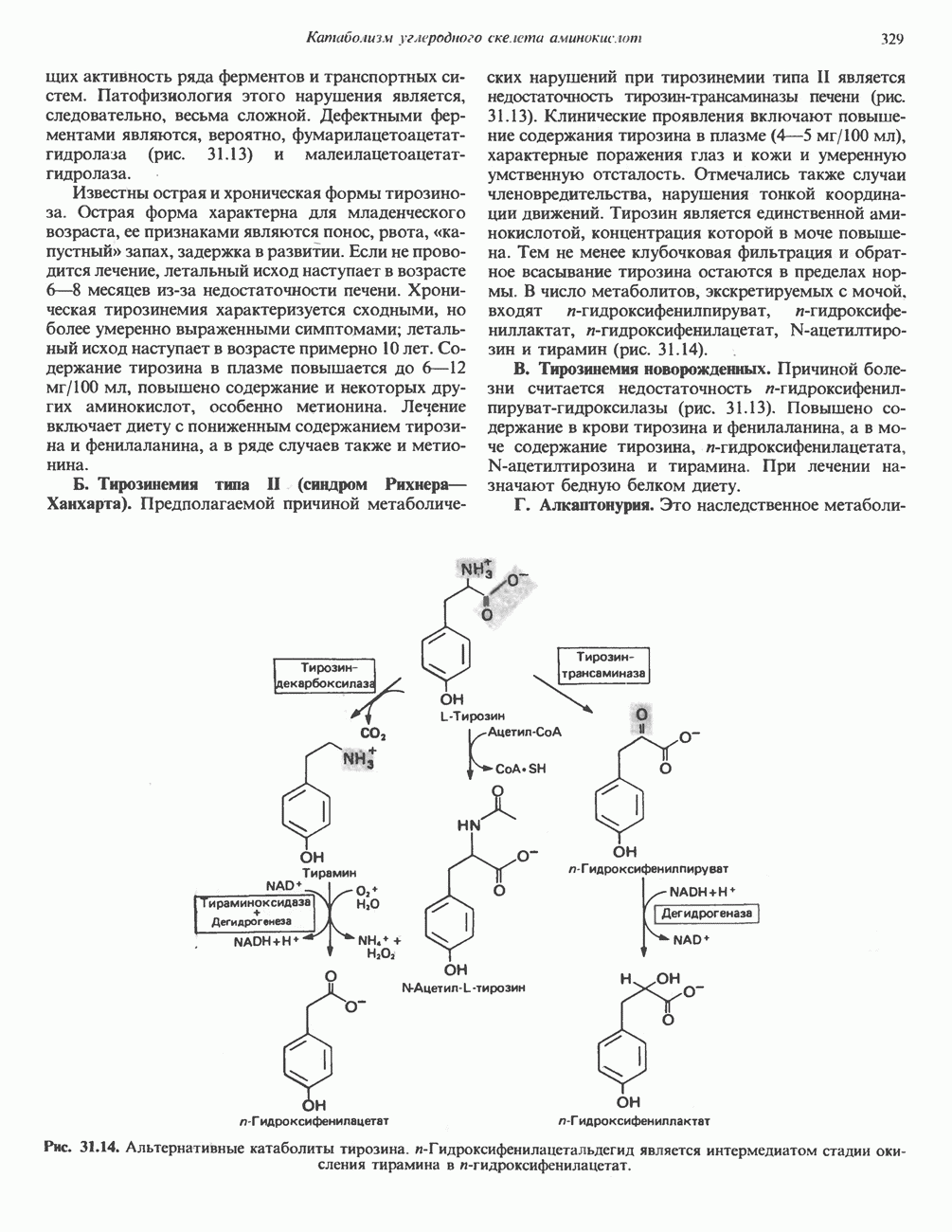
Б. Тирозинемия типа II (синдром Рихнера—Ханхарта). Предполагаемой причиной метаболических нарушений при тирозинемии типа II является недостаточность тирозин-трансаминазы печени (рис. 31.13). Клинические проявления включают повышение содержания тирозина в плазме (4-5 мг/100 мл), характерные поражения глаз и кожи и умеренную умственную отсталость. Отмечались также случаи членовредительства, нарушения тонкой координации движений. Тирозин является единственной аминокислотой, концентрация которой в моче повышена. Тем не менее клубочковая фильтрация и обратное всасывание тирозина остаются в пределах нормы. В число метаболитов, экскретируемых с мочой, входят и-гидроксифенилпируват, и-гидроксифениллактат,  -гидроксифенилацетат,
-гидроксифенилацетат,  -ацетилтирозин и тирамин (рис. 31.14).
-ацетилтирозин и тирамин (рис. 31.14).
В. Тирозинемия новорожденных. Причиной болезни считается недостаточность « -гидроксифенил-пируват-гидроксилазы (рис. 31.13). Повышено содержание в крови тирозина и фенилаланина, а в моче содержание тирозина, и-гидроксифенилацетата, N-ацетилтирозина и тирамина. При лечении назначают бедную белком диету.
-гидроксифенил-пируват-гидроксилазы (рис. 31.13). Повышено содержание в крови тирозина и фенилаланина, а в моче содержание тирозина, и-гидроксифенилацетата, N-ацетилтирозина и тирамина. При лечении назначают бедную белком диету.
Г. Алкаптонурия. Это наследственное метаболическое
(см. скан)
Рис. 31.14. Альтернативные катаболиты тирозина, и-Гидроксифенилацетальдегид является интермедиатом стадии окисления тирамина в и-гидроксифенилацетат.
нарушение описано в медицинской литературе еще в XVI в., оно было охарактеризовано в 1859 г. Болезнь представляет значительный исторический интерес, поскольку именно на основе ее изучения Гаррод выдвинул идею о наследственных метаболических нарушениях. Наиболее ярким клиническим проявлением этой болезни является потемнение мочи при условиях доступа воздуха. На более поздних стадиях заболевания наблюдается общая пигментация соединительной ткани (охроноз) и развивается артрит. Причиной болезни является недостаточность гомогеитизат-оксидазы (рис. 31.13). Субстрат фермента, гомогентизат, экскретнруется с мочой; при окислении на воздухе он образует темно-коричневый пигмент. Зарегистрировано свыше 600 случаев заболевания, частота заболевания оценивается в 2—5 случаев на миллион новорожденных.
Алкаптонурия наследуется по аутосомно-рецессивному типу. В настоящее время не найдено диагностических методов выявления гетерозигот. Хотя механизм охроноза не установлен, полагают, что он обусловлен окислением гомогентизата полифенолоксидазой, приводящим к образованию бензохиноацетата, который далее полимеризуется и связывается с макромолекулами соединительной ткани.

Фенилаланин
Фенилаланин сначала превращается в тирозин при участии фенилаланингидроксилазы (см. рис. 29.11). Распределение изотопной метки в амфиболических продуктах фумарате и ацетоацетате (рис. 31.15) такое же, как и в соответствующих продуктах катаболизма тирозина (рис. 31.13).
Метаболические нарушения катаболизма фенилаланина. Главные Метаболические нарушения состоят в блокировании превращения фенилаланина в тирозин (см. рис. 29.12). Можно выделить три причины нарушений: недостаточность фенилаланингидроксилазы (гиперфенилаланинемия типа I, или классическая фенилкетонурия), недостаточность дигидробиоптеринредуктазы (гиперфенилаланинемия типов II и III) и нарушения биосинтеза дигидробиоптерина (гиперфенилаланинемия типов IV и V). Были также зарегистрированы нарушения других типов (табл. 31.3).

Рис. 31.15. Катаболическая судьба атомов углерода фенилаланина. Распределение изотопной метки в конечных катаболитах фенилаланина (и тирозина).
Главным последствием гиперфенилаланинемии типа 1 (классическая фенилкетонурия, ФКУ) при отсутствии лечения является умственная отсталость (ниже 70 баллов по стандартному тесту для детей старшего возраста). Дополнительными клиническими симптомами являются припадки, психозы, экзема и «мышиный» запах. При раннем диагнозе и своевременном лечении эти симптомы могут не развиться. В связи с наличием экспериментальных моделей заболевания, а также благодаря возможности путем регулирования диеты предотвращать неизбежное в другом случае состояние, характеризующееся умственной отсталостью, ФКУ служит моделью для изучения этого состояния при других метаболических нарушениях. При классической ФКУ, которая является наследственным нарушением, встречающимся с частотой 1 на 10000 новорожденных, содержание в печени компонента 1 фенилаланингидроксилазы (см. рис. 29.12) составляет около 25% от нормы; при этом фермент оказывается нечувствительным к регуляторному действию фенилаланина.
Организм пациента оказывается не способным превращать фенилаланин в тирозин, в результате образуются альтернативные катаболиты фенилаланина (рис. 31.16). В их число входят фенилпировиноградная кислота (продукт дезаминирования фенилаланина), фенилмолочная кислота (продукт восстановления фенилпировиноградной кислоты) и фенилуксусная кислота, образующаяся путем декарбоксилирования и окисления фенилпировиноградной кислоты. Большая часть фенилацетата в печени конъюгирует с глутамином и экскретнруется с мочой в виде конъюгата фенилацетилглутамина. В табл. 31.4 приведены концентрации метаболитов фенилаланина в крови и моче у пациентов с фенилкетонурией. Присутствие в моче кетокислоты фенилпирувата определило и само название болезни — фенилкетонурия.
Таблица 31.3. Типы гиперфенилаланинемии
(см. скан)
При блокировании нормальных путей катаболизма фенилаланина на первый план выходят несколько катаболических реакций, которые протекают в нормальной печени, но обычно имеют второстепенное значение. У больных фенилкетонурией в крови и моче появляются фенилпируват, фениллактат, фенилацетат и фенилацетилглутамин (рис. 31.16). Хотя присутствие фенилпирувата в моче больных фенилкетонурией может быть установлено путем простого биохимического анализа, для убедительного диагноза необходимо зарегистрировать повышение содержания фенилаланина в плазме крови.
Прогрессирующее развитие нарушений умственного развития у детей, больных фенилкетонурией, можно предотвратить путем назначения диеты с очень низким содержанием фенилаланина. По достижении шестилетнего возраста эту диету можно отменить, поскольку к этому времени повышенные концентрации фенилаланина и его производных перестают оказывать неблагоприятное действие на мозг.
Содержание фенилаланина в плазме можно измерить с помощью автоматизированного микрометода, для которого требуются пробы крови не более 20 мкл. Следует отметить, что ненормально высокое содержание фенилаланина у детей, больных фенилкетонурией, обнаруживается лишь на третий или четвертый день жизни, поскольку они потребляют незначительное количество пищевого белка. Далее, у недоношенных детей можно получить ложную положительную реакцию в связи с замедленным образованием ряда ферментов метаболизма фенилаланина. Полезным, но не вполне надежным массовым тестом может служить обнаружение повышенного
Таблица 31.4. Метаболиты фенилаланина, накапливающиеся в плазме и моче больных фенилкетонурией


Рис. 31.16. Альтернативные пути катаболизма фенилаланина, имеющие особое значение при фенилкетонурии. Указанные реакции протекают также и в печени здоровых людей, но при нормальном функционировании фенилаланин-гидроксилазы они не имеют существенного значения. Glu — глутамат. Gin - глутамин.
содержания фенилпирувата с моче с использованием в качестве реагента хлорида железа.
После введения фенилаланина пациентам с фенилкетонурией содержание этой аминокислоты в крови долгое время остается высоким, что свидетельствует о снижении толерантности к фенилаланину. Вместе с тем ненормально низкая толерантность к введенному фенилаланину и повышенное содержание последнего в период между приемами пищи характерно также и для родителей, больных фенилкетонурией. Таким образом, дефектный ген, ответственный за фенилкетонурию, может быть выявлен и у фенотипически нормальных гетерозиготных родителей.
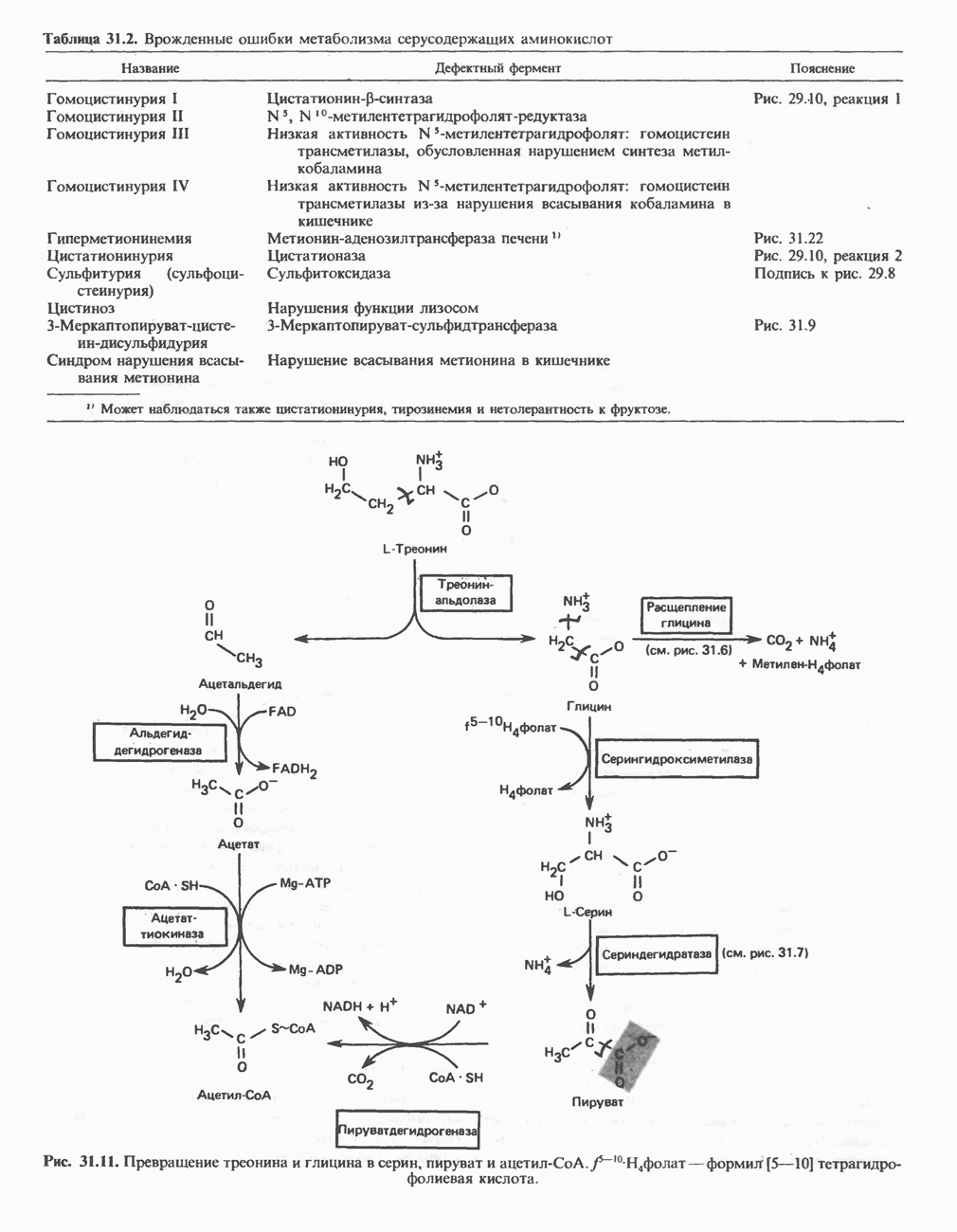
Лизин
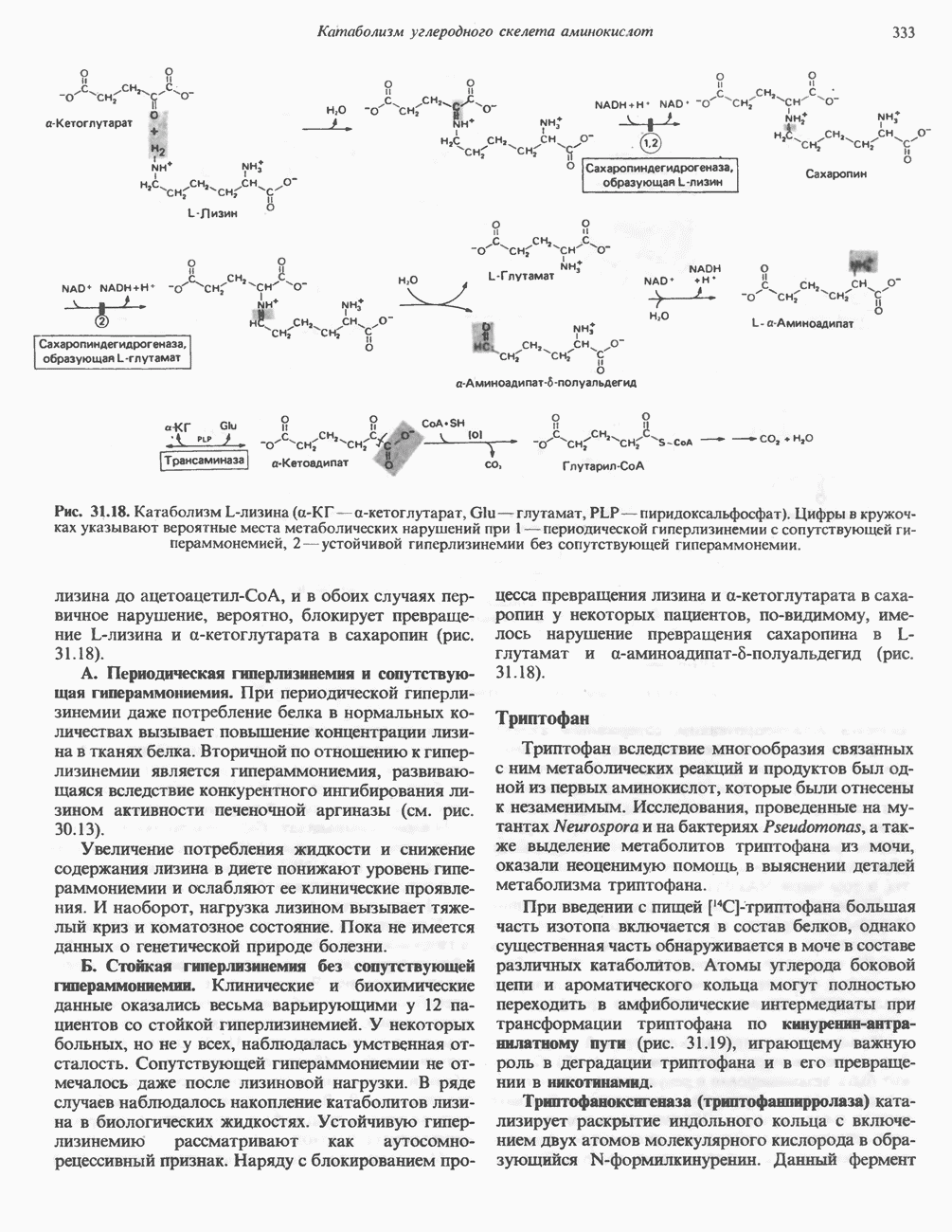
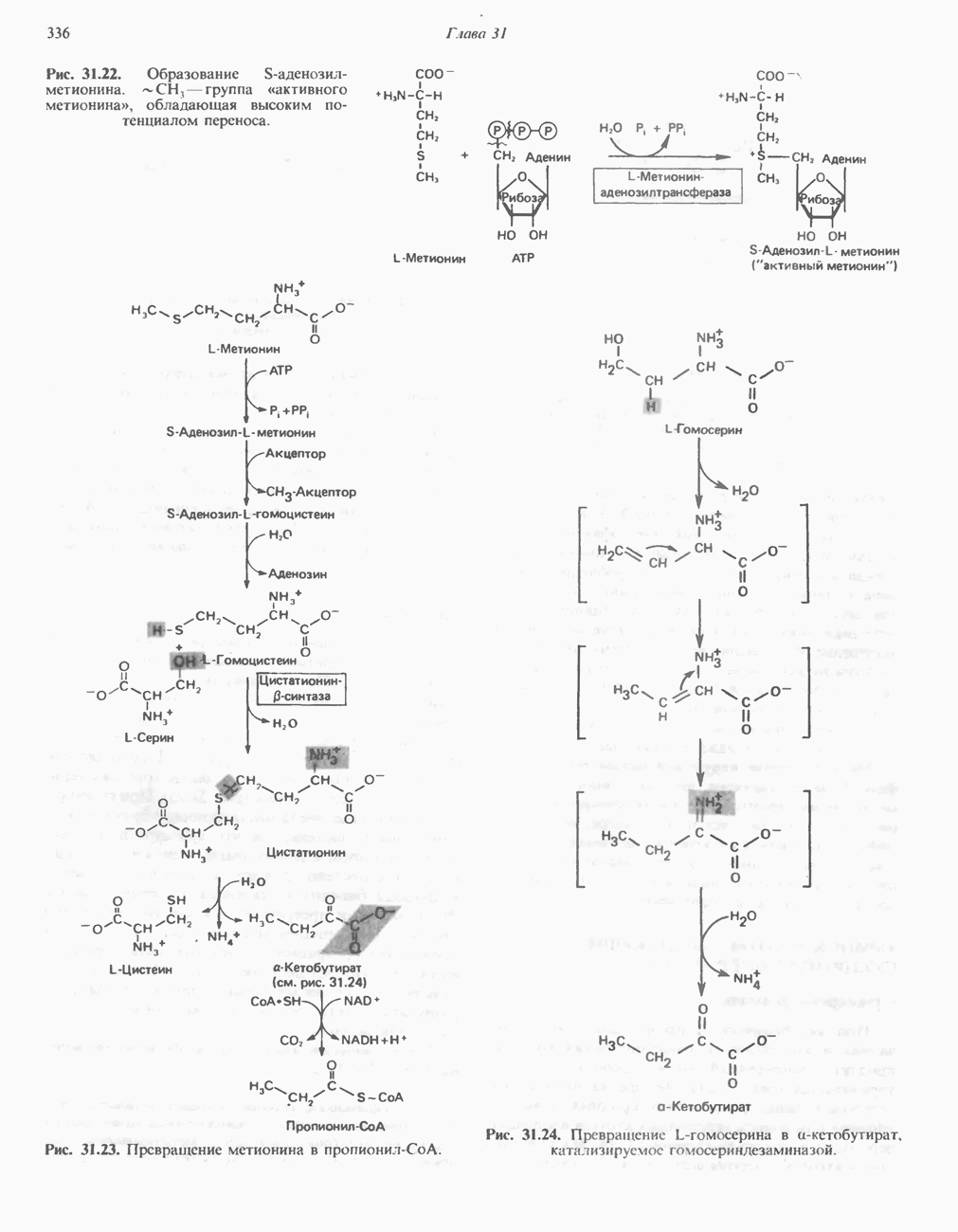
Лизин составляет исключение из общего правила, согласно которому первой стадией катаболизма аминокислоты является удаление а-аминогруппы путем переаминировання. В тканях млекопитающих ни а-, ни е-аминогруппы L-лизина не участвуют в переаминировании. В организме млекопитающих углеродный скелет L-лизина переходит в состав а-аминоадипата и а-кетоадипата (рис. 31.17). Первоначально полагали, что деградация L-лизина идет через стадию образования пипеколиновой кислоты — циклической иминокислоты. В печени D-лизин действительно превращается в пипеколат, однако распад L-лизина происходит через стадию образования сахаропина (рис. 31.18) - интермедиата биосинтеза лизина у грибов.
L-лизин сначала конденсируется с а-кетоглутаратом, при этом отщепляется молекула воды и образуется шиффово основание. Далее происходит восстановление этого соединения в сахаропин при участии соответствующей дегидрогеназы (рис. 31.18), а затем окисление сахаропина другой дегидрогеназой. Расщепление продукта водой приводит к образованию  -глутамата и
-глутамата и  Суммарный эффект этой серии реакций эквивалентен удалению е-аминогруппы лизина путем переаминировання;
Суммарный эффект этой серии реакций эквивалентен удалению е-аминогруппы лизина путем переаминировання;  -лизин и а-кетоглутарат превращаются в
-лизин и а-кетоглутарат превращаются в  и глутамат. В качестве кофакторов в процессе участвуют NAD и NADH, при этом в итоге не происходит ни окисления, ни восстановления.
и глутамат. В качестве кофакторов в процессе участвуют NAD и NADH, при этом в итоге не происходит ни окисления, ни восстановления.
В ходе дальнейшего катаболизма а-аминоадипат путем переаминировання превращается в а-кетоадипат, после чего, вероятно, происходит окислительное декарбоксилирование а-кетоадипата с образованием  Лизин является одновременно и гликогенной, и кетогенной аминокислотой; природа же катаболитов
Лизин является одновременно и гликогенной, и кетогенной аминокислотой; природа же катаболитов  образующихся в организме млекопитающих, не установлена.
образующихся в организме млекопитающих, не установлена.
Метаболические нарушения катаболизма лизина. Описаны два редких метаболических нарушения катаболизма лизина. Оба они являются следствием дефектности ферментов, осуществляющих катаболизм

Рис. 31.17. Превращение  -лизина в
-лизина в  -аминоадипат и
-аминоадипат и  -кстоадипат. Несколько стрелок подряд означают промежуточные реакции.
-кстоадипат. Несколько стрелок подряд означают промежуточные реакции.

Рис. 31.18. Катаболизм  -лизина (а-КГ—а-кетоглутарат,
-лизина (а-КГ—а-кетоглутарат,  -глутамат,
-глутамат,  -пиридоксальфосфат). Цифры в кружочках указывают вероятные места метаболических нарушений при 1 — периодической гиперлизинемии с сопутствующей гипераммонемией,
-пиридоксальфосфат). Цифры в кружочках указывают вероятные места метаболических нарушений при 1 — периодической гиперлизинемии с сопутствующей гипераммонемией,  -устойчивой гиперлизинемии без сопутствующей гипераммонемии.
-устойчивой гиперлизинемии без сопутствующей гипераммонемии.
лизина до  и в обоих случаях первичное нарушение, вероятно, блокирует превращение
и в обоих случаях первичное нарушение, вероятно, блокирует превращение  -лизина и а-кетоглутарата в сахаропин (рис. 31.18)
-лизина и а-кетоглутарата в сахаропин (рис. 31.18)
А. Периодическая гиперлизинемия и сопутствующая гипераммониемия. При периодической гиперлизинемии даже потребление белка в нормальных количествах вызывает повышение концентрации лизина в тканях белка. Вторичной по отношению к гиперлизинемии является гипераммониемия, развивающаяся вследствие конкурентного ингибирования лизином активности печеночной аргиназы (см. рис. 30.13).
Увеличение потребления жидкости и снижение содержания лизина в диете понижают уровень гипераммониемии и ослабляют ее клинические проявления. И наоборот, нагрузка лизином вызывает тяжелый криз и коматозное состояние. Пока не имеется данных о генетической природе болезни.
Б. Стойкая гиперлизинемия без сопутствующей гипераммониемии. Клинические и биохимические данные оказались весьма варьирующими у 12 пациентов со стойкой гиперлизинемией. У некоторых больных, но не у всех, наблюдалась умственная отсталость. Сопутствующей гипераммониемии не отмечалось даже после лизиновой нагрузки. В ряде случаев наблюдалось накопление катаболитов лизина в биологических жидкостях. Устойчивую гипер-лизинемию рассматривают как аутосомно-рецессивный признак. Наряду с блокированием процесса превращения лизина и а-кетоглутарата в сахаропин у некоторых пациентов, по-видимому, имелось нарушение превращения сахаропина в  -глутамат и
-глутамат и 
Триптофан
Триптофан вследствие многообразия связанных с ним метаболических реакции и продуктов был одной из первых аминокислот, которые были отнесены к незаменимым. Исследования, проведенные на мутантах Neurospora и на бактериях Pseudomonas, а также выделение метаболитов триптофана из мочи, оказали неоценимую помощь в выяснении деталей метаболизма триптофана.
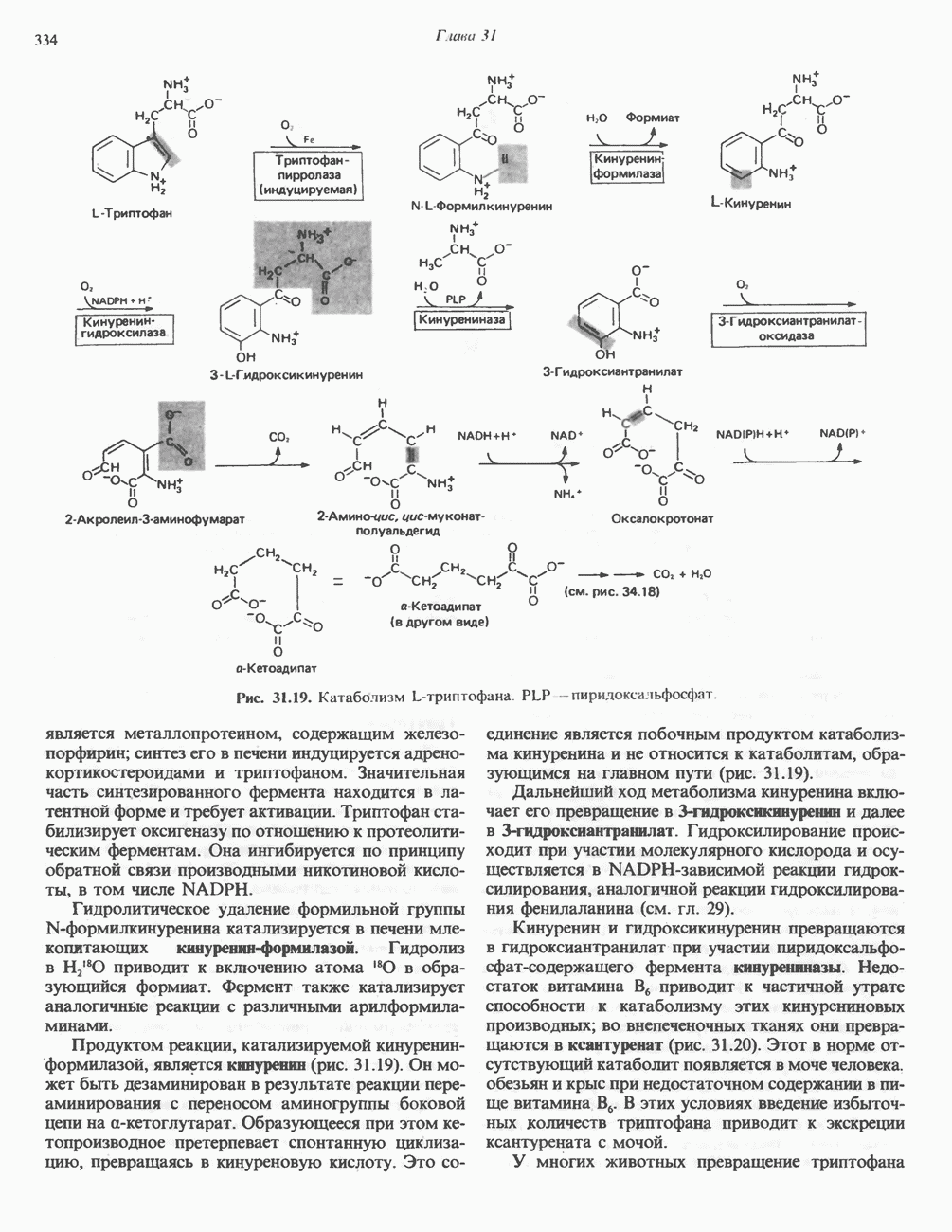
При введении с пищей [ -триптофана большая часть изотопа включается в состав белков, однако существенная часть обнаруживается в моче в составе различных катаболитов. Атомы углерода боковой цепи и ароматического кольца могут полностью переходить в амфиболические интермедиаты при трансформации триптофана по кинуренин-антранилатному пути (рис. 31.19), играющему важную роль в деградации триптофана и в его превращении в никотинамид.
-триптофана большая часть изотопа включается в состав белков, однако существенная часть обнаруживается в моче в составе различных катаболитов. Атомы углерода боковой цепи и ароматического кольца могут полностью переходить в амфиболические интермедиаты при трансформации триптофана по кинуренин-антранилатному пути (рис. 31.19), играющему важную роль в деградации триптофана и в его превращении в никотинамид.
Триптофаноксигеназа (триптофанпирролаза) катализирует раскрытие индольного кольца с включением двух атомов молекулярного кислорода в образующийся  -формилкинуренин. Данный фермент
-формилкинуренин. Данный фермент
(см. скан)
Рис. 31.19. Катаболизм L-триптофана PLP - пиридоксальфосфат.
является металлопротеином, содержащим железо-порфирин; синтез его в печени индуцируется адрено-кортикостероидами и триптофаном. Значительная часть синтезированного фермента находится в латентной форме и требует активации. Триптофан стабилизирует оксигеназу по отношению к протеолити ческим ферментам. Она ингибируется по принципу обратной связи производными никотиновой кислоты, в том числе NADPH.
Гидролитическое удаление формильной группы N-формилкинуренина катализируется в печени млекопитающих кинуренин-формилазой. Гидролиз в  приводит к включению атома
приводит к включению атома  в образующийся формиат. Фермент также катализирует аналогичные реакции с различными арилформиламинами.
в образующийся формиат. Фермент также катализирует аналогичные реакции с различными арилформиламинами.
Продуктом реакции, катализируемой кинуренин-формилазой, является кинуренин (рис. 31.19). Он может быть дезаминирован в результате реакции переаминирования с переносом аминогруппы боковой цепи на а-кетоглутарат. Образующееся при этом кетопроизводное претерпевает спонтанную циклизацию превращаясь в кинуреновую кислоту. Это соединение является побочным продуктом катаболизма кинуренин и не относится к катаболитам, образующимся на главном пути (рис. 31.19).
Дальнейший ход метаболизма кинуренина вклю чает его превращение в З-гидроксикинуренин и далее в 3-гидроксиантранилат. Гидроксилированйе происходит при участии молекулярного кислорода и осуществляется в  -зависимой реакции гидроксилирования, аналогичной реакции гидроксилирования фенилаланина (см. гл. 29).
-зависимой реакции гидроксилирования, аналогичной реакции гидроксилирования фенилаланина (см. гл. 29).
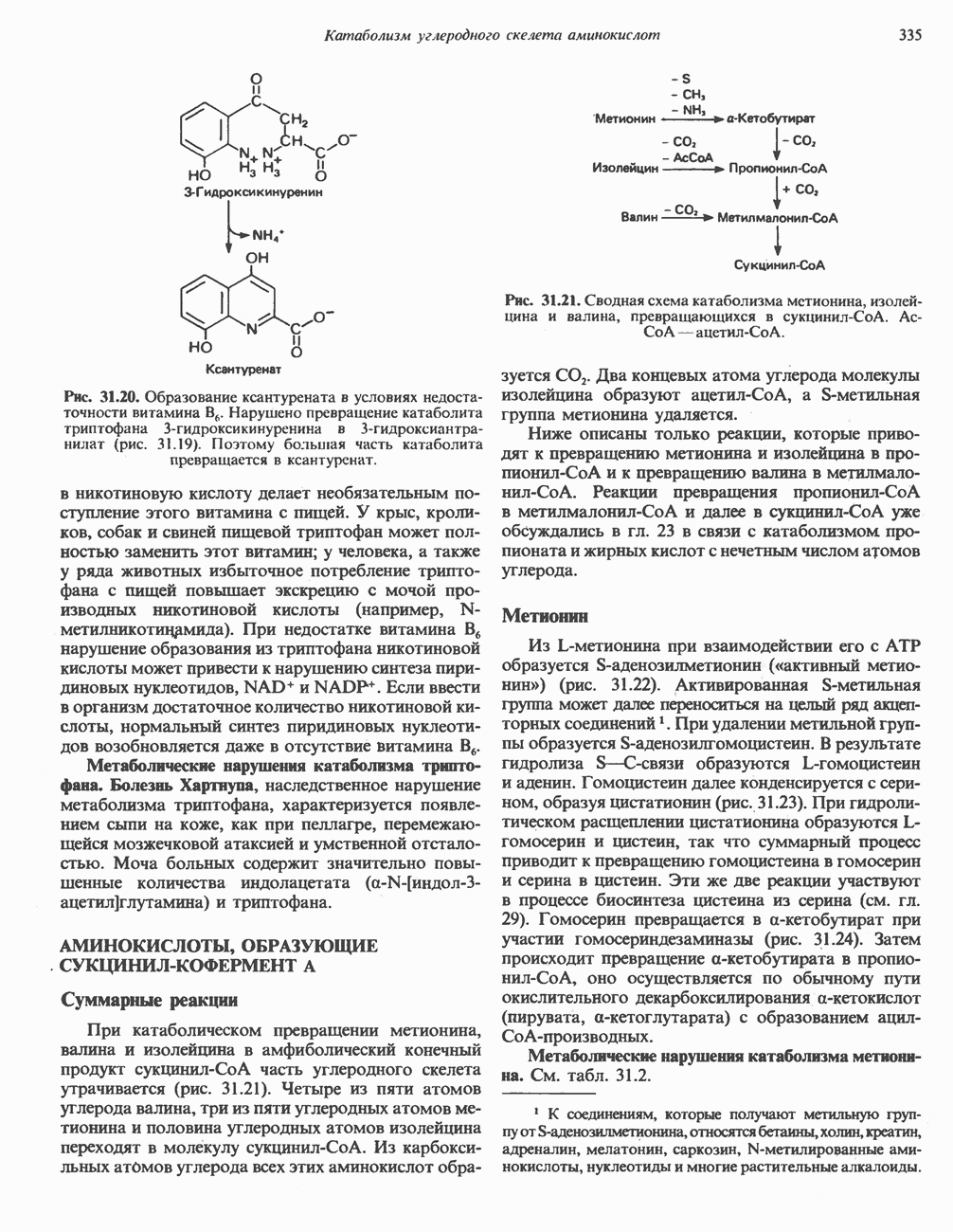
Кинуренин и гидрок икинуренин превращаются в гидроксиантранилат при участии пиридоксальфосфат-содержащего фермента кинурениназы. Недостаток витамина В6 приводит к частичной утрате способности к катаболизму этих кинурениновых производных; во внепеченочных тканях они превращаются в ксантуренат (рис. 31.20). Этот в норме отсутствующий катаболит появляется в моче человека обезьян и крыс при недостаточном содержании в пище витамина В6. В этих условиях введение избыточных количеств триптофана приводит к экскреции ксантурената с мочой.
У многих животных превращение триптофана

Рис. 31.20. Образование ксантурената в условиях недостаточности витамина В6. Нарушено превращение катаболита триптофана 3-гидроксикинуренина в 3-гидроксиантра-нилат (рис. 31.19). Поэтому большая часть катаболита превращается в ксантуренат.
в никотиновую кислоту делает необязательным поступление этого витамина с пищей. У крыс, кроликов, собак и свиней пищевой триптофан может полностью заменить этот витамин; у человека, а также у ряда животных избыточное потребление триптофана с пищей повышает экскрецию с мочой производных никотиновой кислоты (например, N-метилникотивдмида). При недостатке витамина В6 нарушение образования из триптофана никотиновой кислоты может привести к нарушению синтеза пиридиновых нуклеотидов, NAD+ и NADP+. Если ввести в организм достаточное количество никотиновой кислоты, нормальный синтез пиридиновых нуклеотидов возобновляется даже в отсутствие витамина В6.
Метаболические нарушения катаболизма триптофана. Болезнь Хартнупа, наследственное нарушение метаболизма триптофана, характеризуется появлением сыпи на коже, как при пеллагре, перемежающейся мозжечковой атаксией и умственной отсталостью. Моча больных содержит значительно повышенные количества индолацетата  и триптофана.
и триптофана.
| << Предыдущий параграф | Следующий параграф >> |
- Предисловие к русскому изданию
- Предисловие
- Глава 1. Биохимия и медицина
- Глава 2. Биомолекулы и биохимические методы
- КЛЕТКА
- ОБЩИЙ ЭКСПЕРИМЕНТАЛЬНЫЙ ПОДХОД, ИСПОЛЬЗУЕМЫЙ В БИОХИМИИ
- ОСНОВНЫЕ ДОСТИЖЕНИЯ БИОХИМИИ
- Раздел I. Структура и функции белков и ферментов
- Глава 3. Аминокислоты
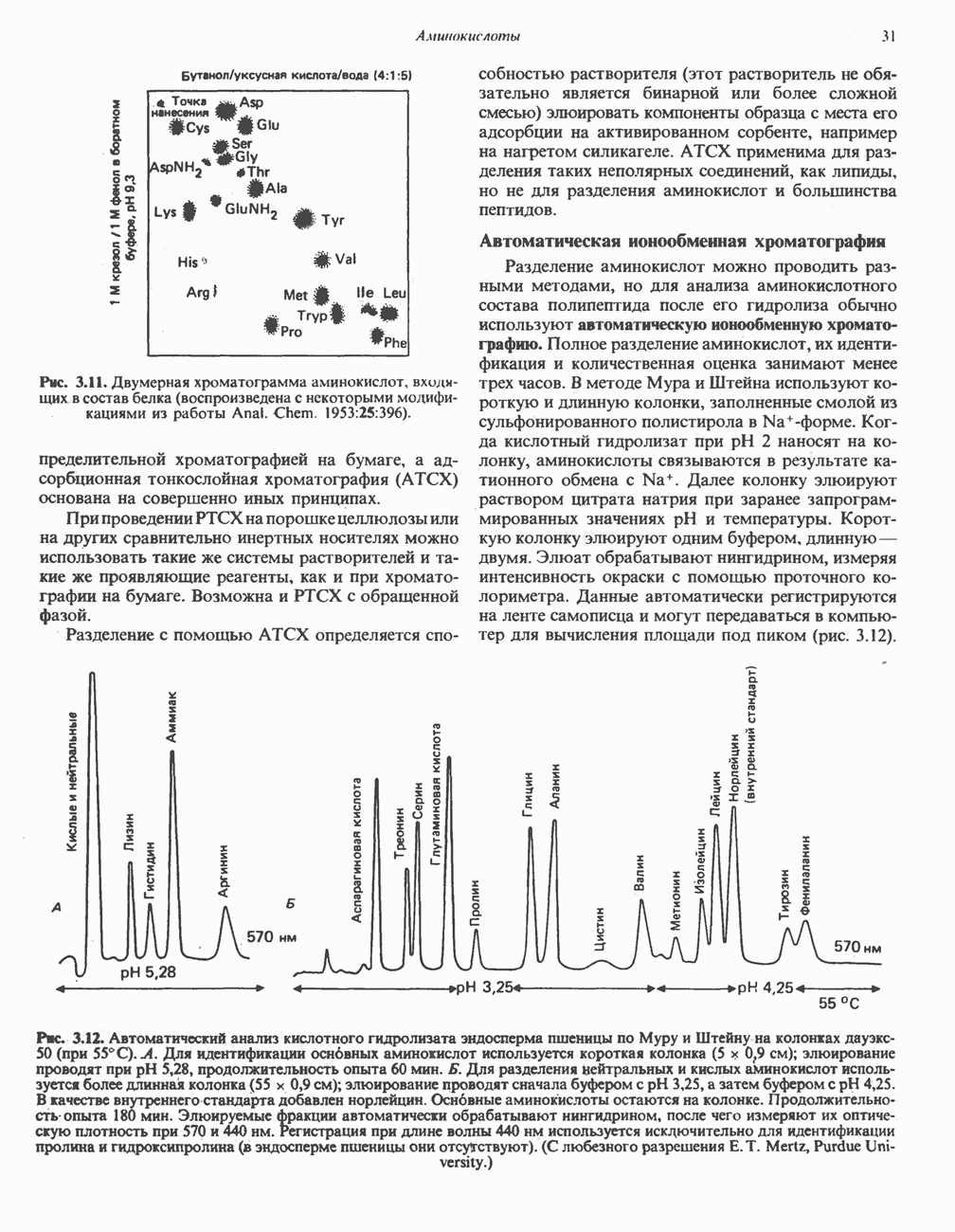
- АМИНОКИСЛОТЫ
- ИОННЫЕ ФОРМЫ АМИНОКИСЛОТ
- СТРУКТУРА АМИНОКИСЛОТ
- РАСТВОРИМОСТЬ АМИНОКИСЛОТ
- ОБЩИЕ ХИМИЧЕСКИЕ РЕАКЦИИ
- СВОЙСТВА ИНДИВИДУАЛЬНЫХ АМИНОКИСЛОТ
- МЕТОДЫ РАЗДЕЛЕНИЯ АМИНОКИСЛОТ
- Глава 4. Пептиды
- СТРУКТУРА ПЕПТИДОВ
- ИОННЫЕ ФОРМЫ ПЕПТИДОВ
- КОНФОРМАЦИЯ ПЕПТИДОВ В РАСТВОРЕ
- МЕТОДЫ РАЗДЕЛЕНИЯ ПЕПТИДОВ
- ОПРЕДЕЛЕНИЕ АМИНОКИСЛОТНОГО СОСТАВА ПЕПТИДОВ
- ОПРЕДЕЛЕНИЕ ПЕРВИЧНОЙ СТРУКТУРЫ ПОЛИПЕПТИДОВ
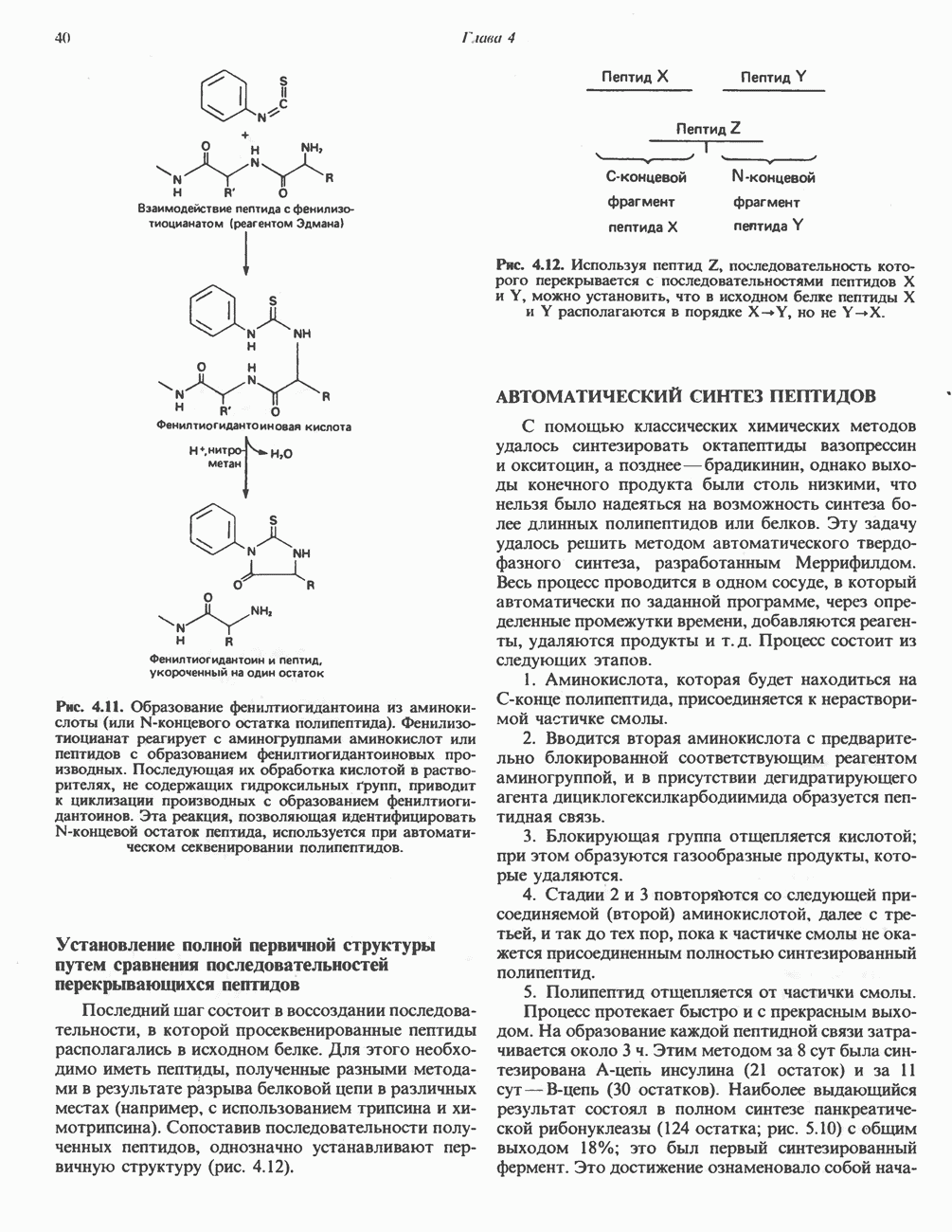
- АВТОМАТИЧЕСКОЕ ОПРЕДЕЛЕНИЕ АМИНОКИСЛОТНОЙ ПОСЛЕДОВАТЕЛЬНОСТИ ПОЛИПЕПТИДОВ МЕТОДОМ ЭДМАНА
- АВТОМАТИЧЕСКИЙ СИНТЕЗ ПЕПТИДОВ
- ЛИТЕРАТУРА
- Глава 5. Белки: структура и свойства
- КЛАССИФИКАЦИЯ БЕЛКОВ
- СВЯЗИ, ОТВЕТСТВЕННЫЕ ЗА ФОРМИРОВАНИЕ СТРУКТУРЫ БЕЛКА
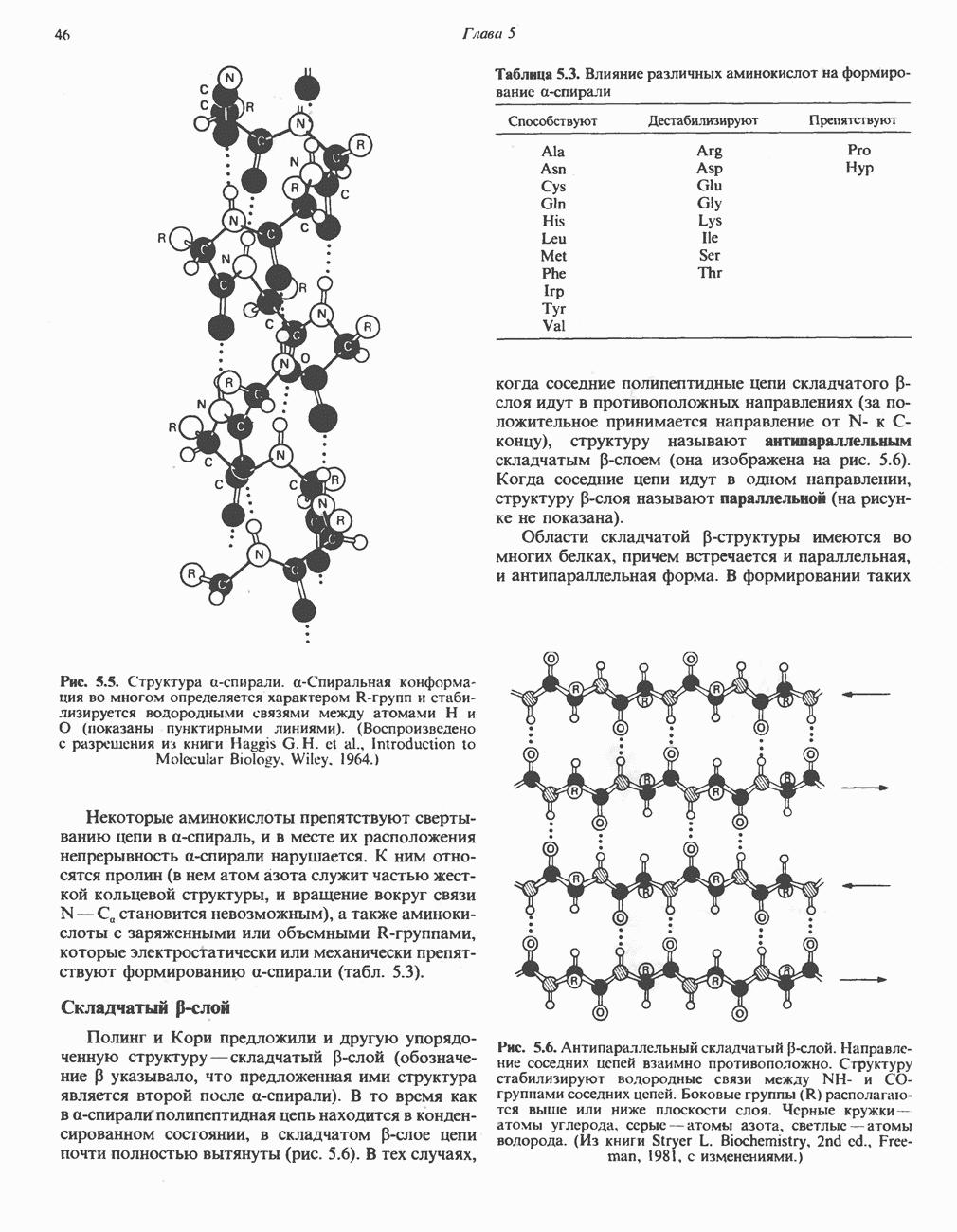
- УПОРЯДОЧЕННЫЕ КОНФОРМАЦИИ ПОЛИПЕПТИДОВ
- УРОВНИ СТРУКТУРНОЙ ОРГАНИЗАЦИИ БЕЛКА
- ДЕНАТУРАЦИЯ
- МЕТОДЫ ОПРЕДЕЛЕНИЯ ПЕРВИЧНОЙ СТРУКТУРЫ
- ОПРЕДЕЛЕНИЕ ВТОРИЧНОЙ И ТРЕТИЧНОЙ СТРУКТУРЫ МЕТОДОМ РЕНТГЕНОВСКОЙ КРИСТАЛЛОГРАФИИ
- ОПРЕДЕЛЕНИЕ ЧЕТВЕРТИЧНОЙ СТРУКТУРЫ
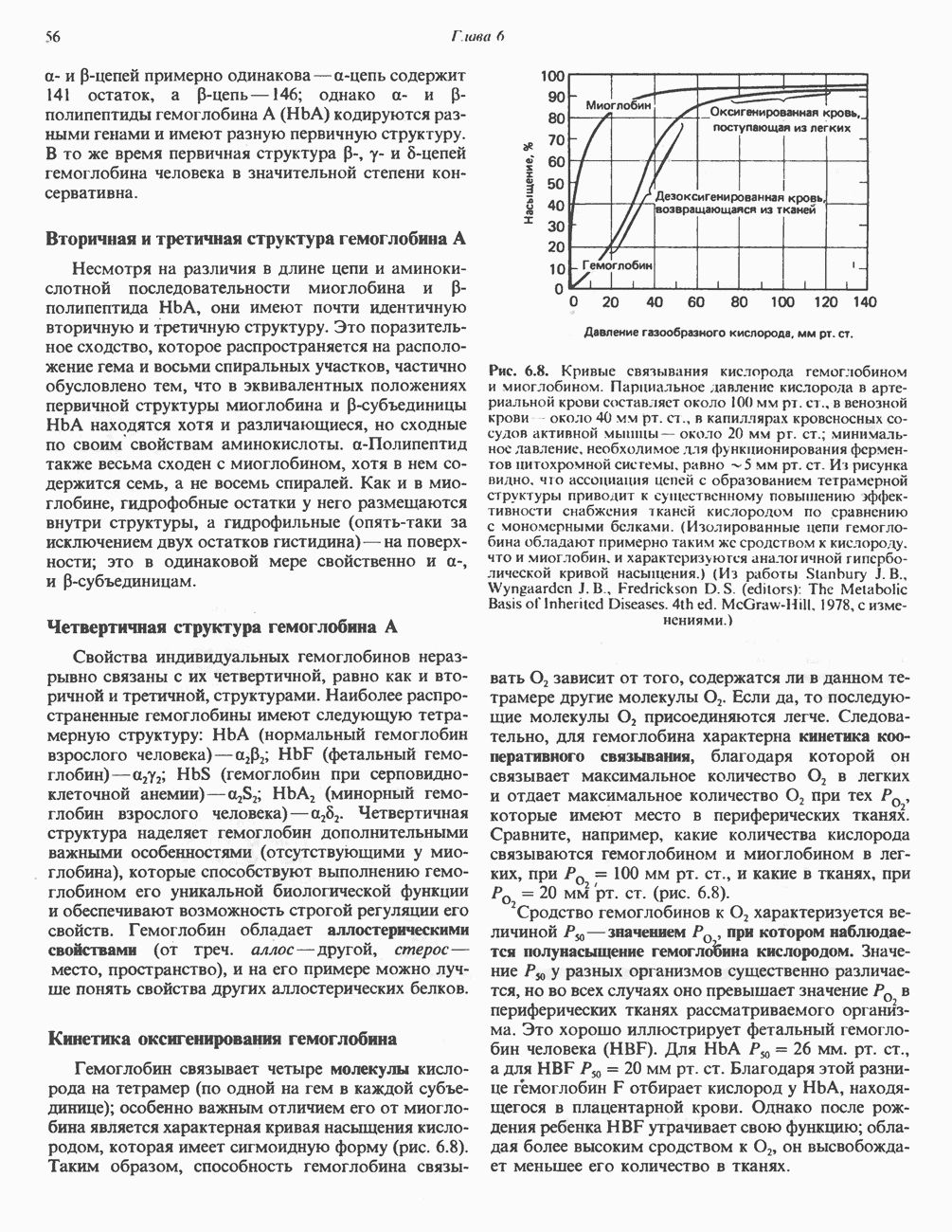
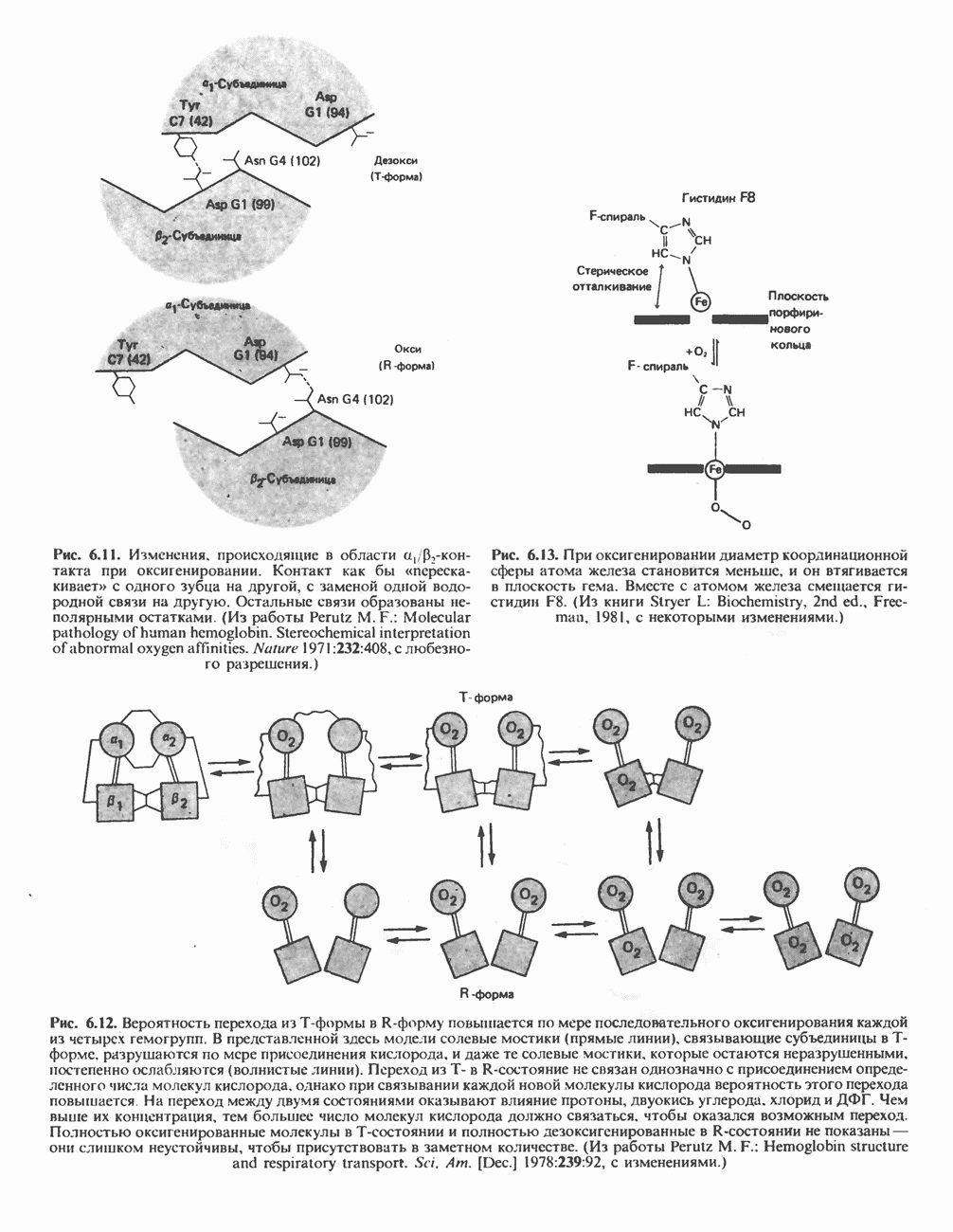
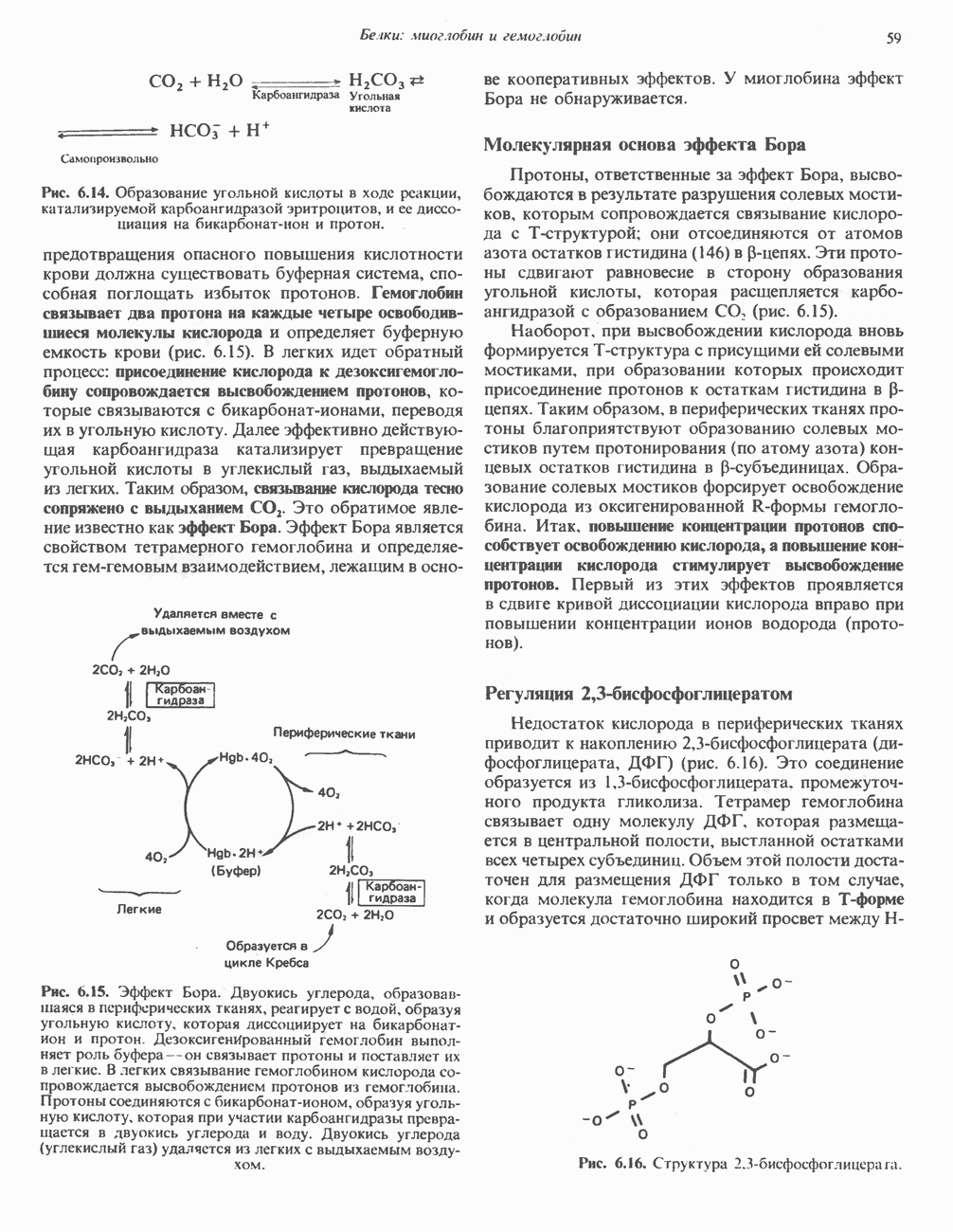
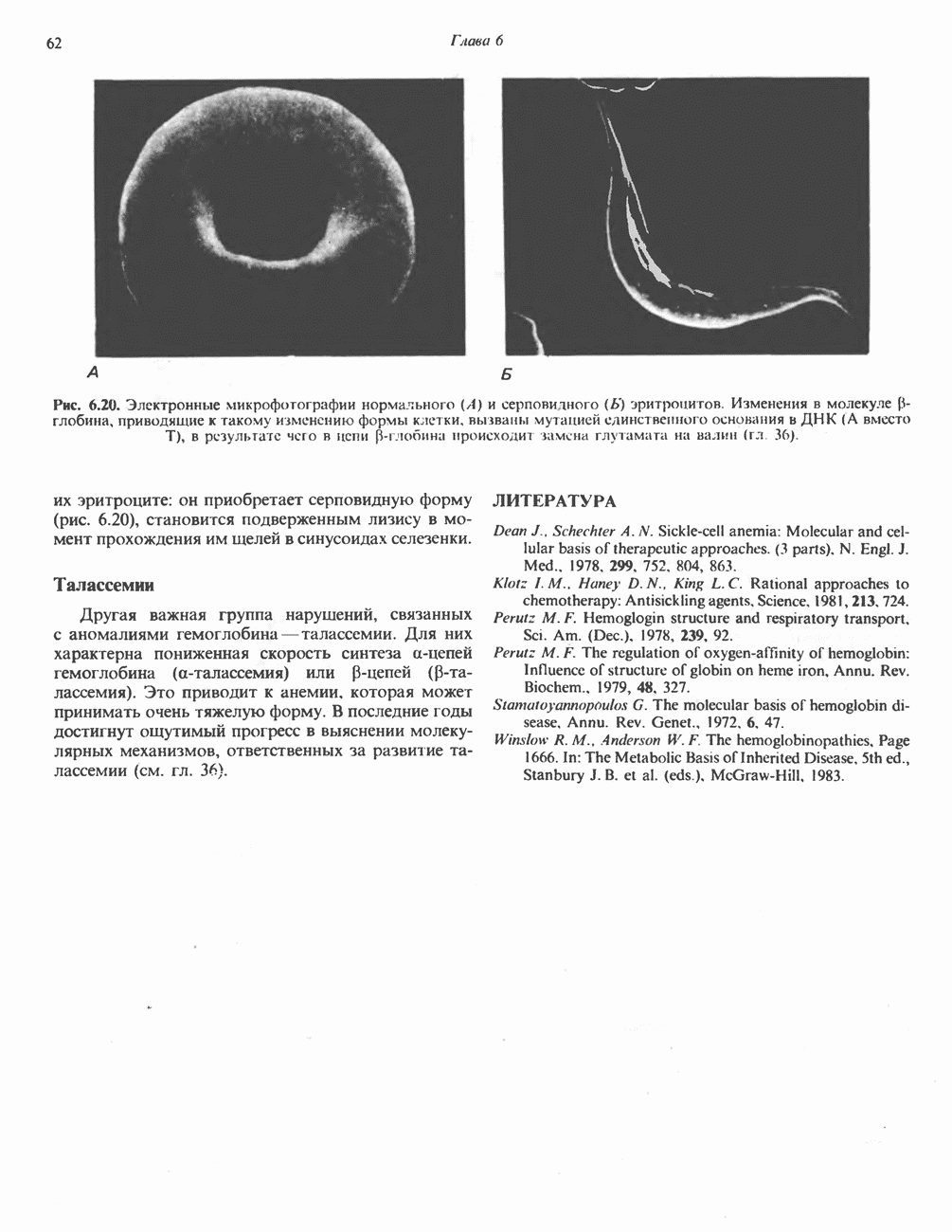
- ГЛАВА 6. Белки: миоглобин и гемоглобин
- ГЕМОПРОТЕИНЫ — МИОГЛОБИН И ГЕМОГЛОБИН
- МИОГЛОБИН
- ГЕМОГЛОБИНЫ
- Глава 7. Ферменты: общие свойства
- КОФЕРМЕНТЫ
- «ТРЕХТОЧЕЧНАЯ ФИКСАЦИЯ» СУБСТРАТОВ НА ФЕРМЕНТАХ
- СПЕЦИФИЧНОСТЬ ФЕРМЕНТОВ
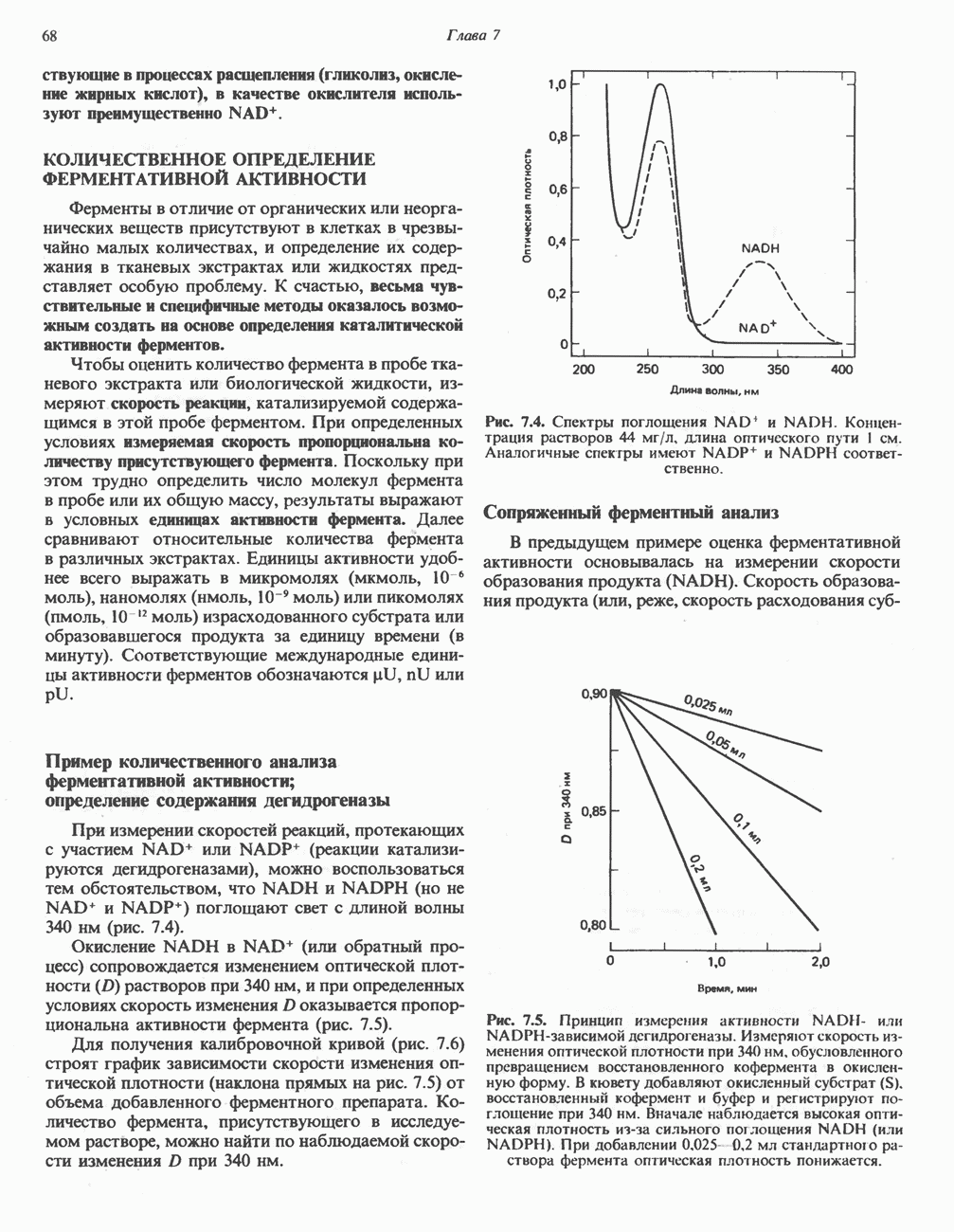
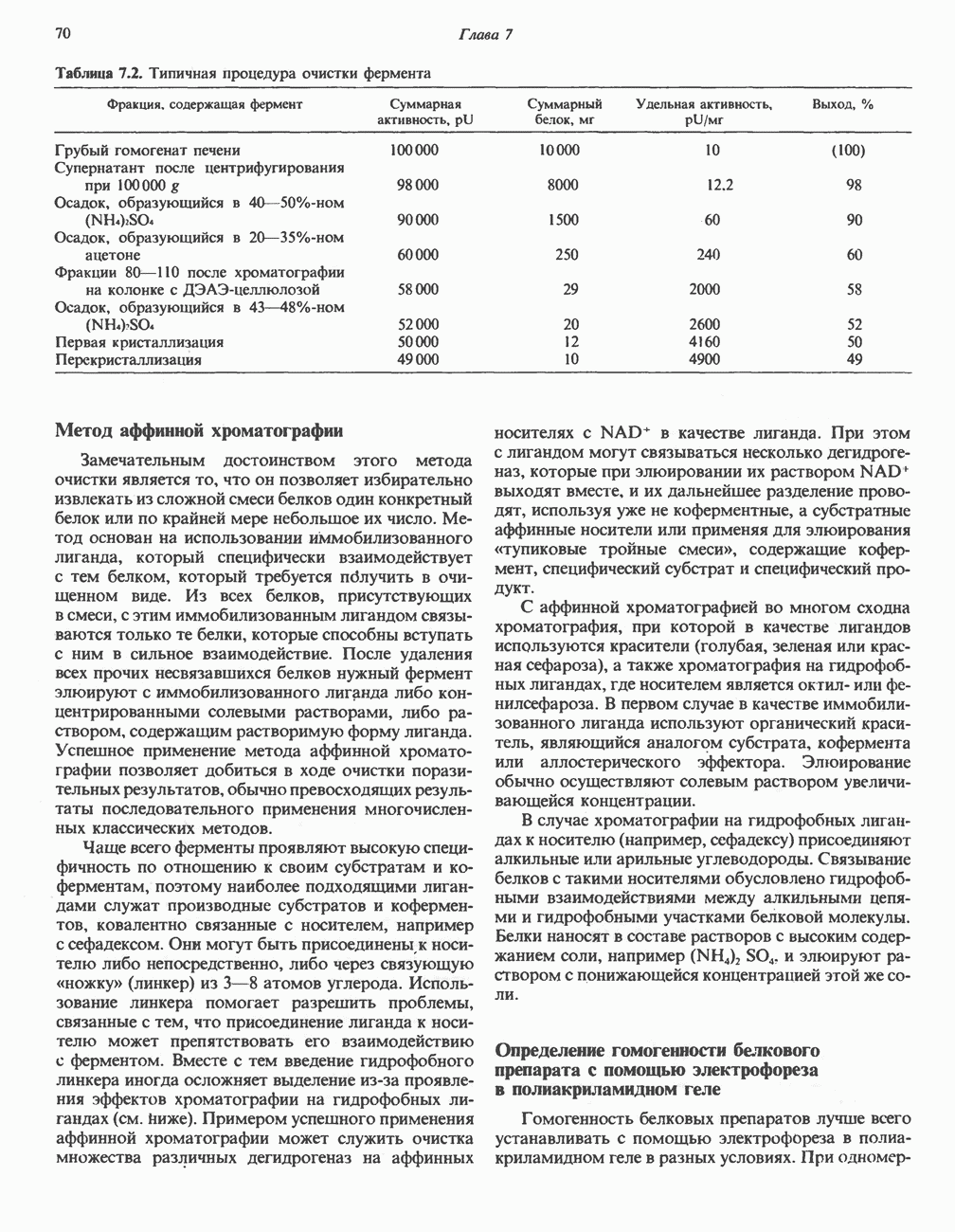
- КОЛИЧЕСТВЕННОЕ ОПРЕДЕЛЕНИЕ ФЕРМЕНТАТИВНОЙ АКТИВНОСТИ
- ВЫДЕЛЕНИЕ ФЕРМЕНТОВ
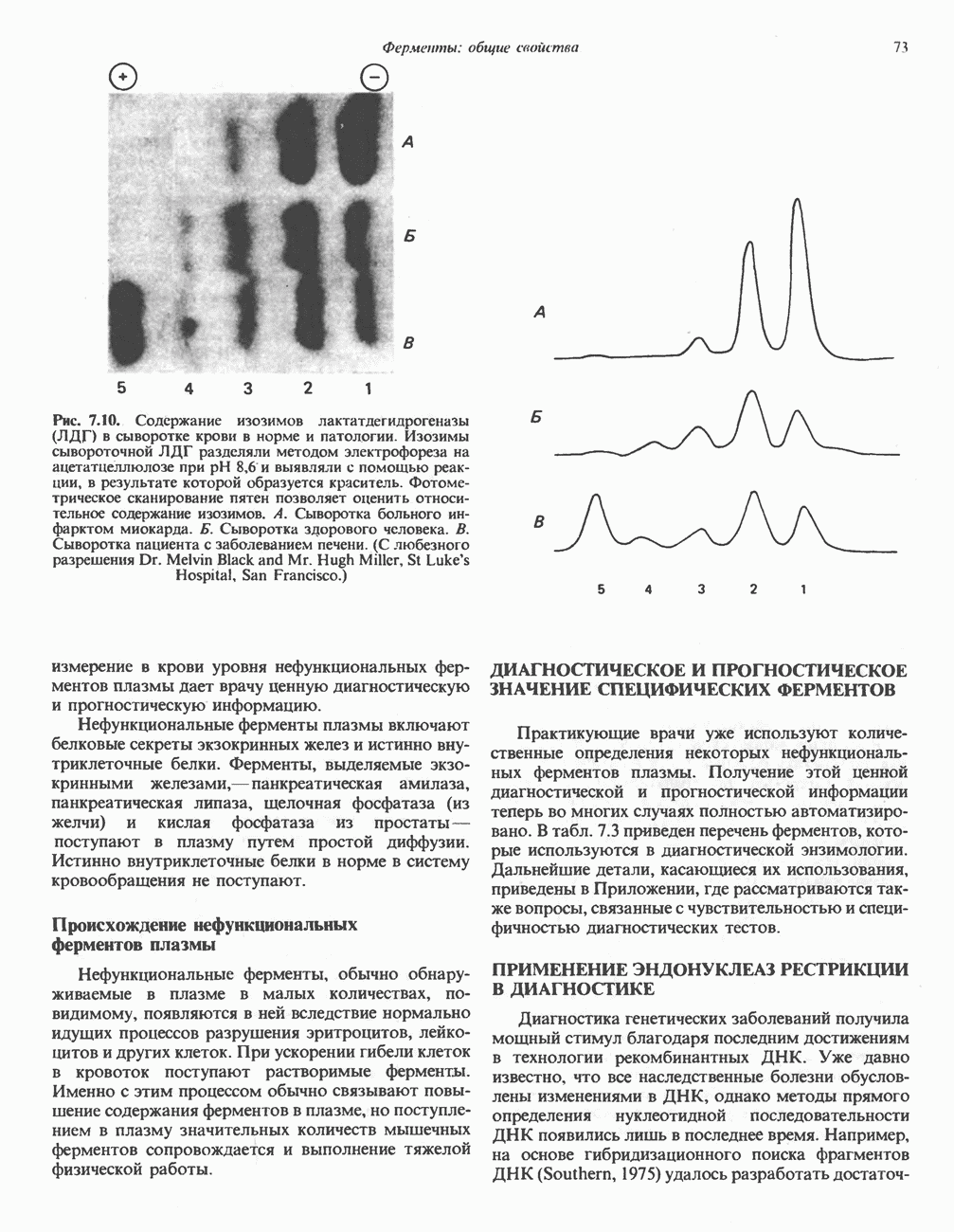
- ИЗОФЕРМЕНТЫ (ИЗОЗИМЫ)
- ФЕРМЕНТЫ В КЛИНИЧЕСКОЙ ДИАГНОСТИКЕ
- ДИАГНОСТИЧЕСКОЕ И ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ СПЕЦИФИЧЕСКИХ ФЕРМЕНТОВ
- ПРИМЕНЕНИЕ ЭНДОНУКЛЕАЗ РЕСТРИКЦИИ В ДИАГНОСТИКЕ
- ЛИТЕРАТУРА
- Глава 8. ФЕРМЕНТЫ: КИНЕТИКА
- ОБРАЗОВАНИЕ И РАСПАД ПЕРЕХОДНЫХ СОСТОЯНИЙ
- ИЗМЕНЕНИЯ СВОБОДНОЙ ЭНЕРГИИ, СВЯЗАННЫЕ С ОБРАЗОВАНИЕМ И РАСПАДОМ ПЕРЕХОДНЫХ СОСТОЯНИЙ
- РОЛЬ КАТАЛИЗАТОРОВ В ОБРАЗОВАНИИ ПРОДУКТИВНЫХ ПЕРЕХОДНЫХ СОСТОЯНИЙ
- ТЕОРИЯ СТОЛКНОВЕНИЙ
- РОЛЬ ФЕРМЕНТОВ В РАЗРЫВЕ И ОБРАЗОВАНИИ КОВАЛЕНТНЫХ СВЯЗЕЙ
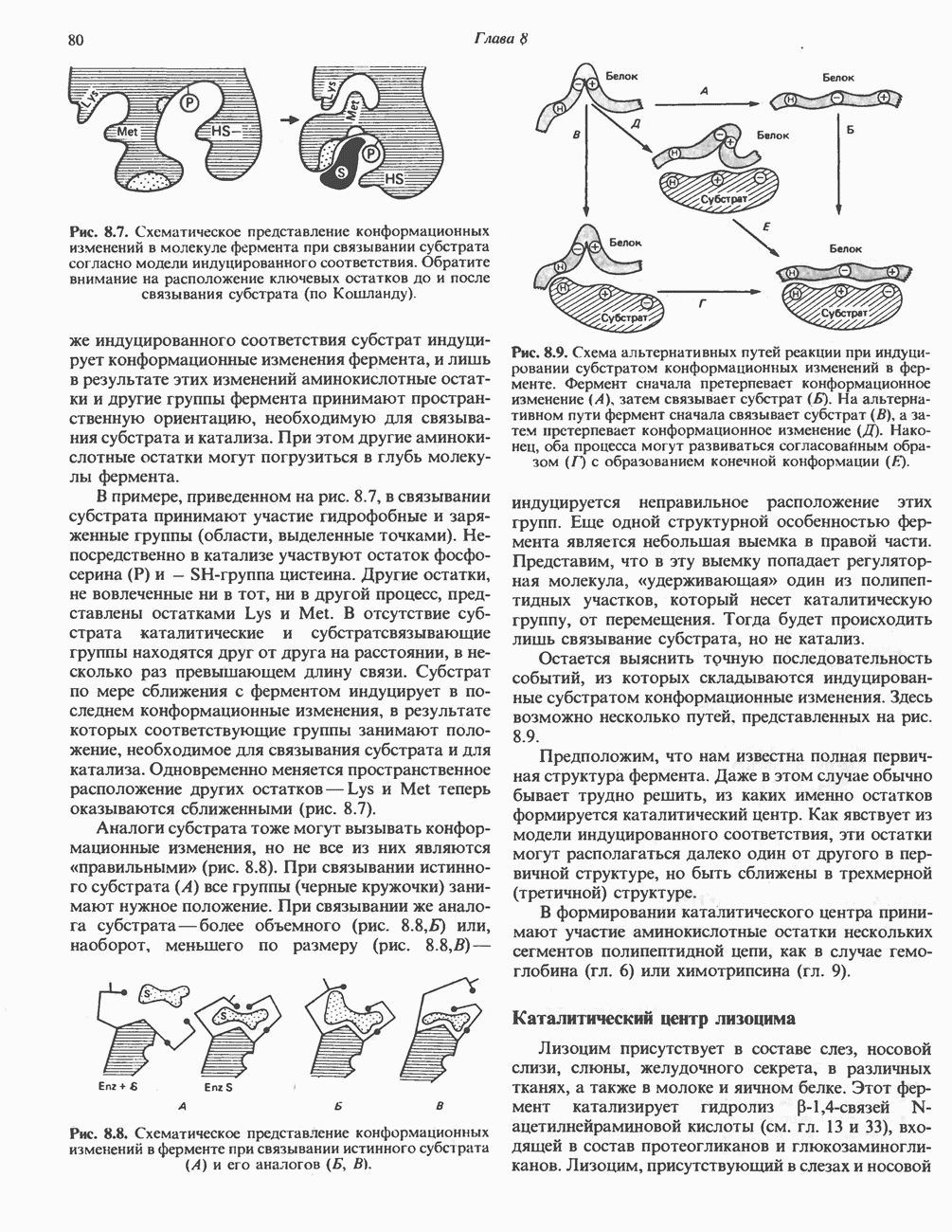
- КАТАЛИТИЧЕСКИЙ ЦЕНТР
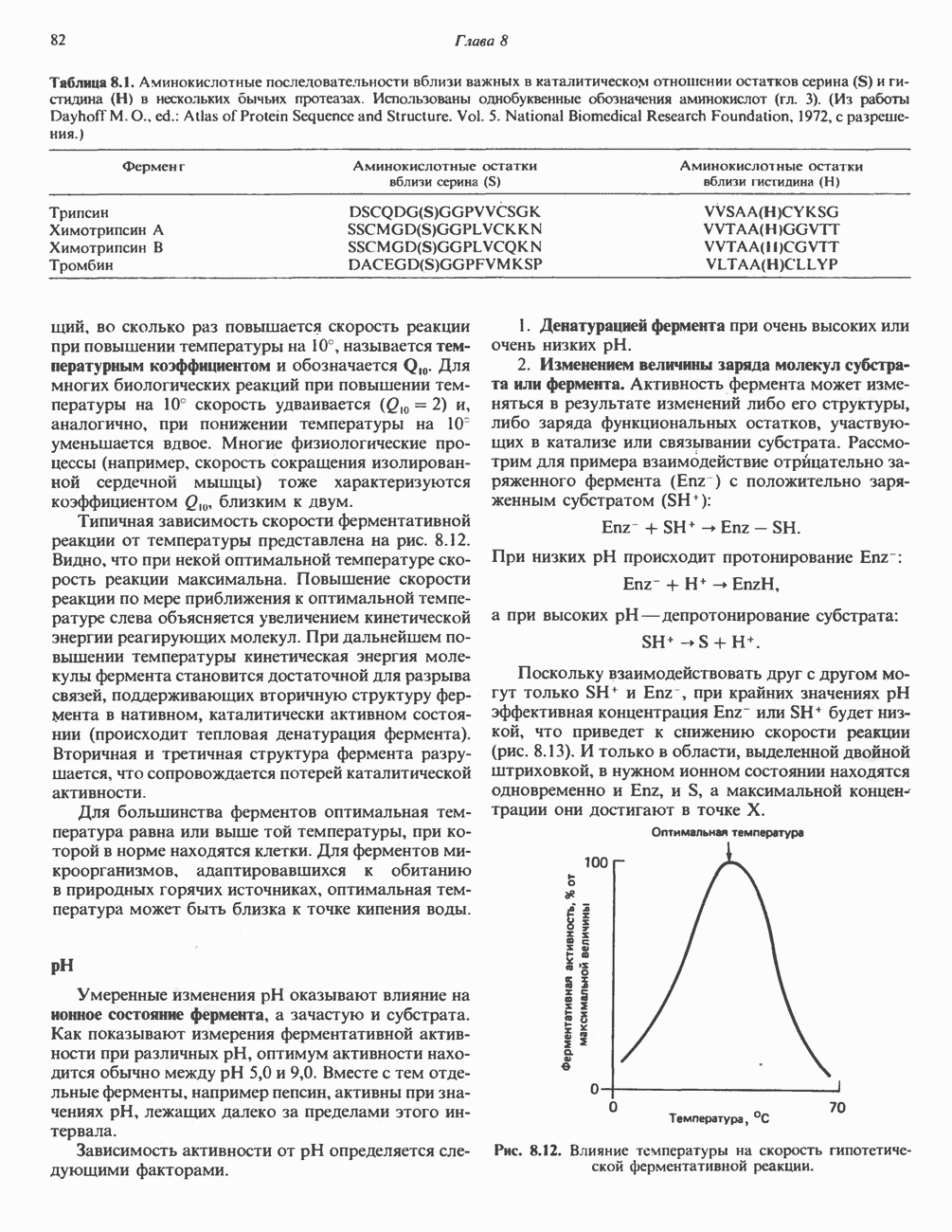
- ФАКТОРЫ, ВЛИЯЮЩИЕ НА АКТИВНОСТЬ ФЕРМЕНТОВ
- КОНСТАНТА РАВНОВЕСИЯ
- КОНЦЕНТРАЦИЯ ФЕРМЕНТА
- КОНЦЕНТРАЦИЯ СУБСТРАТА
- УРАВНЕНИЕ МИХАЭЛИСА—МЕНТЕН
- ОГРАНИЧЕНИЯ, ПРИСУЩИЕ УРАВНЕНИЮ МИХАЭЛИСА — МЕНТЕН
- ИНГИБИРОВАНИЕ АКТИВНОСТИ ФЕРМЕНТОВ
- МОДУЛЯТОРЫ ФЕРМЕНТАТИВНОЙ АКТИВНОСТИ
- Глава 9. Ферменты: механизм действия
- МЕХАНИЗМ КАТАЛИТИЧЕСКОГО ДЕЙСТВИЯ ХИМОТРИПСИНА
- РОЛЬ ИЗБИРАТЕЛЬНОГО ПРОТЕОЛИЗА В ФОРМИРОВАНИИ АКТИВНЫХ ЦЕНТРОВ ФЕРМЕНТОВ
- УПОРЯДОЧЕННОЕ И НЕУПОРЯДОЧЕННОЕ СВЯЗЫВАНИЕ СУБСТРАТОВ
- ФЕРМЕНТЫ КАК КАТАЛИЗАТОРЫ ОБЩЕГО КИСЛОТНОГО И ОБЩЕГО ОСНОВНОГО ТИПА
- ИОНЫ МЕТАЛЛОВ
- Глава 10. Ферменты: регуляция активности
- РЕГУЛЯЦИЯ МЕТАБОЛИЗМА
- РЕГУЛЯЦИЯ КОЛИЧЕСТВА ФЕРМЕНТА ПУТЕМ РЕГУЛЯЦИИ СКОРОСТИ ЕГО СИНТЕЗА И РАСПАДА
- РЕГУЛЯЦИЯ КАТАЛИТИЧЕСКОЙ АКТИВНОСТИ ФЕРМЕНТОВ
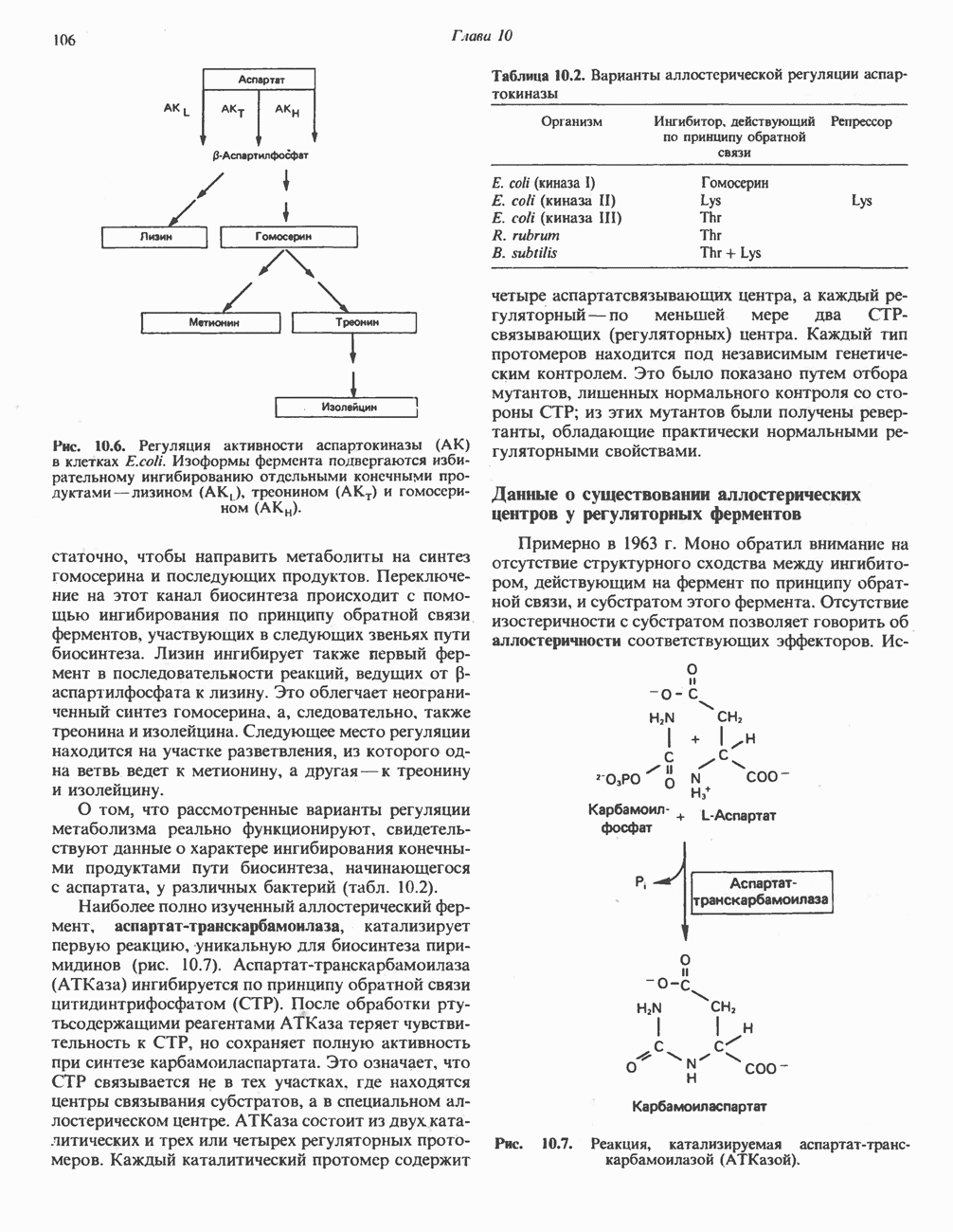
- АЛЛОСТЕРИЧЕСКАЯ РЕГУЛЯЦИЯ
- КОВАЛЕНТНАЯ МОДИФИКАЦИЯ ФЕРМЕНТОВ
- Раздел II. Биоэнергетика и метаболизм углеводов и липидов
- Глава 11. Биоэнергетика
- СВОБОДНАЯ ЭНЕРГИЯ И ЗАКОНЫ ТЕРМОДИНАМИКИ
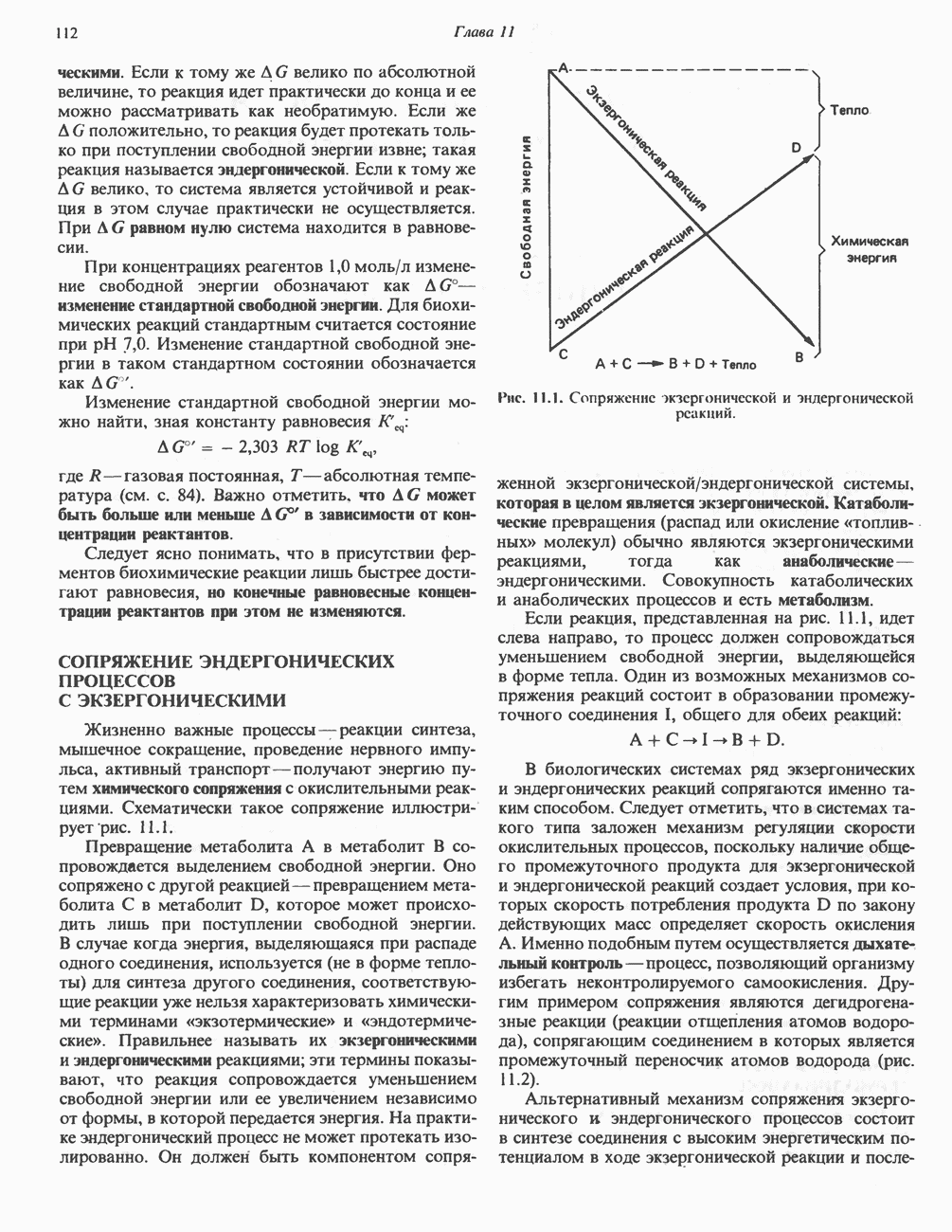
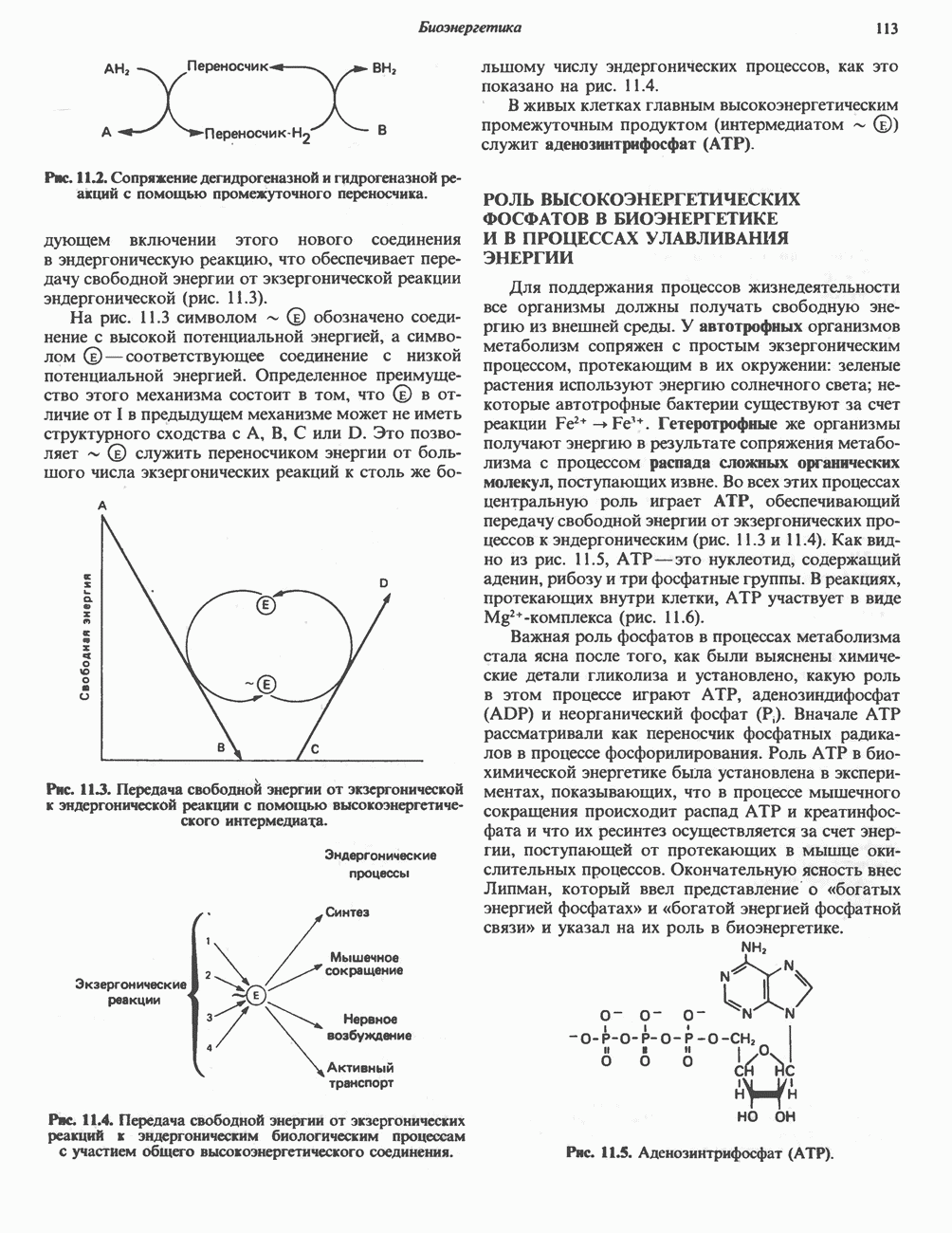
- СОПРЯЖЕНИЕ ЭНДЕРГОНИЧЕСКИХ ПРОЦЕССОВ С ЭКЗЕРГОНИЧЕСКИМИ
- РОЛЬ ВЫСОКОЭНЕРГЕТИЧЕСКИХ ФОСФАТОВ В БИОЭНЕРГЕТИКЕ И В ПРОЦЕССАХ УЛАВЛИВАНИЯ ЭНЕРГИИ
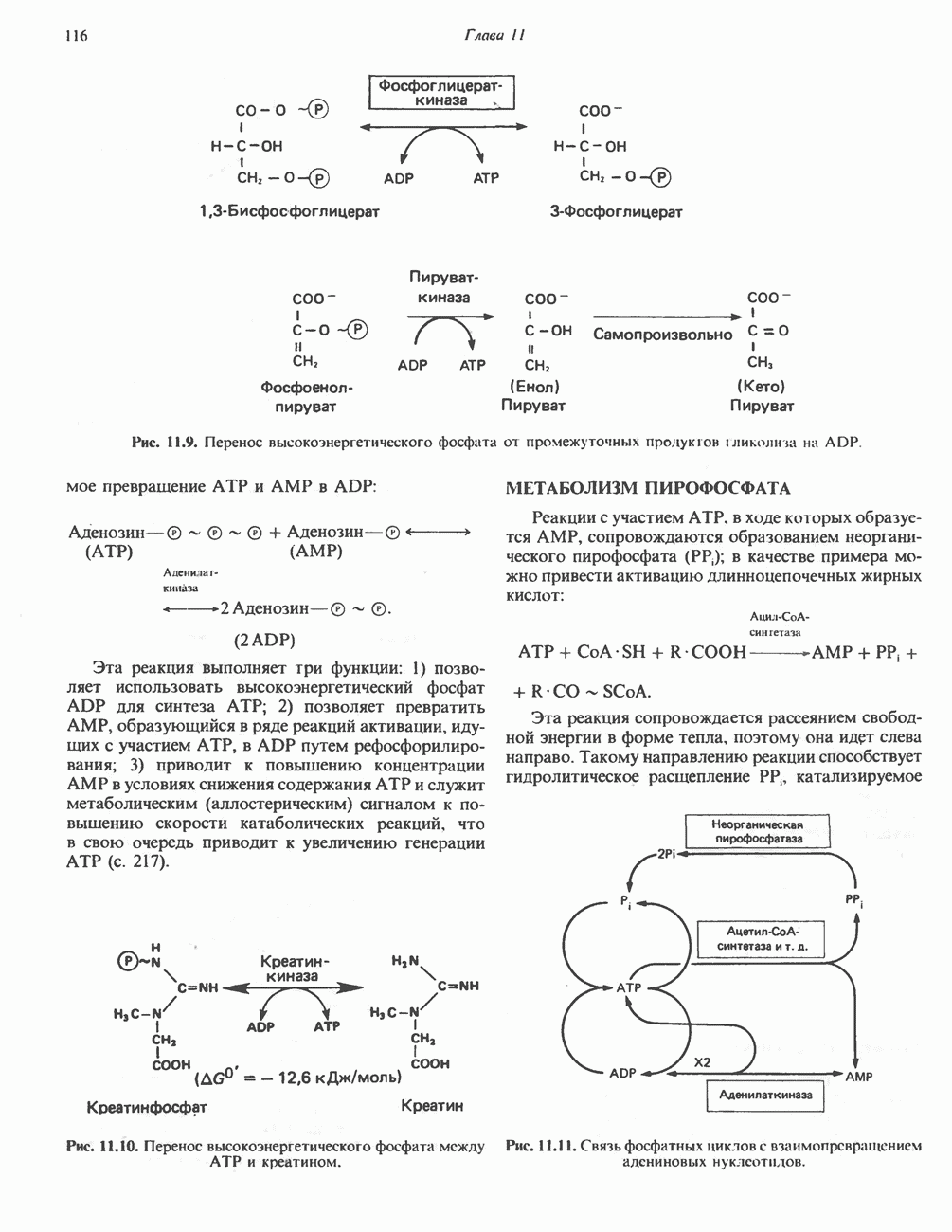
- МЕТАБОЛИЗМ ПИРОФОСФАТА
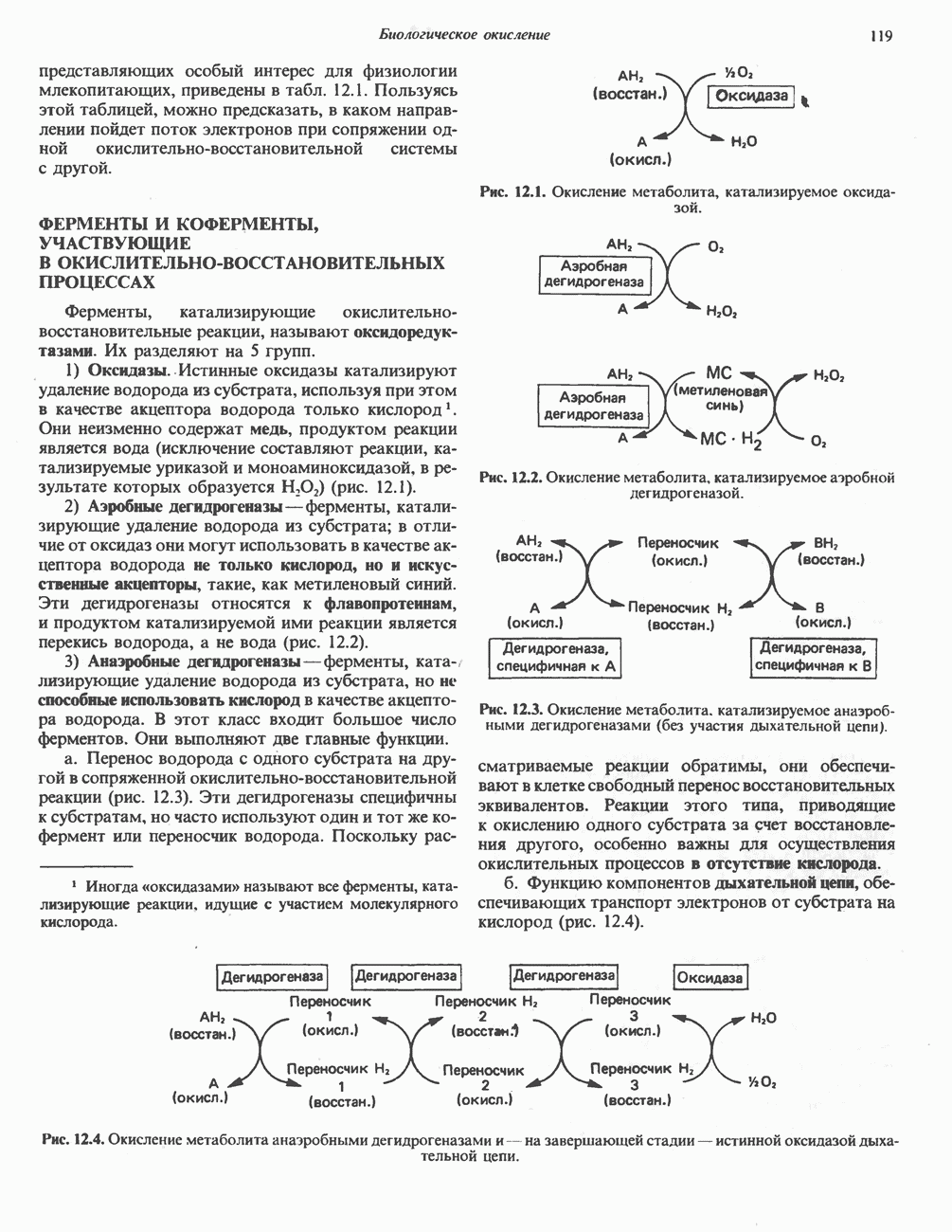
- Глава 12. Биологическое окисление
- ОКИСЛИТЕЛЬНО-ВОССТАНОВИТЕЛЬНОЕ РАВНОВЕСИЕ, ОКИСЛИТЕЛЬНОВОССТАНОВИТЕЛЬНЫЙ ПОТЕНЦИАЛ
- ФЕРМЕНТЫ И КОФЕРМЕНТЫ, УЧАСТВУЮЩИЕ В ОКИСЛИТЕЛЬНО-ВОССТАНОВИТЕЛЬНЫХ ПРОЦЕССАХ
- Глава 13. Окислительное фосфорилирование и транспортные системы митохондрий
- ДЫХАТЕЛЬНАЯ ЦЕПЬ
- ОРГАНИЗАЦИЯ ДЫХАТЕЛЬНОЙ ЦЕПИ В МИТОХОНДРИЯХ
- РОЛЬ ДЫХАТЕЛЬНОЙ ЦЕПИ В УЛАВЛИВАНИИ ЭНЕРГИИ
- ДЫХАТЕЛЬНЫЙ КОНТРОЛЬ
- ИНГИБИТОРЫ ДЫХАТЕЛЬНОЙ ЦЕПИ И ОКИСЛИТЕЛЬНОГО ФОСФОРИЛИРОВАНИЯ
- МЕХАНИЗМ ОКИСЛИТЕЛЬНОГО ФОСФОРИЛИРОВАНИЯ
- МИТОХОНДРИАЛЬНЫЕ ТРАНСПОРТНЫЕ СИСТЕМЫ
- Глава 14. Физиологически важные углеводы
- КЛАССИФИКАЦИЯ УГЛЕВОДОВ
- МОНОСАХАРИДЫ
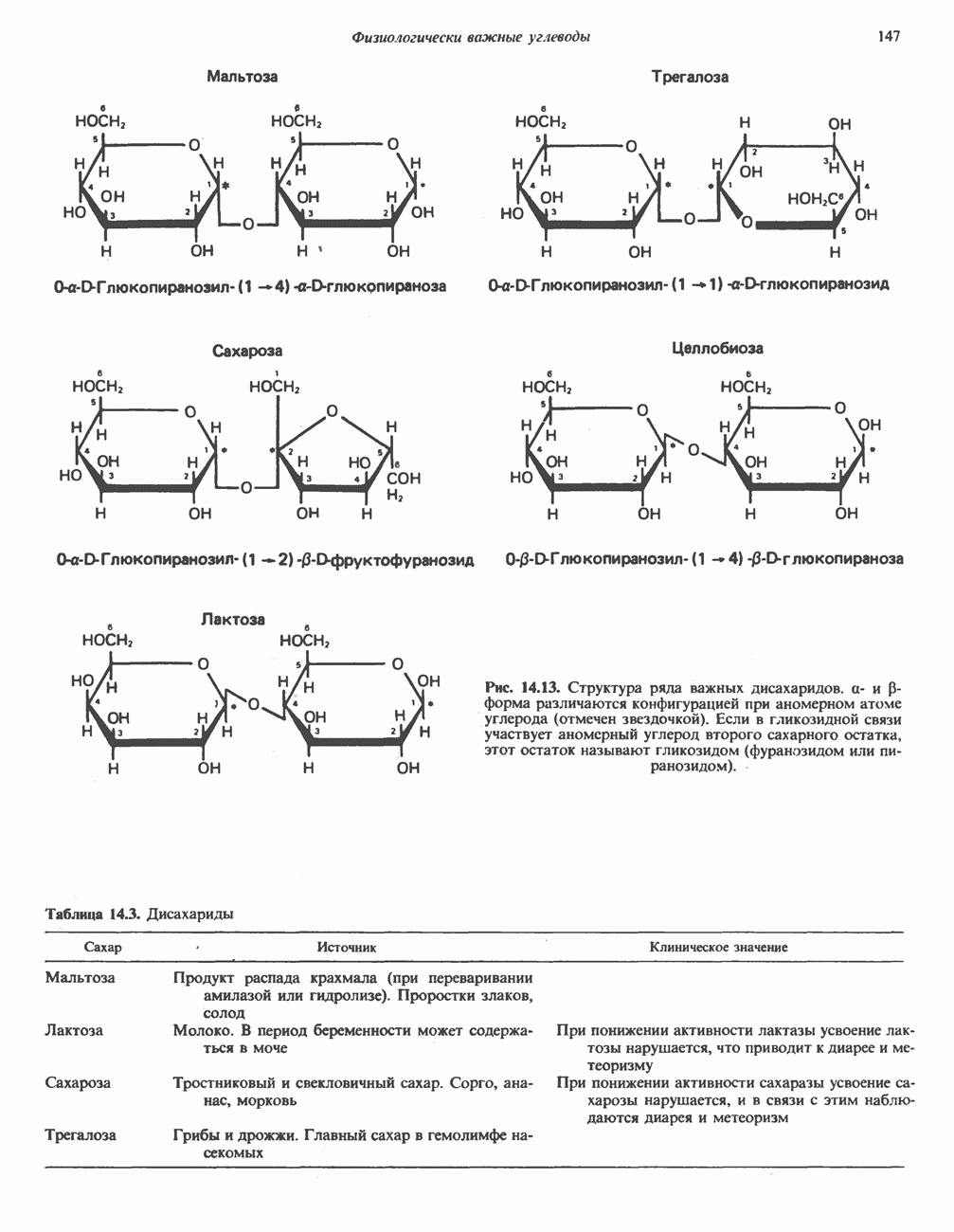
- ДИСАХАРИДЫ
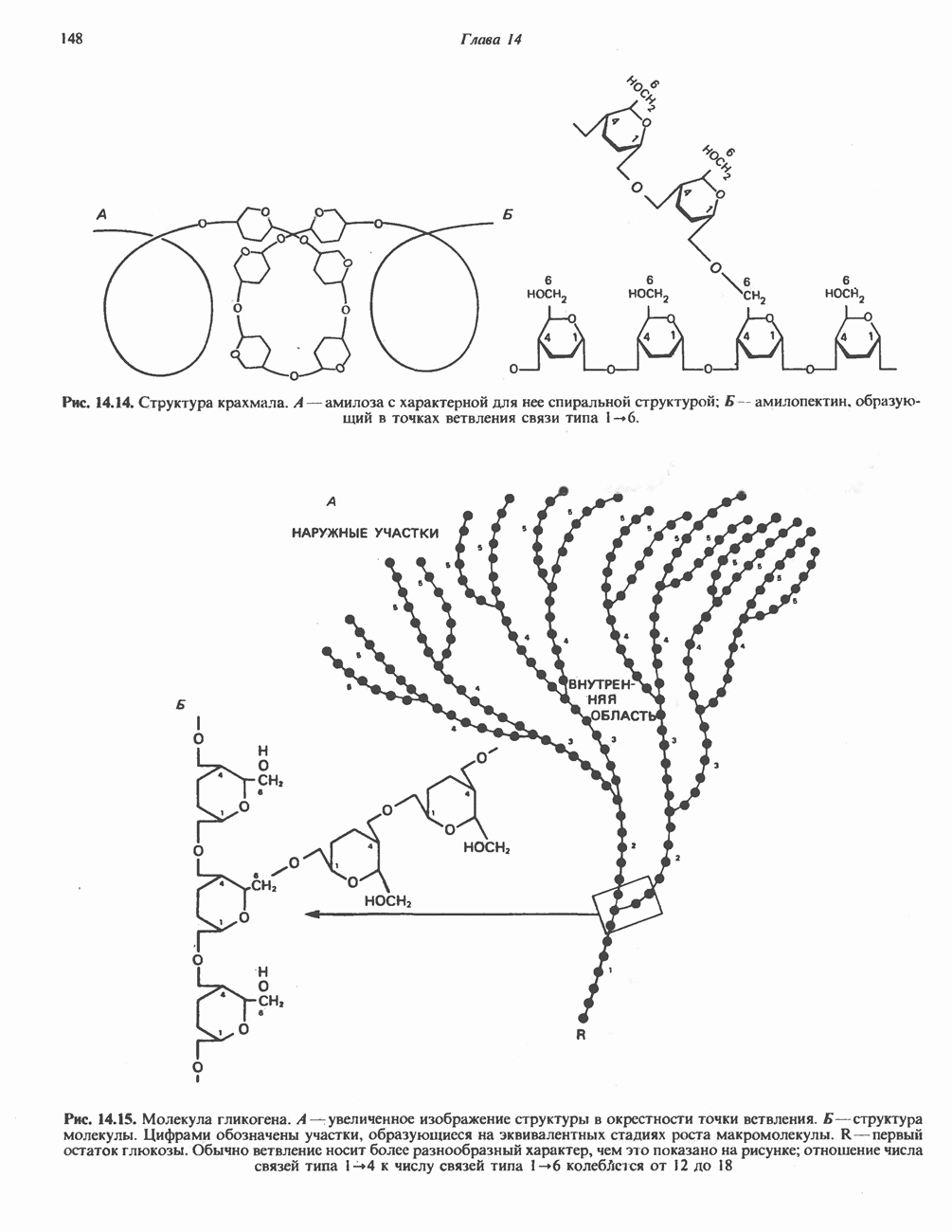
- ПОЛИСАХАРИДЫ
- УГЛЕВОДЫ КЛЕТОЧНЫХ МЕМБРАН
- Глава 15. Физиологически важные липиды
- КЛАССИФИКАЦИЯ ЛИПИДОВ
- ЖИРНЫЕ КИСЛОТЫ
- ТРИАЦИЛГЛИЦЕРОЛЫ (триглицериды)
- ФОСФОЛИПИДЫ
- ГЛИКОЛИПИДЫ (ГЛИКОСФИНГОЛИПИДЫ)
- СТЕРОИДЫ
- ПЕРЕКИСНОЕ ОКИСЛЕНИЕ ЛИПИДОВ
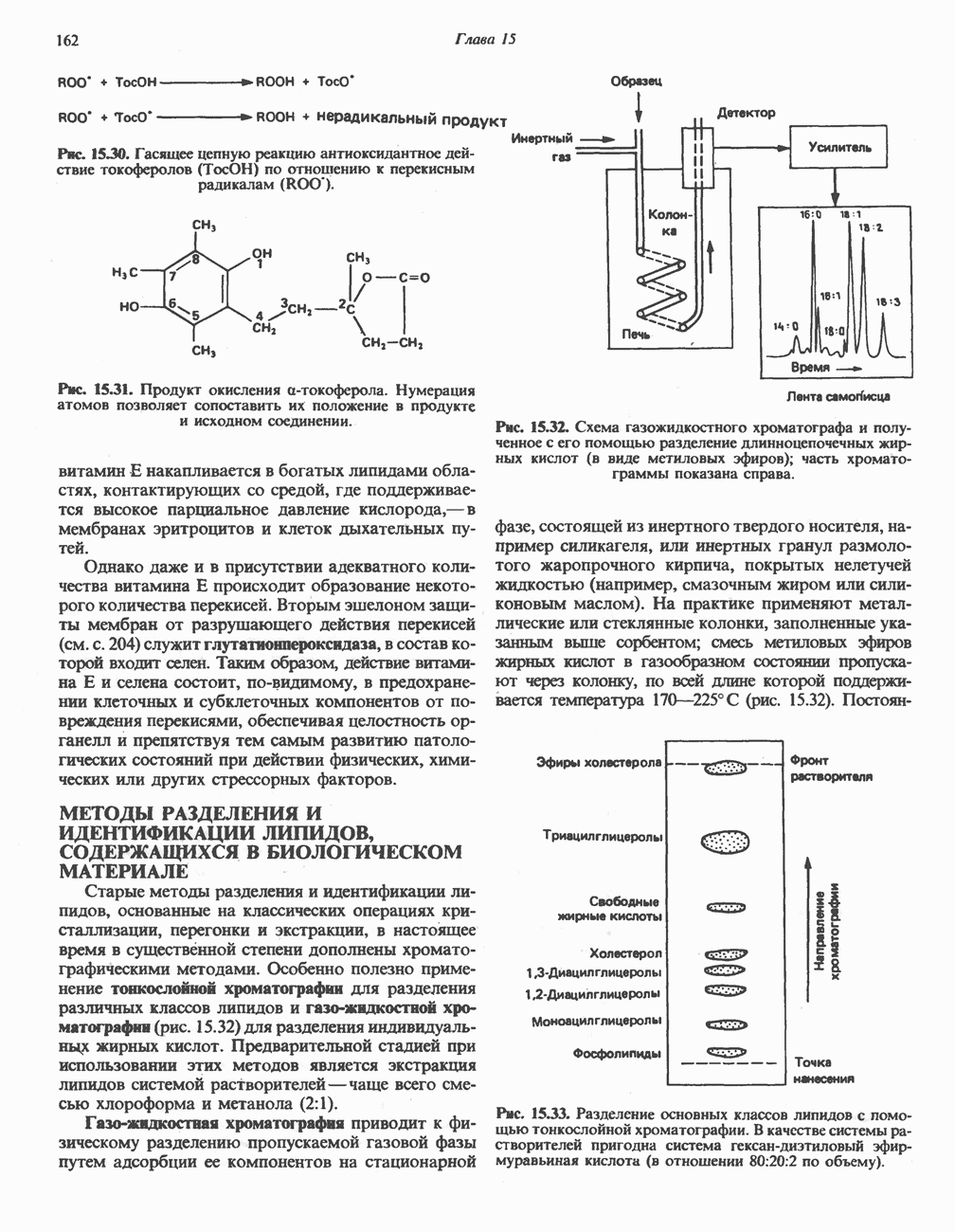
- МЕТОДЫ РАЗДЕЛЕНИЯ И ИДЕНТИФИКАЦИИ ЛИПИДОВ, СОДЕРЖАЩИХСЯ В БИОЛОГИЧЕСКОМ МАТЕРИАЛЕ
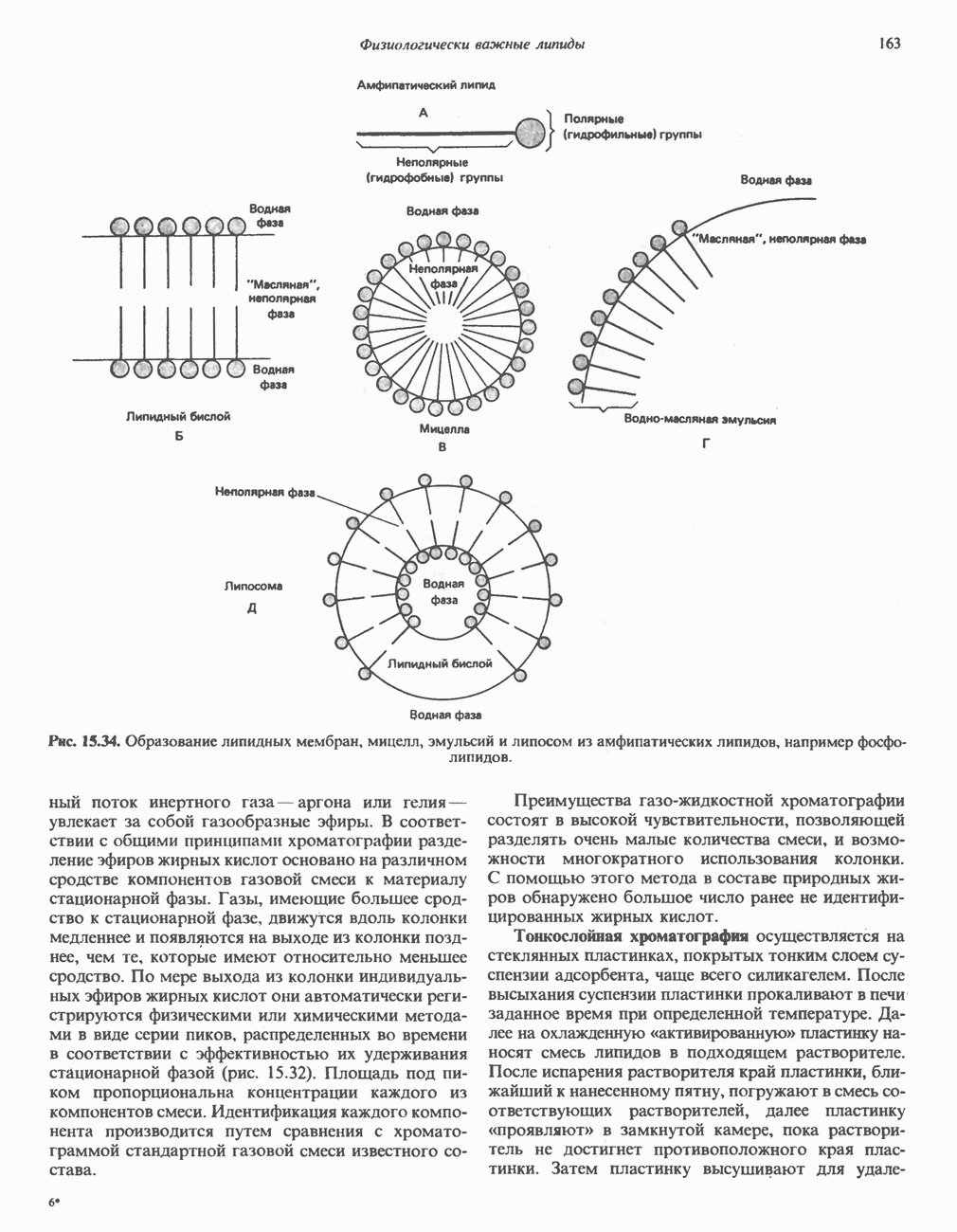
- АМФИПАТИЧЕСКИЕ ЛИПИДЫ
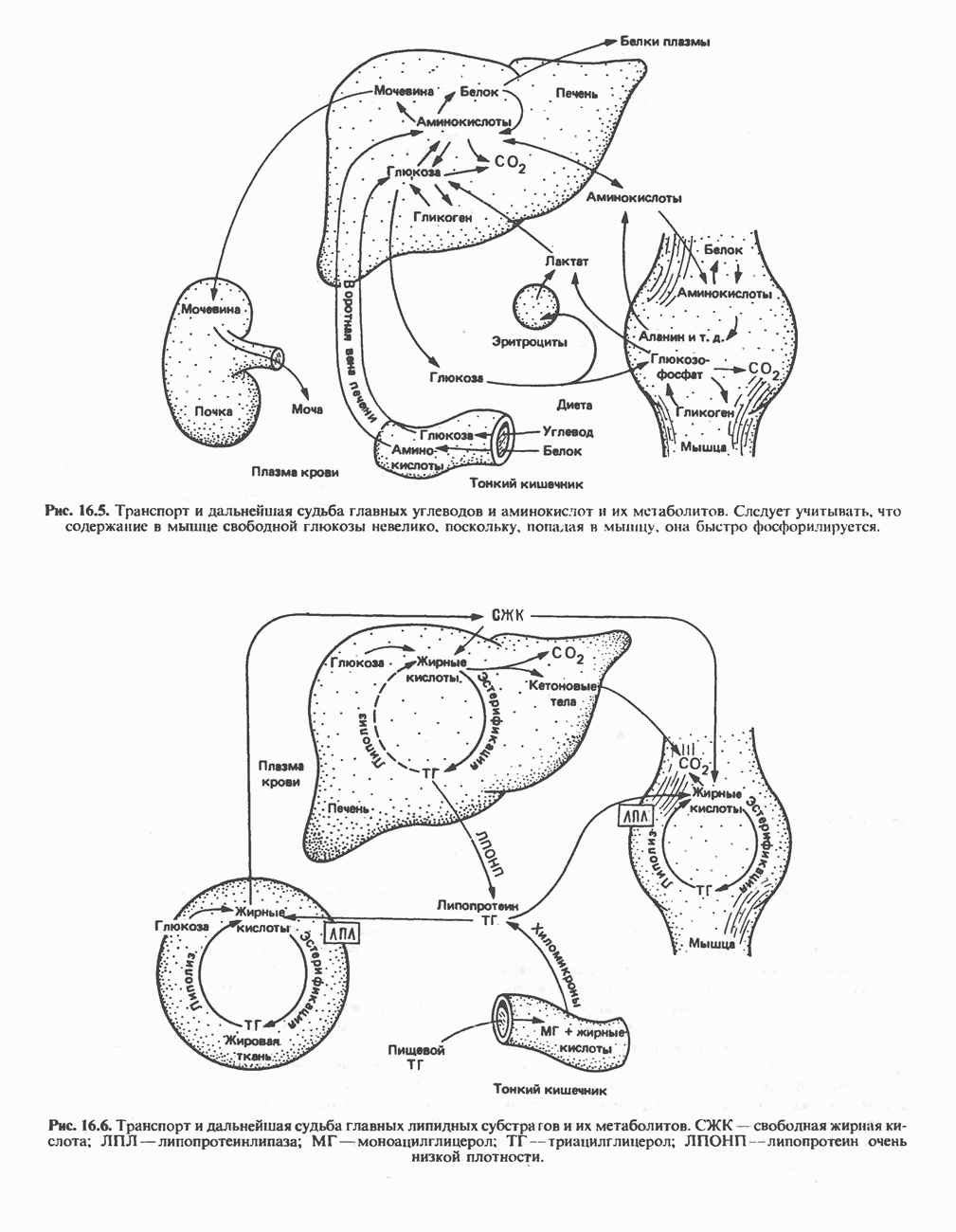
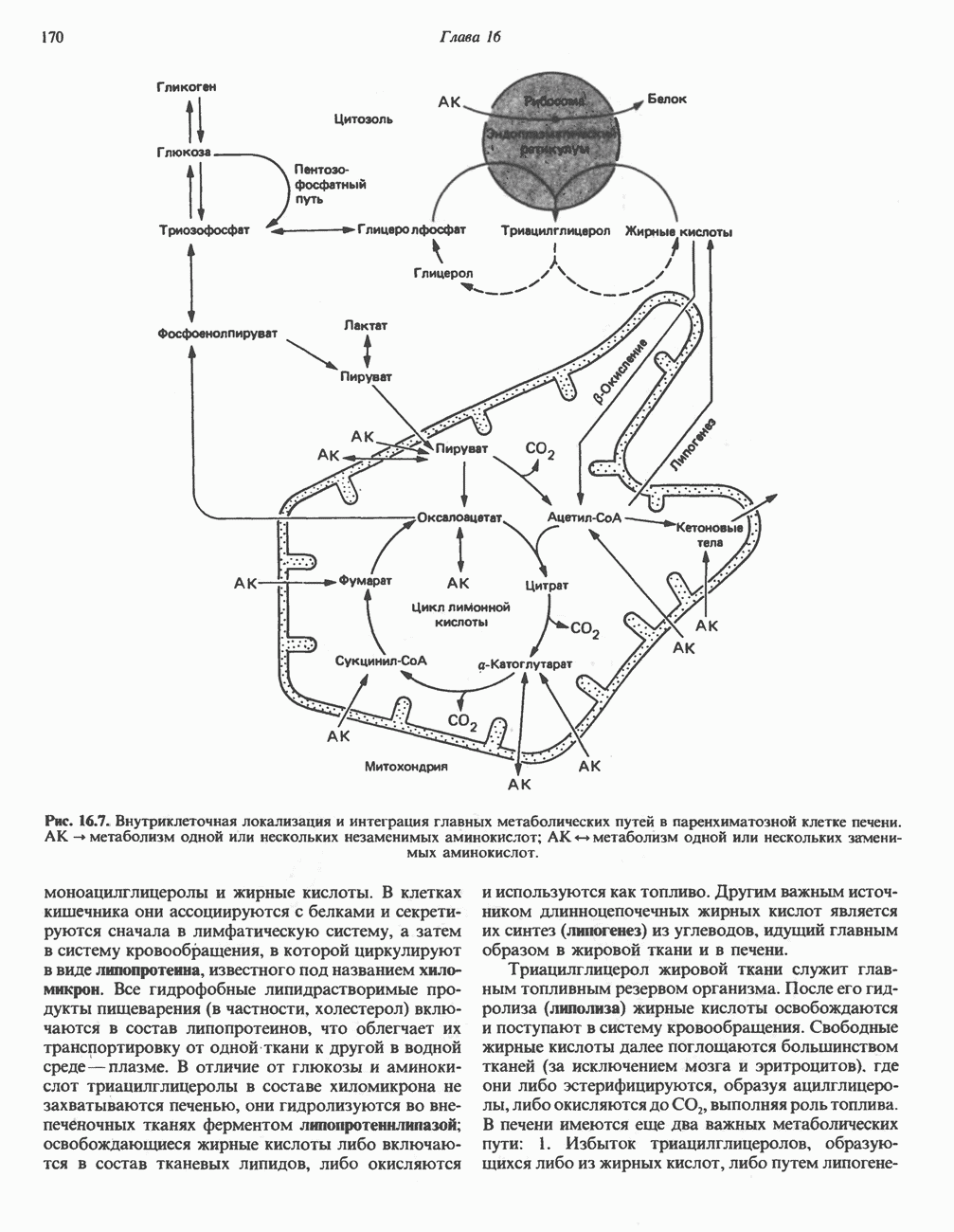
- Глава 16. Промежуточный обмен
- ОСНОВНЫЕ МЕТАБОЛИЧЕСКИЕ ПУТИ
- ЛОКАЛИЗАЦИЯ МЕТАБОЛИЧЕСКИХ ПУТЕЙ
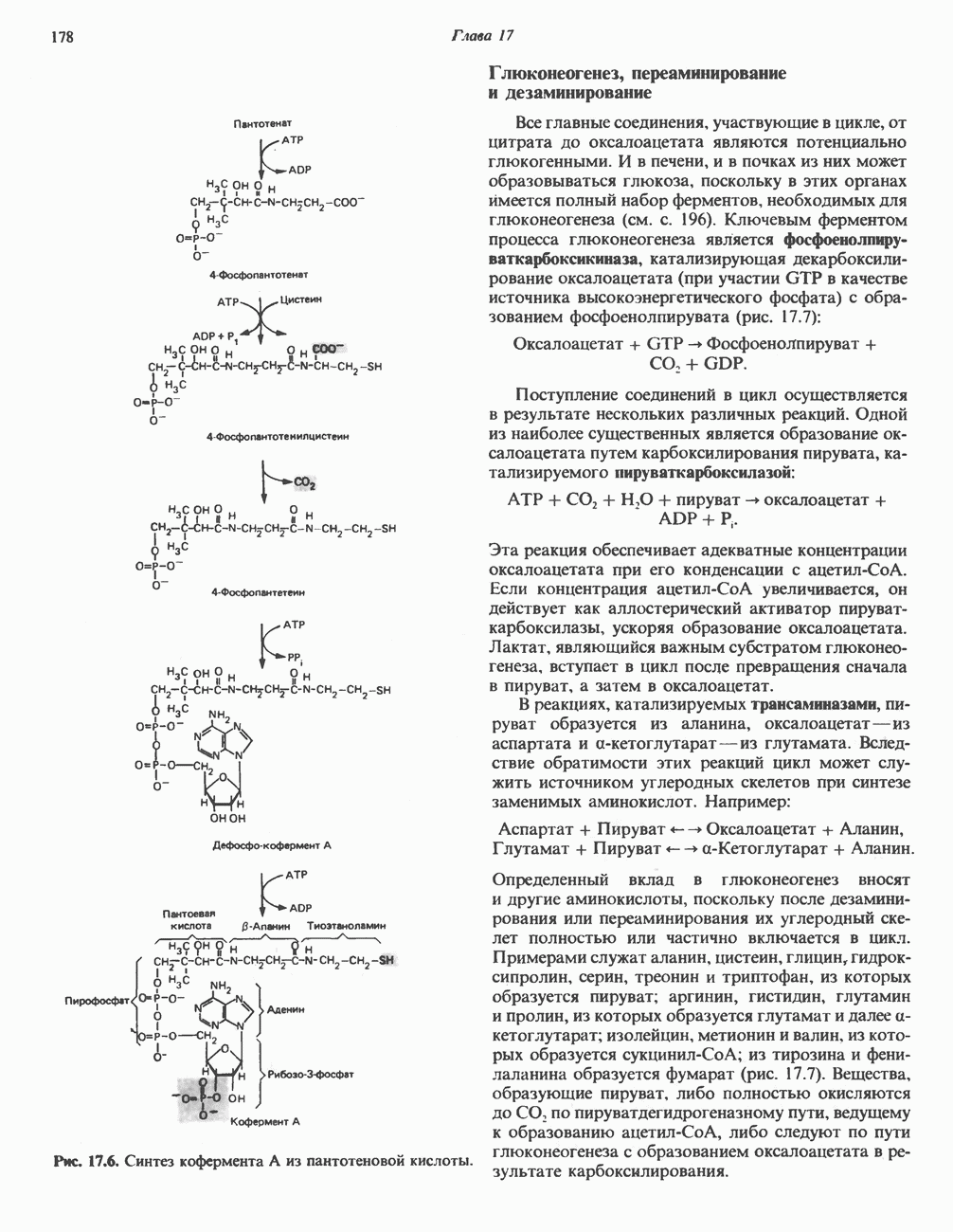
- Глава 17. Цикл лимонной кислоты: катаболизм ацетил-СоА
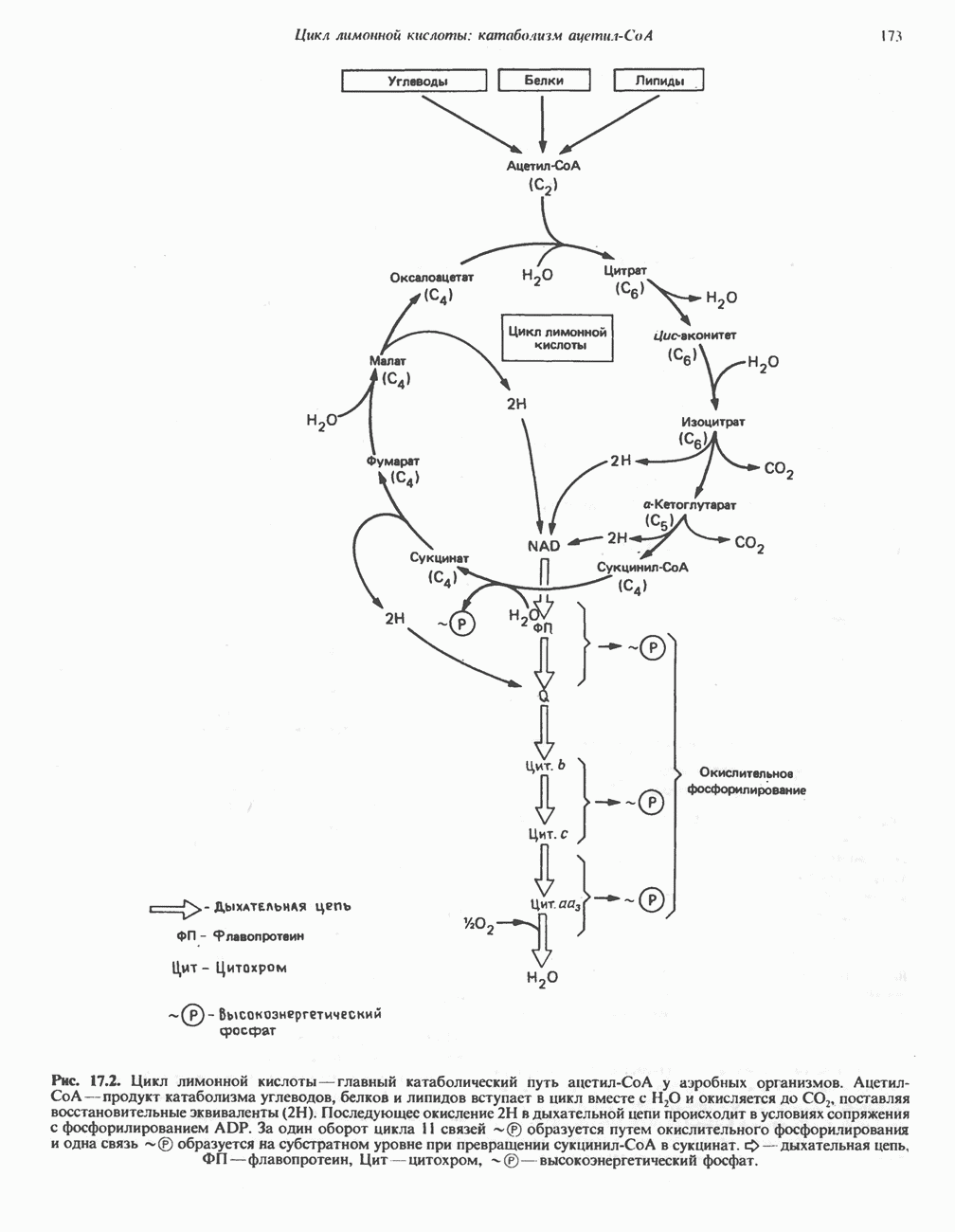
- КАТАБОЛИЧЕСКАЯ РОЛЬ ЦИКЛА ЛИМОННОЙ КИСЛОТЫ
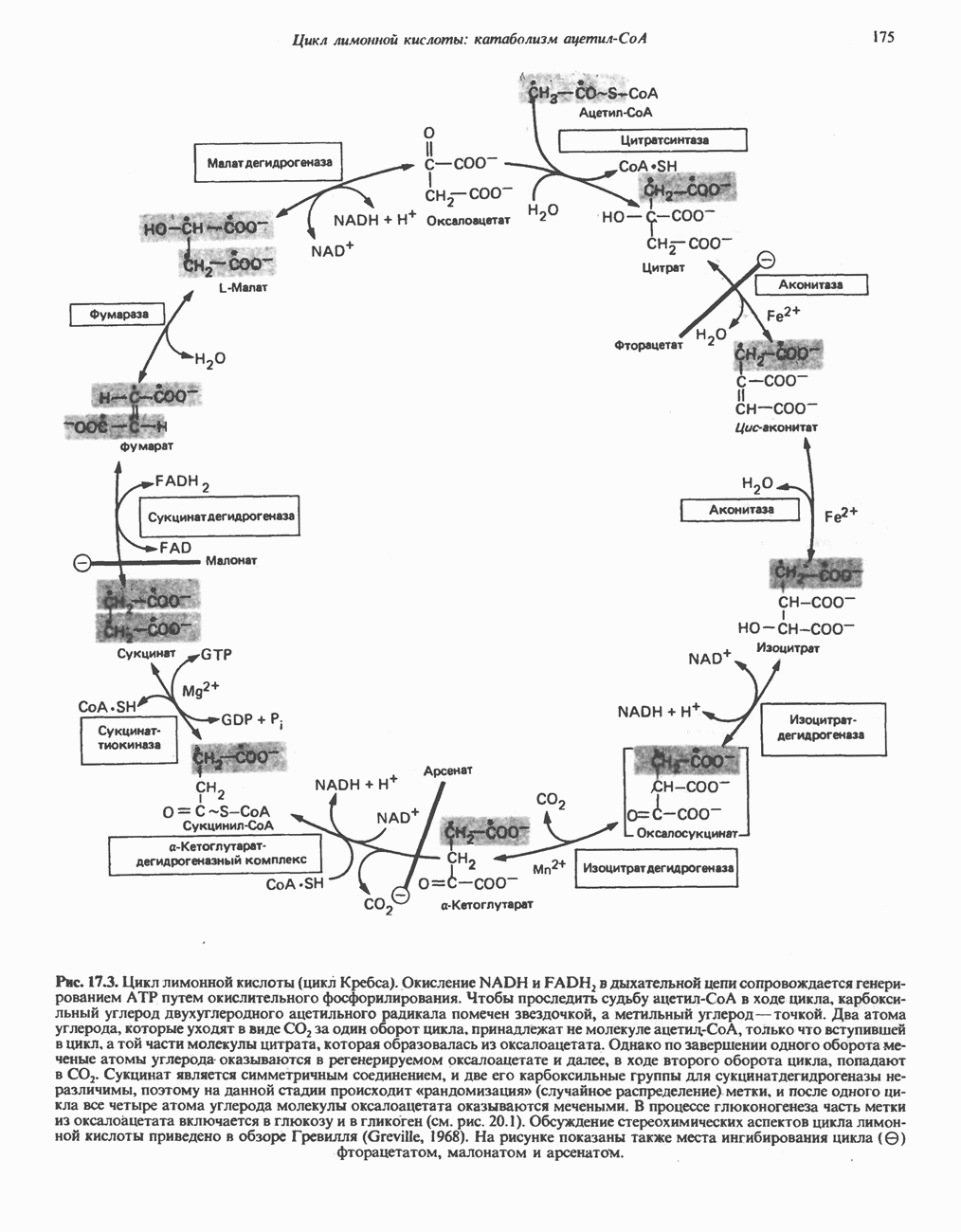
- РЕАКЦИИ ЦИКЛА ЛИМОННОЙ КИСЛОТЫ (рис. 17.3)
- ЭНЕРГЕТИКА ЦИКЛА ЛИМОННОЙ КИСЛОТЫ
- РОЛЬ ВИТАМИНОВ В ЦИКЛЕ ЛИМОННОЙ КИСЛОТЫ
- АМФИБОЛИЧЕСКАЯ РОЛЬ ЦИКЛА ЛИМОННОЙ КИСЛОТЫ
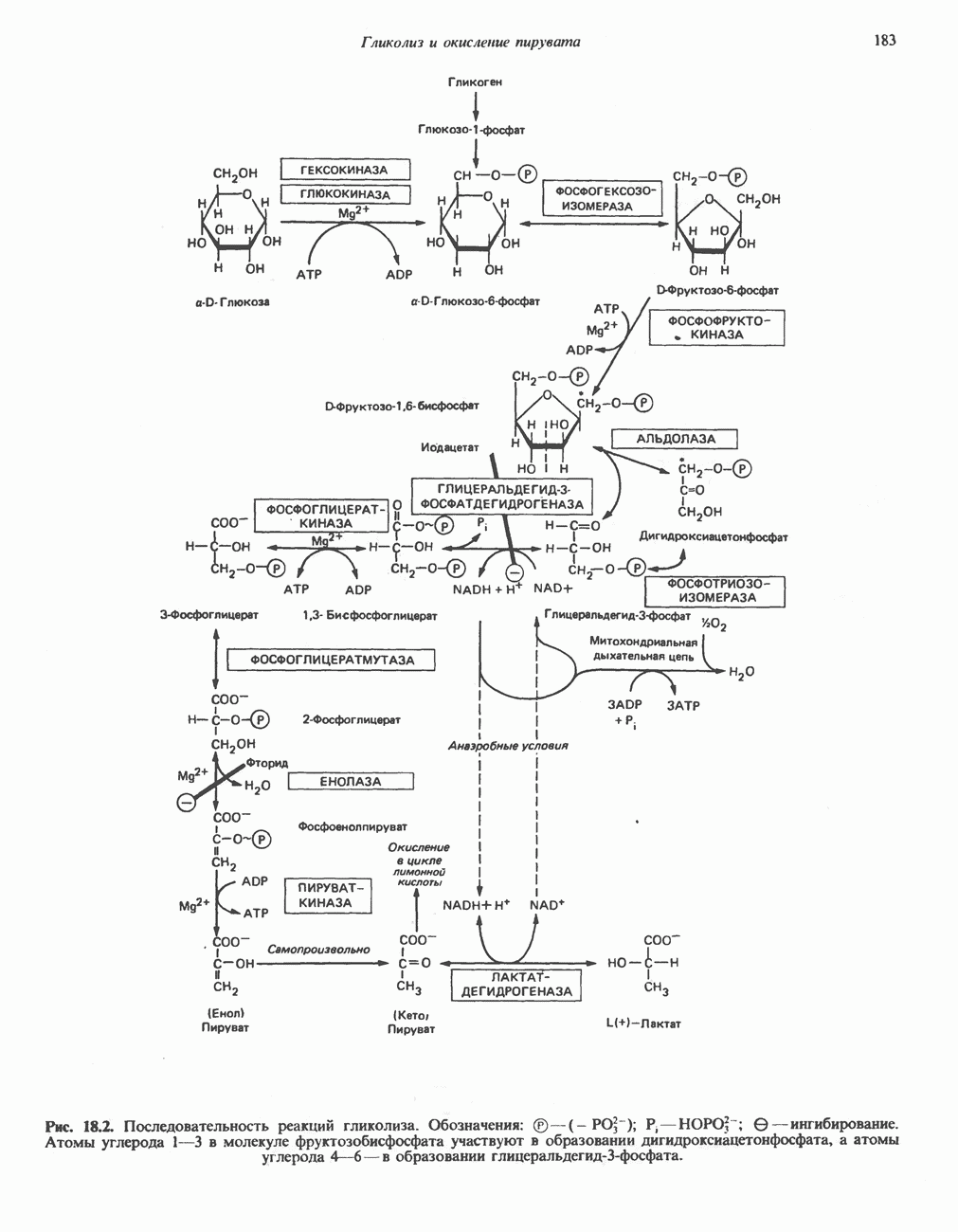
- Глава 18. Гликолиз и окисление пирувата
- ГЛИКОЛИТИЧЕСКИЙ ПУТЬ
- ПОСЛЕДОВАТЕЛЬНЫЕ СТАДИИ ГЛИКОЛИЗА
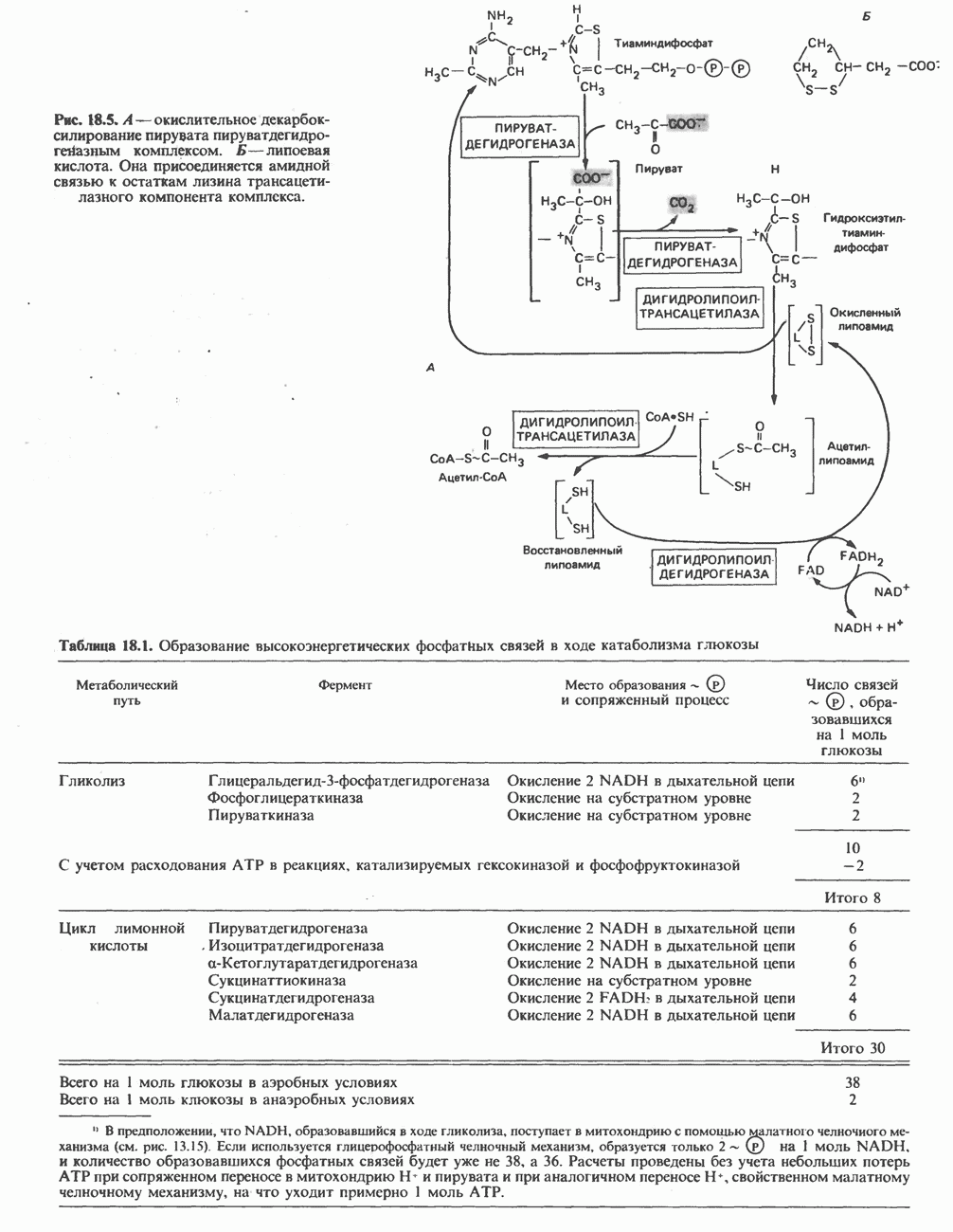
- ОКИСЛЕНИЕ ПИРУВАТА В АЦЕТИЛ-СоА
- Глава 19. Метаболизм гликогена
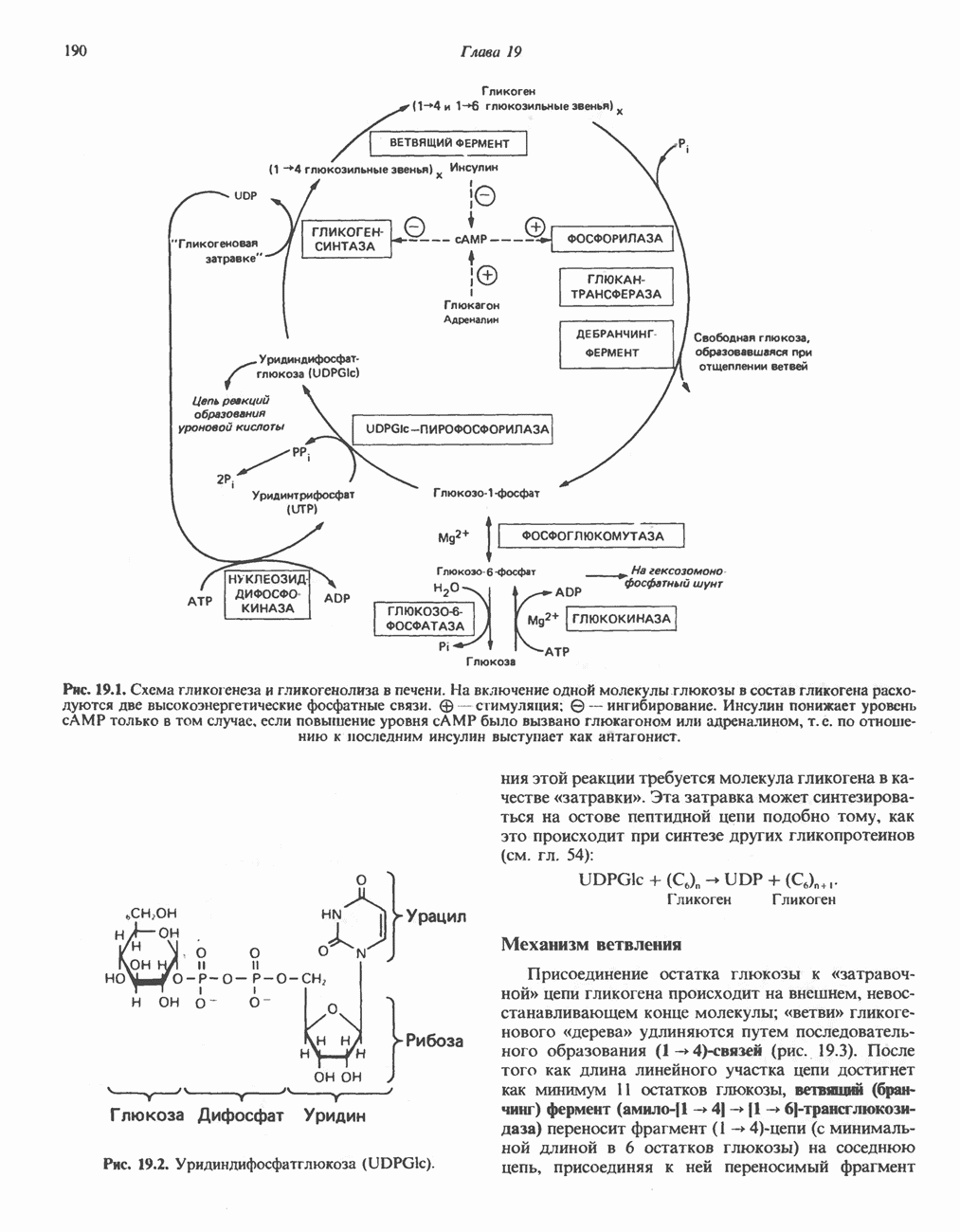
- ГЛИКОГЕНЕЗ
- ГЛИКОГЕНОЛИЗ
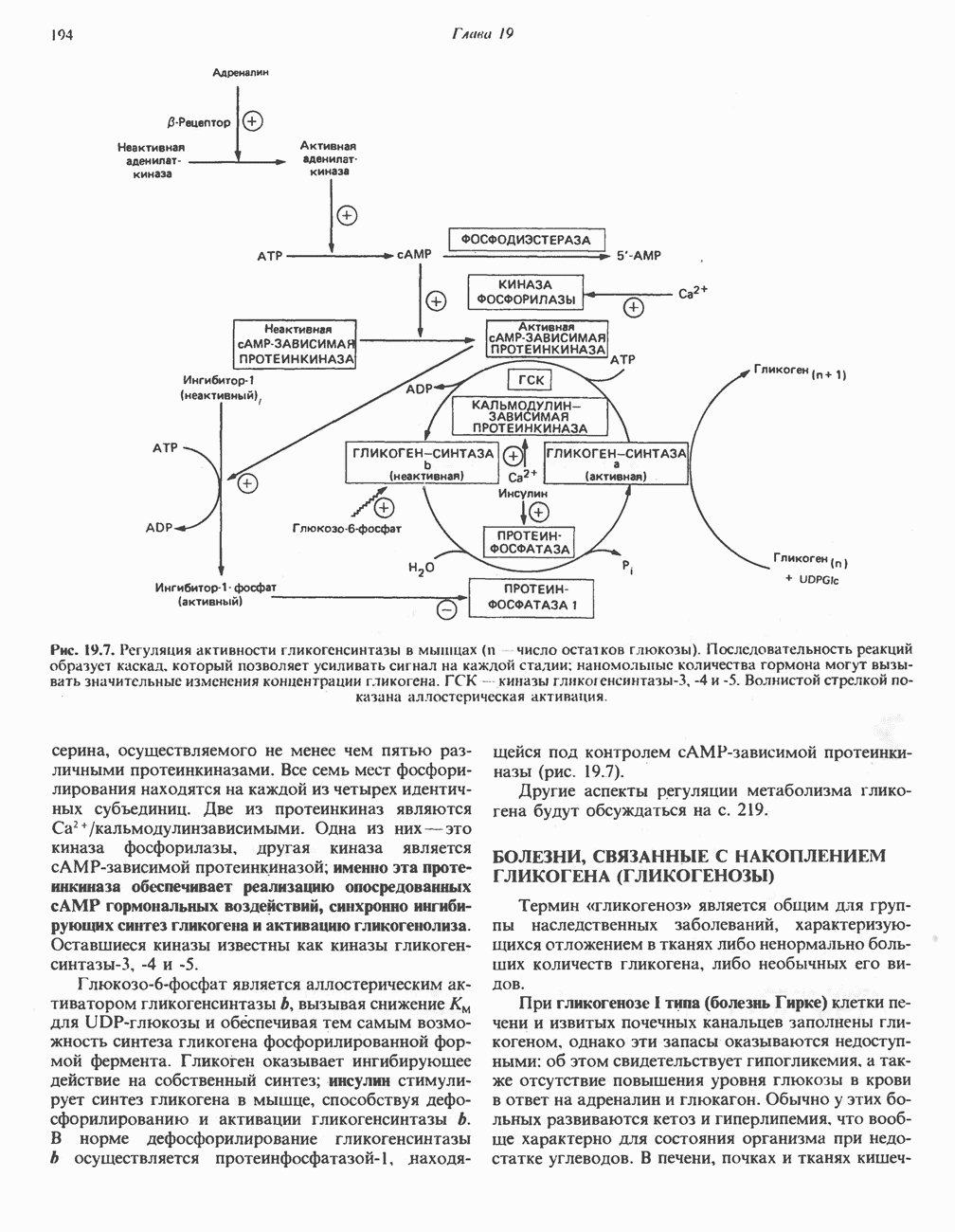
- МЕХАНИЗМЫ КОНТРОЛЯ ГЛИКОГЕНОЛИЗА И ГЛИКОГЕНЕЗА
- БОЛЕЗНИ, СВЯЗАННЫЕ С НАКОПЛЕНИЕМ ГЛИКОГЕНА (ГЛИКОГЕНОЗЫ)
- Глава 20. Глюконеогенез и пентозофосфатный путь
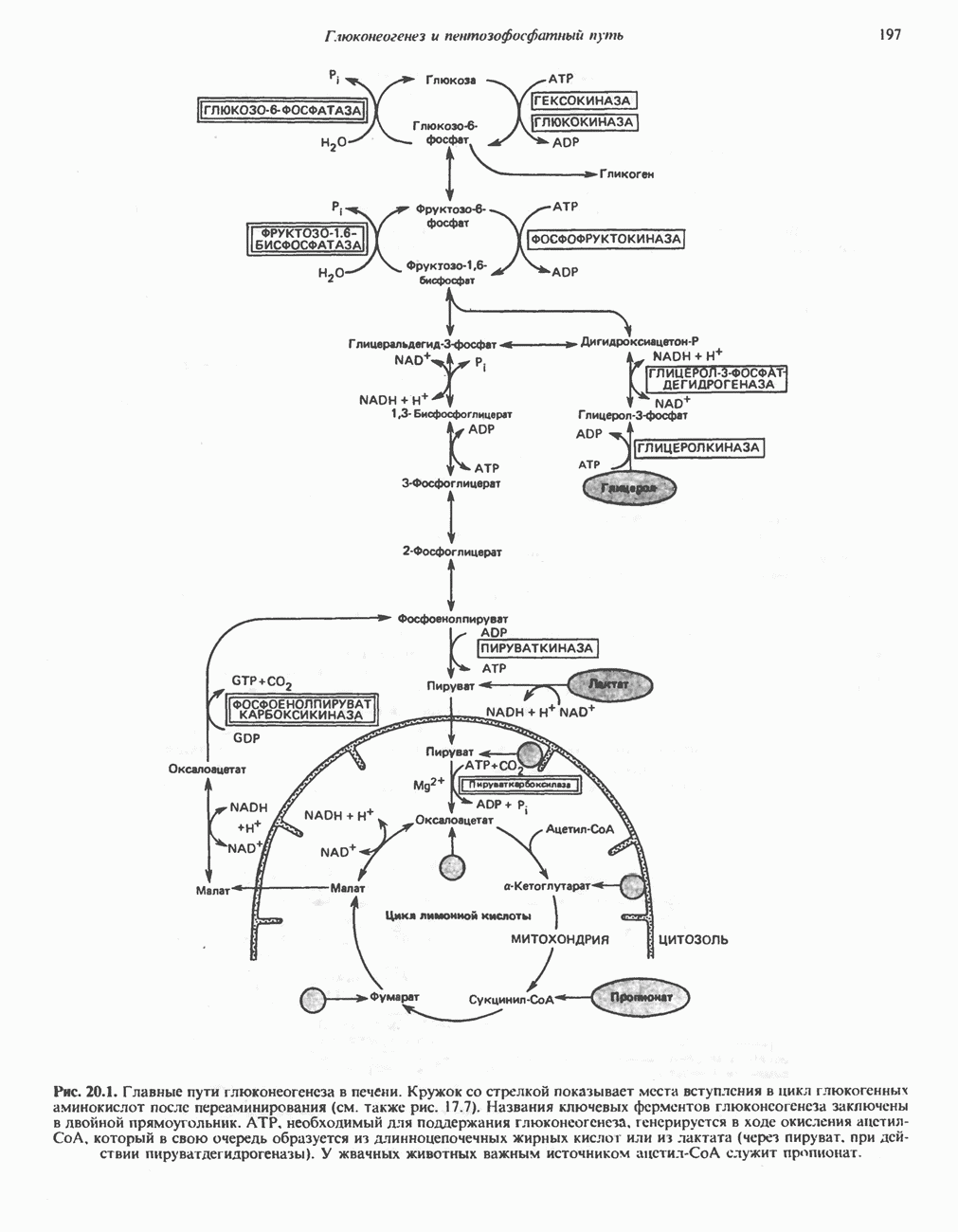
- МЕТАБОЛИЧЕСКИЕ ПУТИ, УЧАСТВУЮЩИЕ В ГЛЮКОНЕОГЕНЕЗЕ (рис. 20.1)
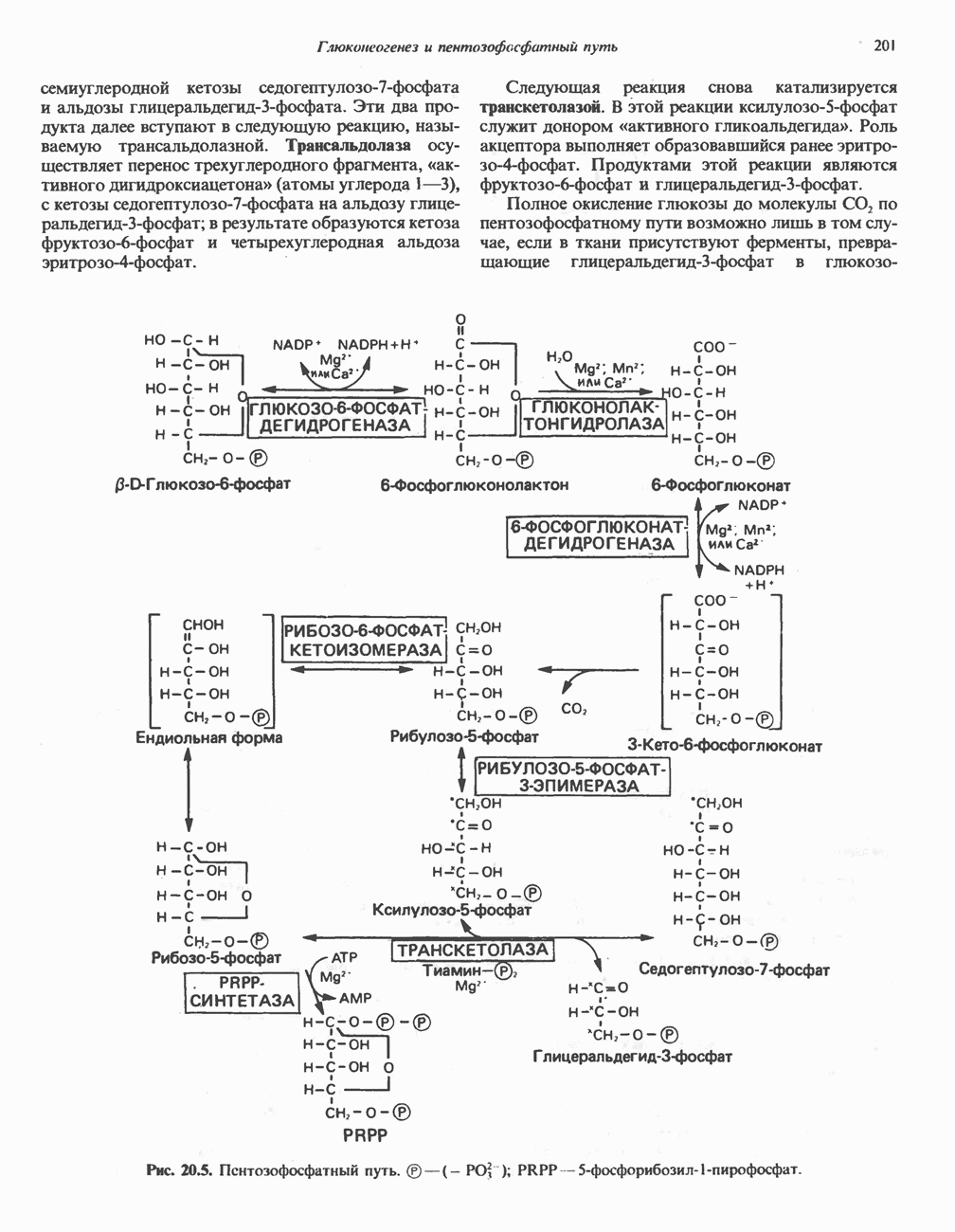
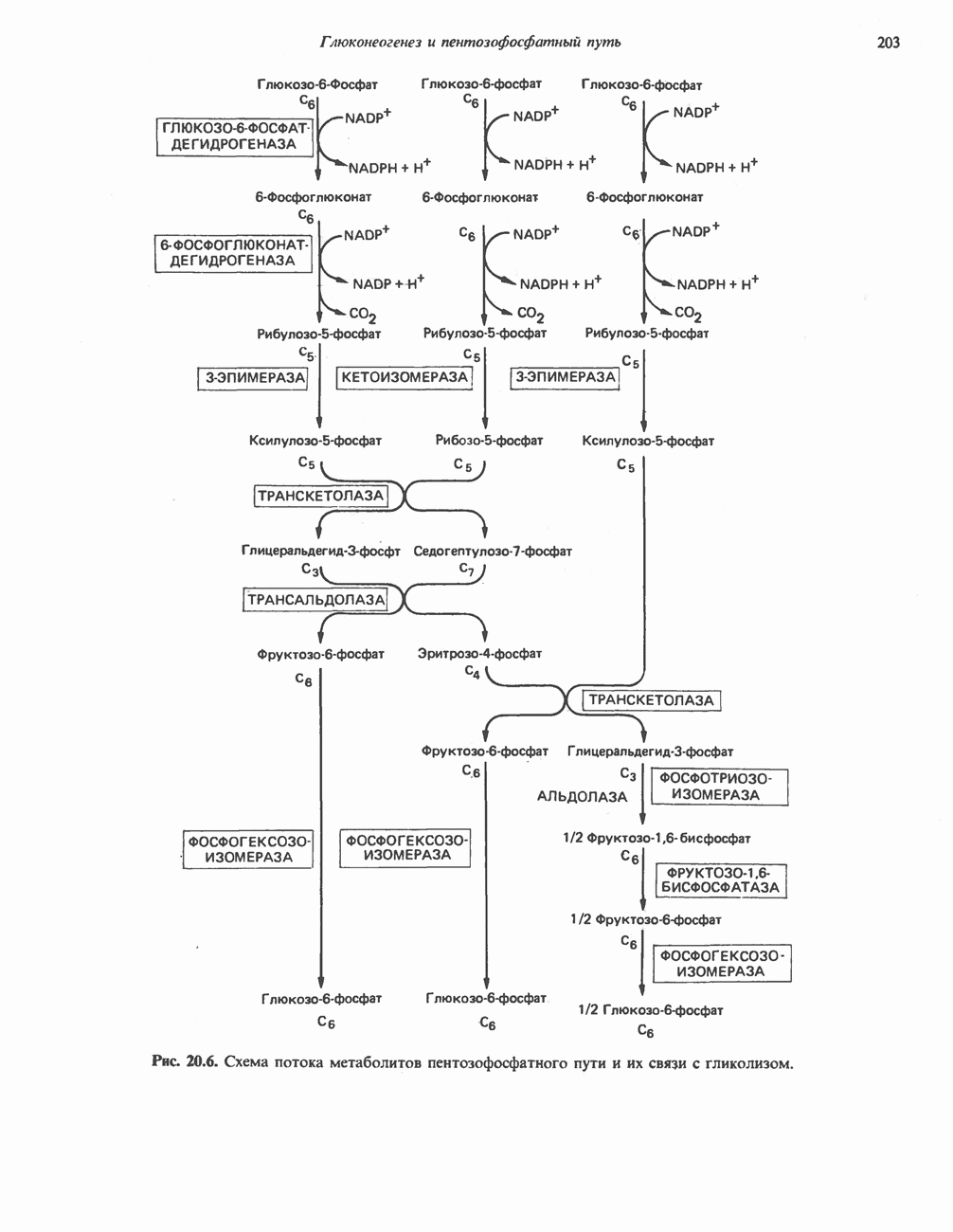
- ПЕНТОЗОФОСФАТНЫЙ ПУТЬ ИЛИ ГЕКСОЗОМОНОФОСФАТНЫЙ ШУНТ
- ПОСЛЕДОВАТЕЛЬНОСТЬ РЕАКЦИЙ
- МЕТАБОЛИЧЕСКОЕ ЗНАЧЕНИЕ ПЕНТОЗОФОСФАТНОГО ПУТИ
- КЛИНИЧЕСКИЕ АСПЕКТЫ
- Глава 21. Метаболизм наиболее важных гексоз
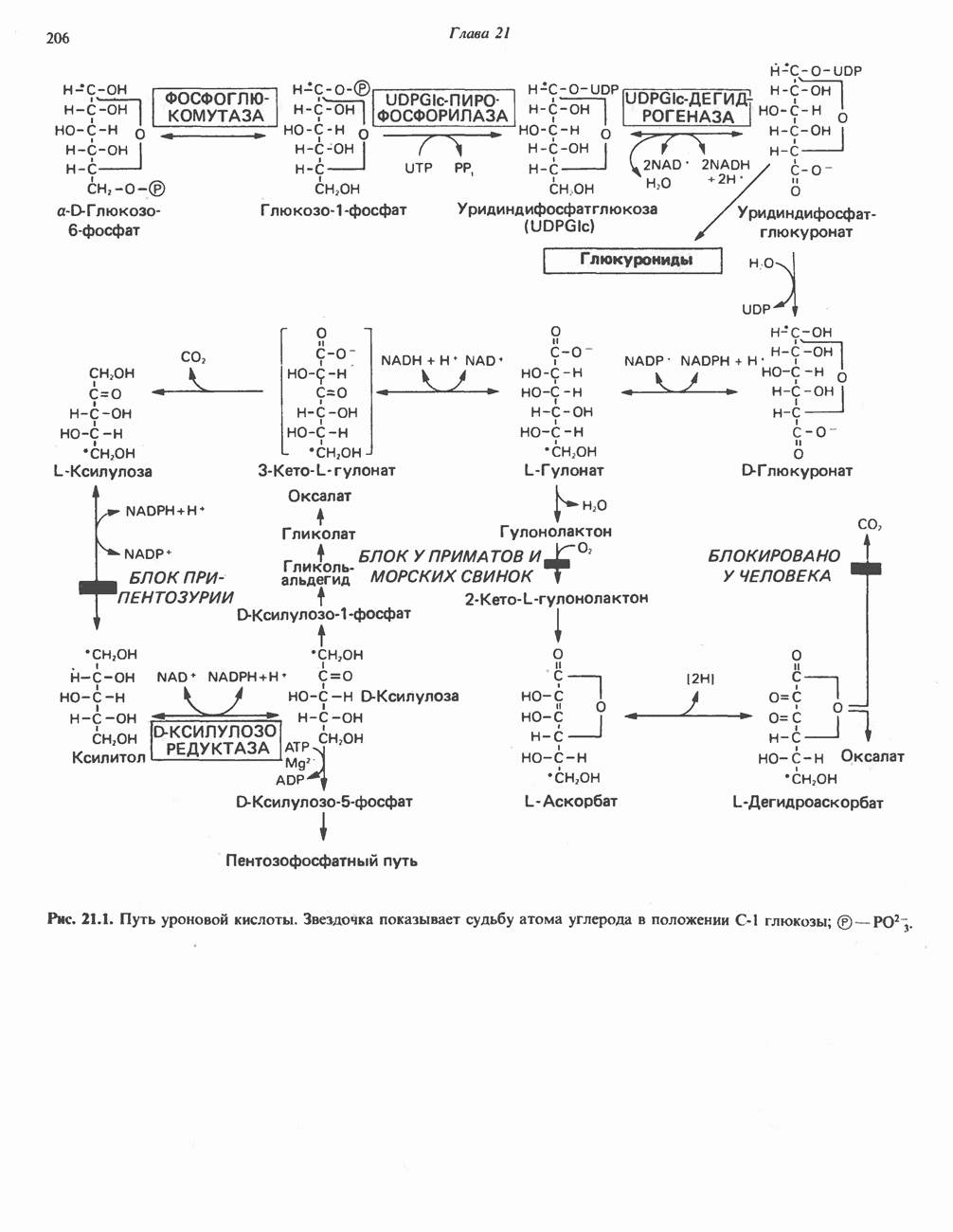
- ПУТЬ УРОНОВЫХ КИСЛОТ
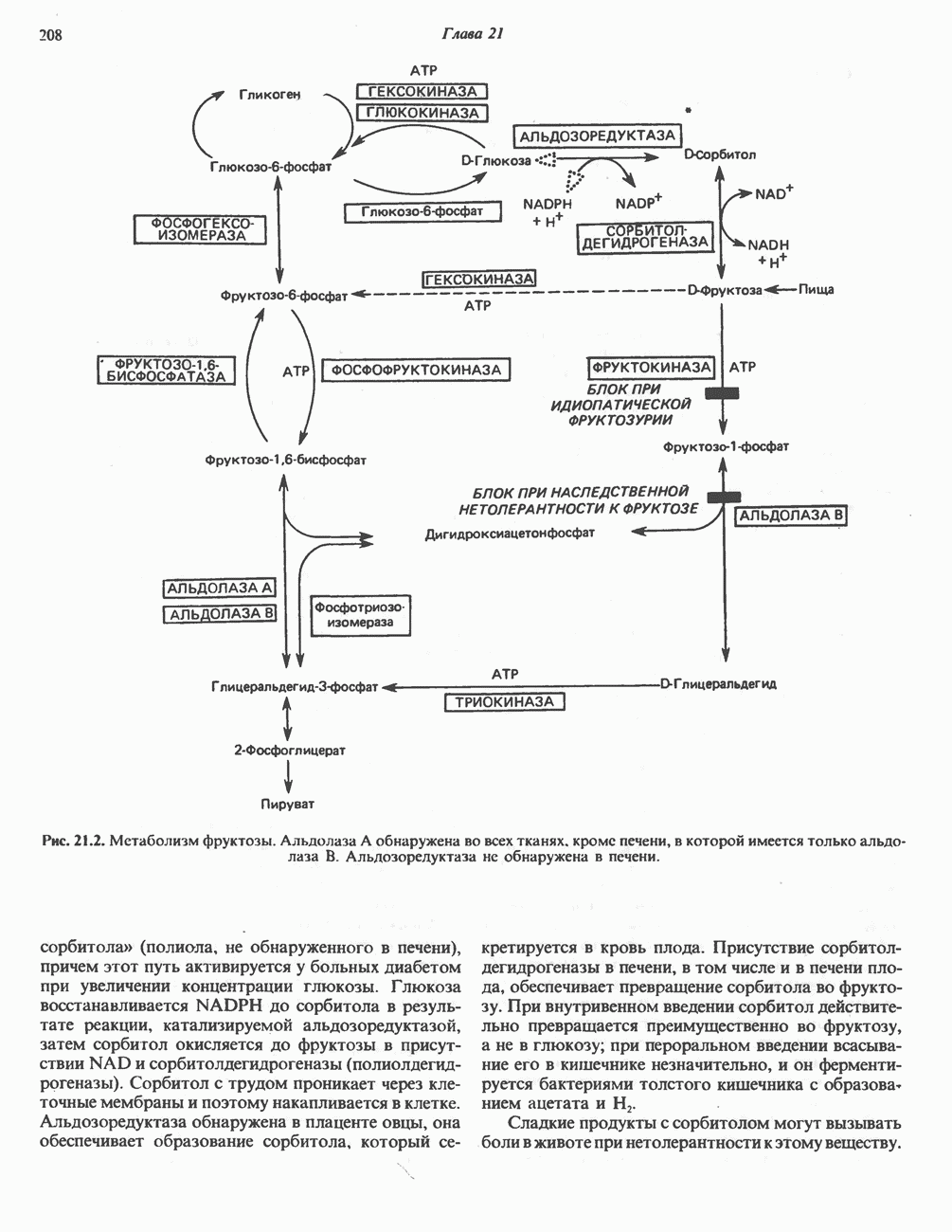
- МЕТАБОЛИЗМ ФРУКТОЗЫ
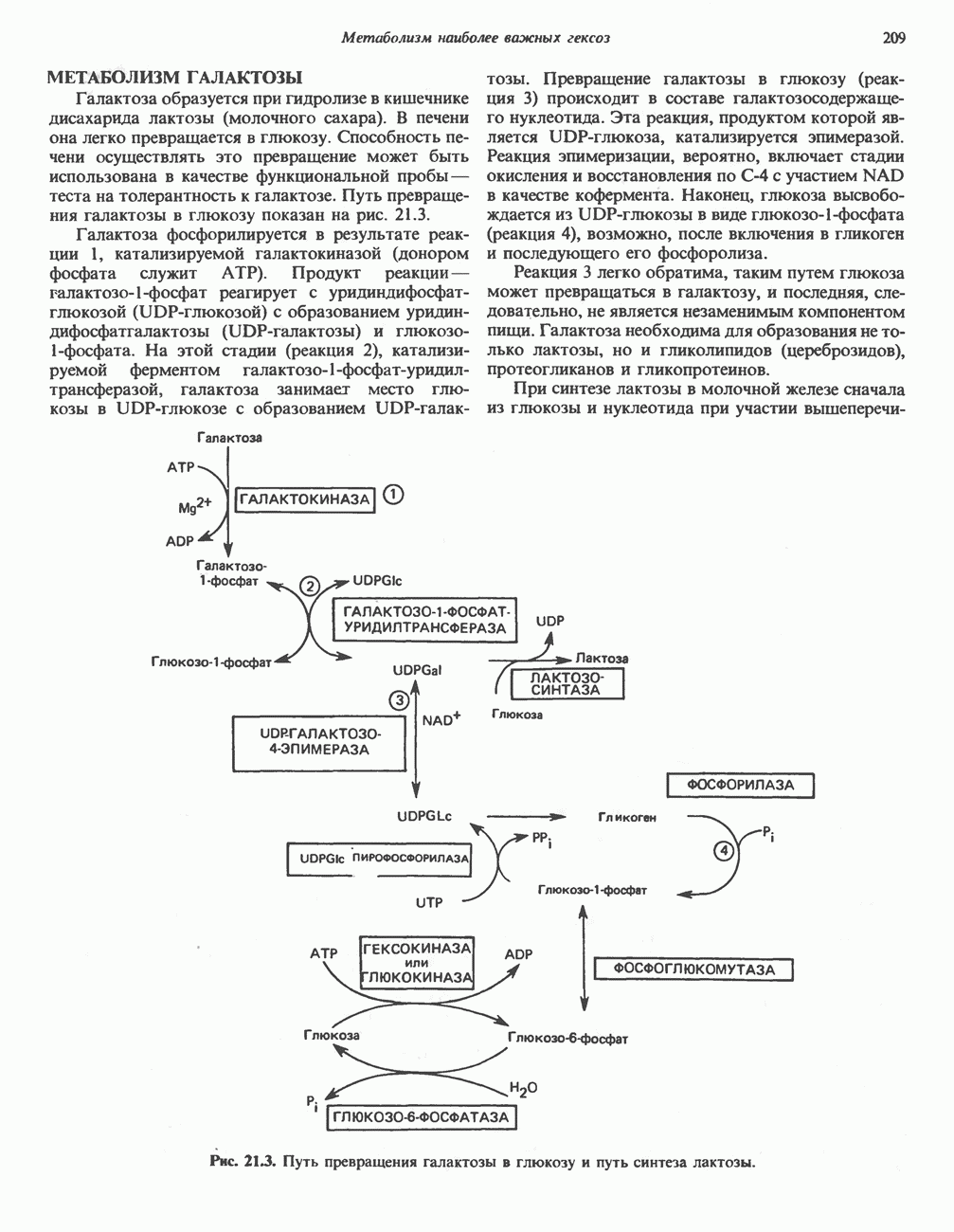
- МЕТАБОЛИЗМ ГАЛАКТОЗЫ
- Глава 22. Регуляция метаболизма углеводов
- ОБЩИЕ ПРИНЦИПЫ РЕГУЛЯЦИИ ПУТЕЙ МЕТАБОЛИЗМА
- МЕТАБОЛИЧЕСКИЙ КОНТРОЛЬ ФЕРМЕНТАТИВНЫХ РЕАКЦИЙ
- РЕГУЛЯЦИЯ МЕТАБОЛИЗМА УГЛЕВОДОВ НА КЛЕТОЧНОМ И ФЕРМЕНТНОМ УРОВНЕ
- РЕГУЛЯЦИЯ ГЛИКОЛИЗА, ГЛЮКОНЕОГЕНЕЗА И ПЕНТОЗОФОСФАТНОГО ПУТИ
- РЕГУЛЯЦИЯ МЕТАБОЛИЗМА ГЛИКОГЕНА (РИС. 22.5)
- РЕГУЛЯЦИЯ ЦИКЛА ЛИМОННОЙ КИСЛОТЫ (СМ. РИС. 18.3)
- РЕГУЛЯЦИЯ УРОВНЯ ГЛЮКОЗЫ В КРОВИ
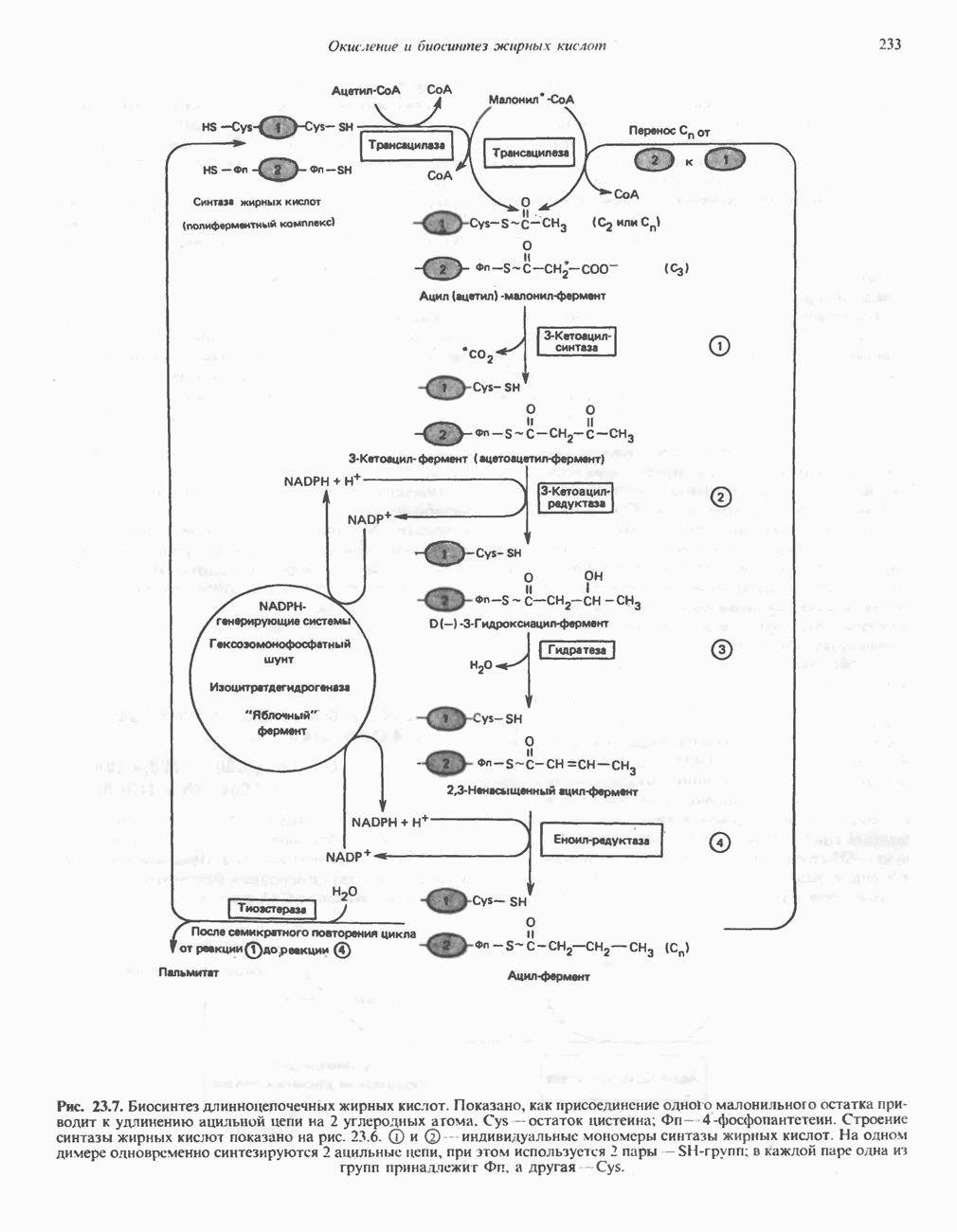
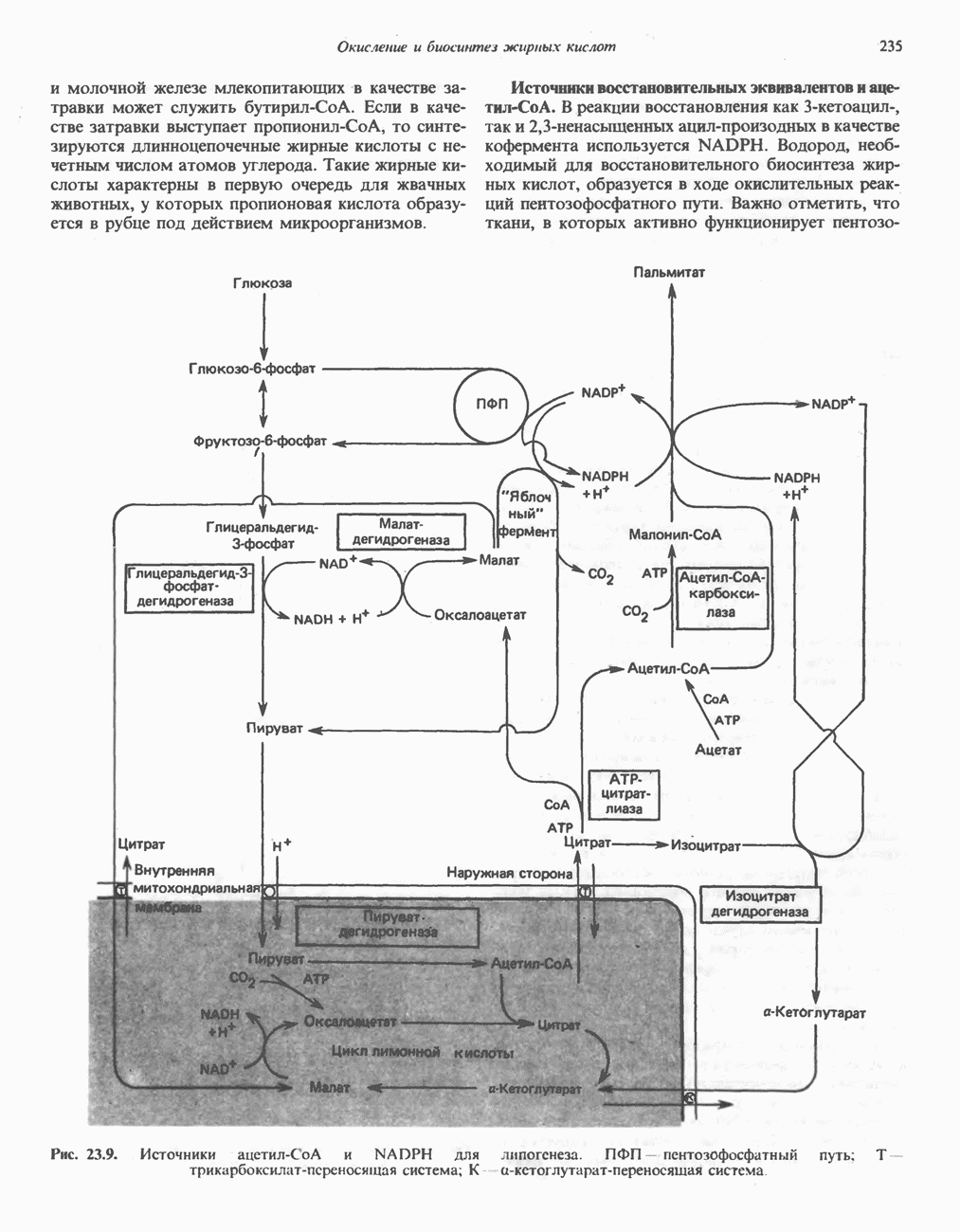
- Глава 23. Окисление и биосинтез жирных кислот
- ОКИСЛЕНИЕ ЖИРНЫХ КИСЛОТ
- БИОСИНТЕЗ НАСЫЩЕННЫХ ЖИРНЫХ КИСЛОТ
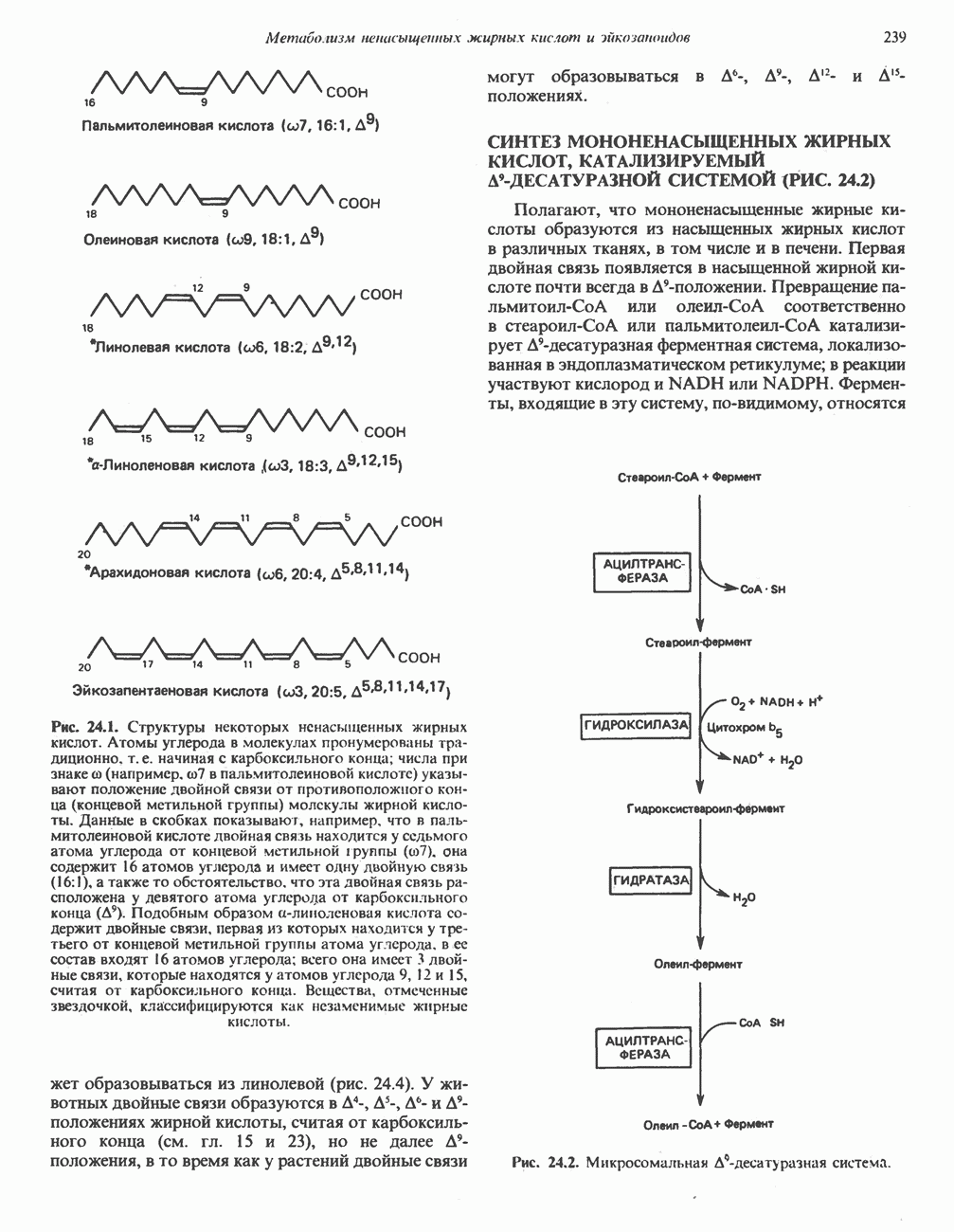
- Глава 24. Метаболизм ненасыщенных жирных кислот и эйкозаноидов
- МЕТАБОЛИЗМ НЕНАСЫЩЕННЫХ ЖИРНЫХ КИСЛОТ
- СИНТЕЗ МОНОНЕНАСЫЩЕННЫХ ЖИРНЫХ КИСЛОТ, КАТАЛИЗИРУЕМЫЙ Д9-ДЕСАТУРАЗНОЙ СИСТЕМОЙ (РИС. 24.2)
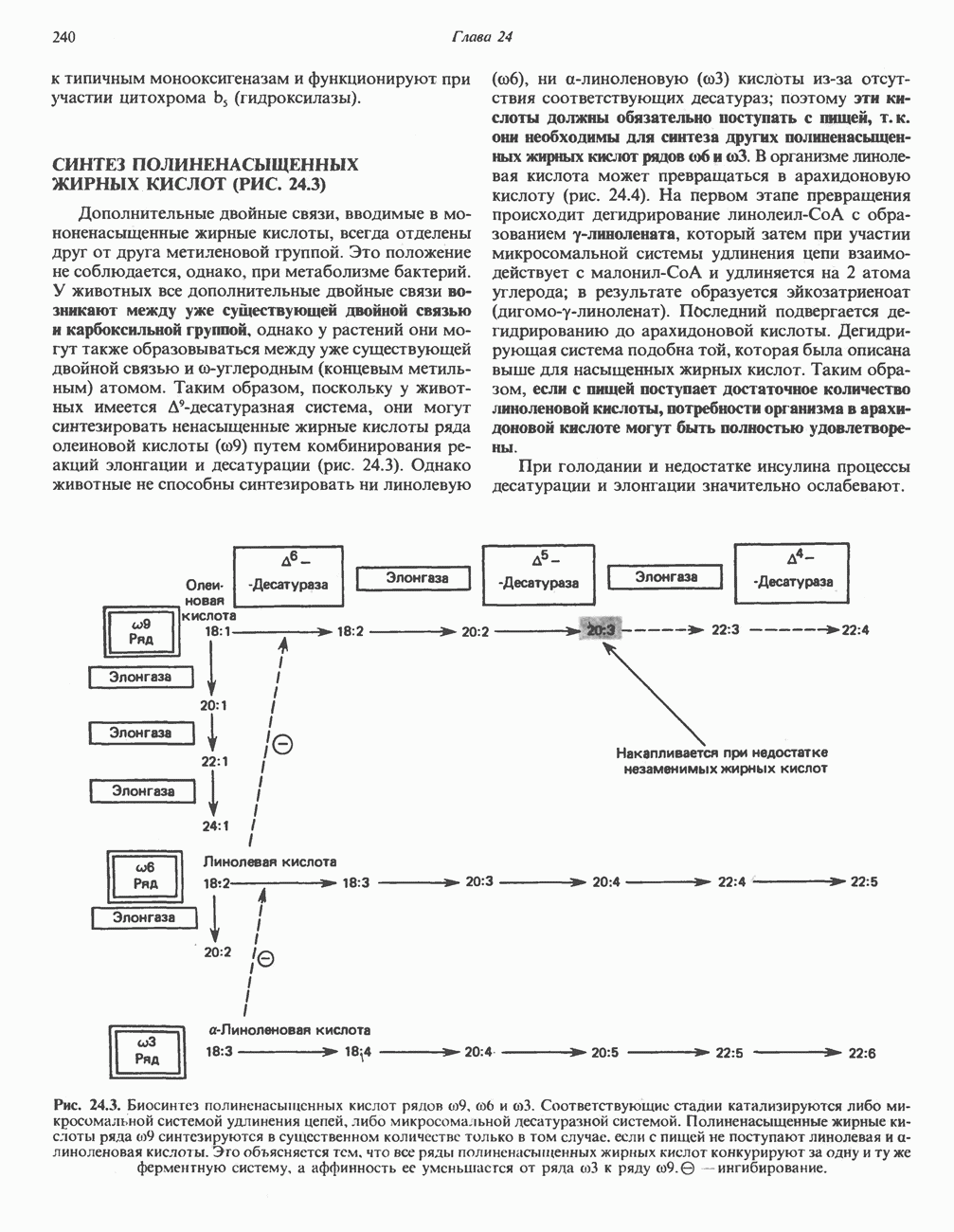
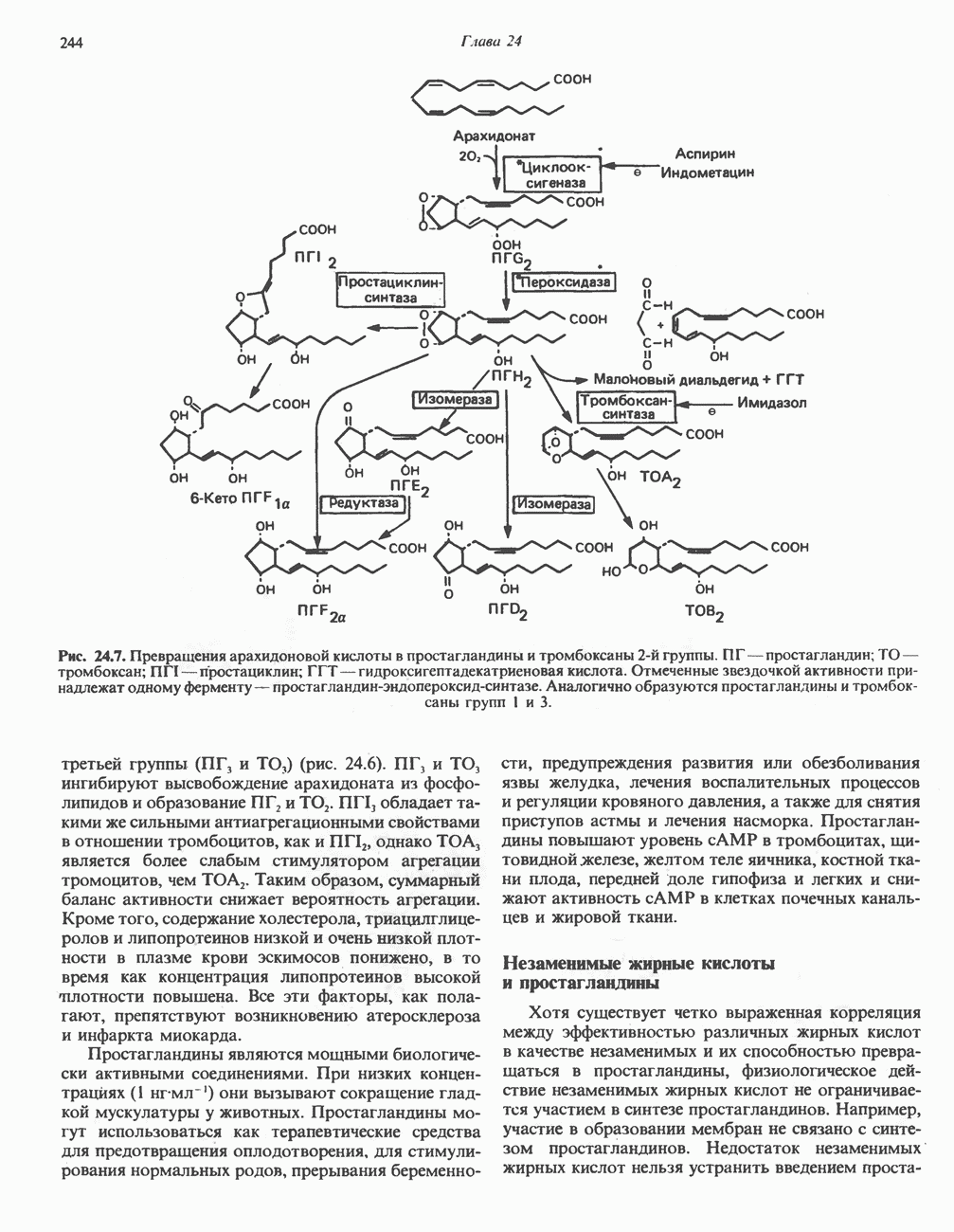
- СИНТЕЗ ПОЛИНЕНАСЫЩЕННЫХ ЖИРНЫХ КИСЛОТ (РИС. 24.3)
- НЕЗАМЕНИМЫЕ ЖИРНЫЕ КИСЛОТЫ (НЖК)
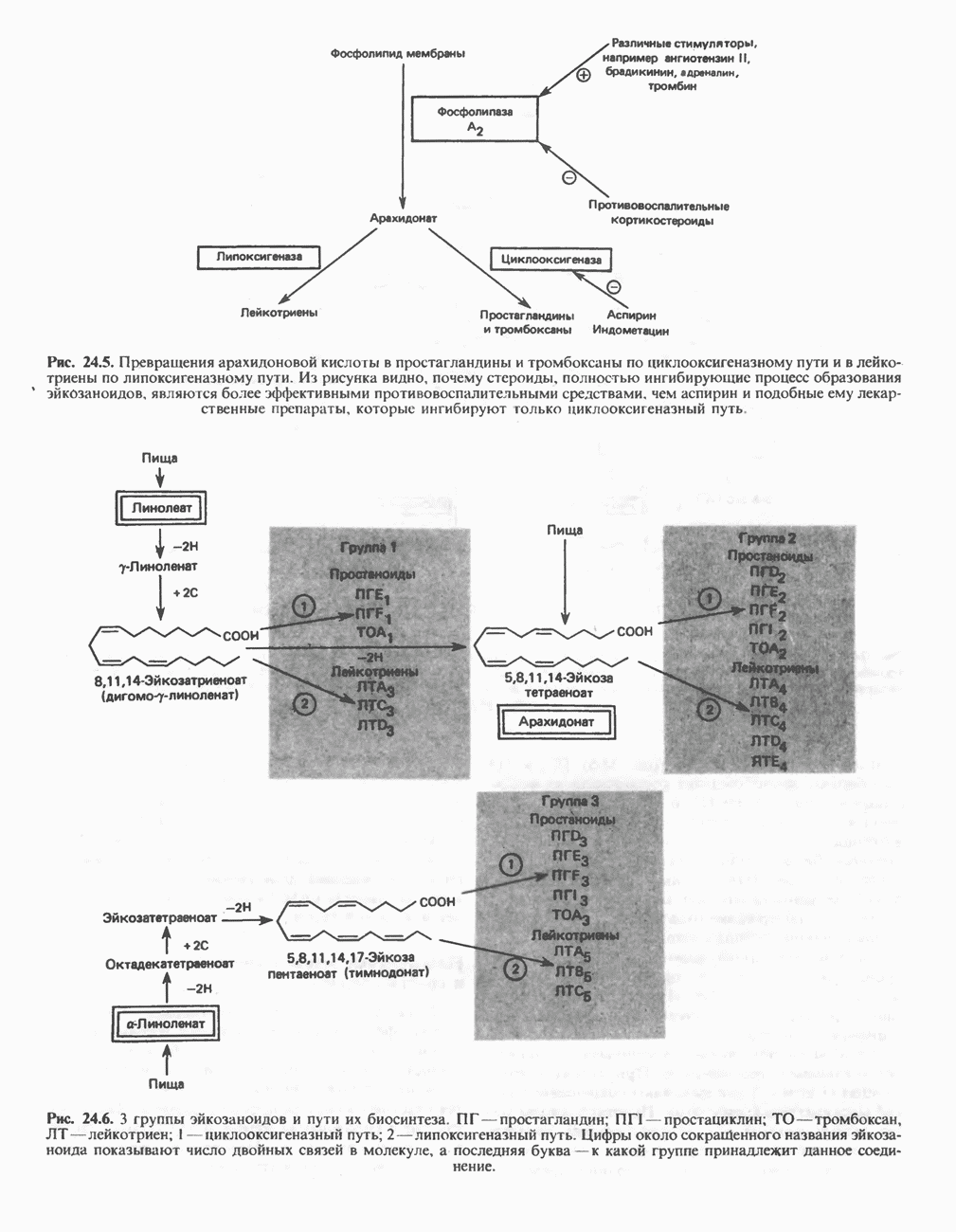
- ЭЙКОЗАНОИДЫ
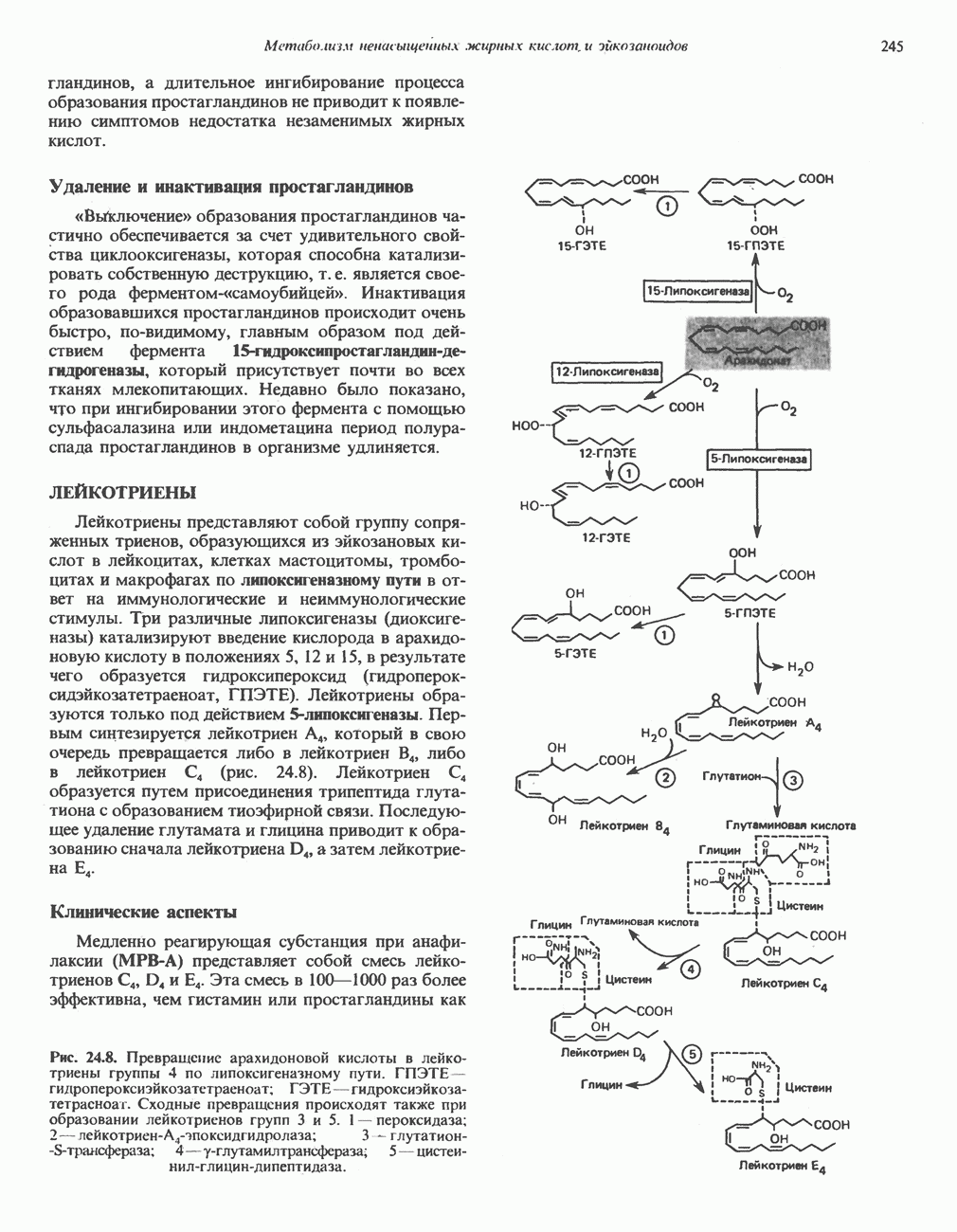
- ПРОСТАНОИДЫ
- ЛЕЙКОТРИЕНЫ
- Глава 25. Метаболизм ацилглицеролов и сфинголипидов
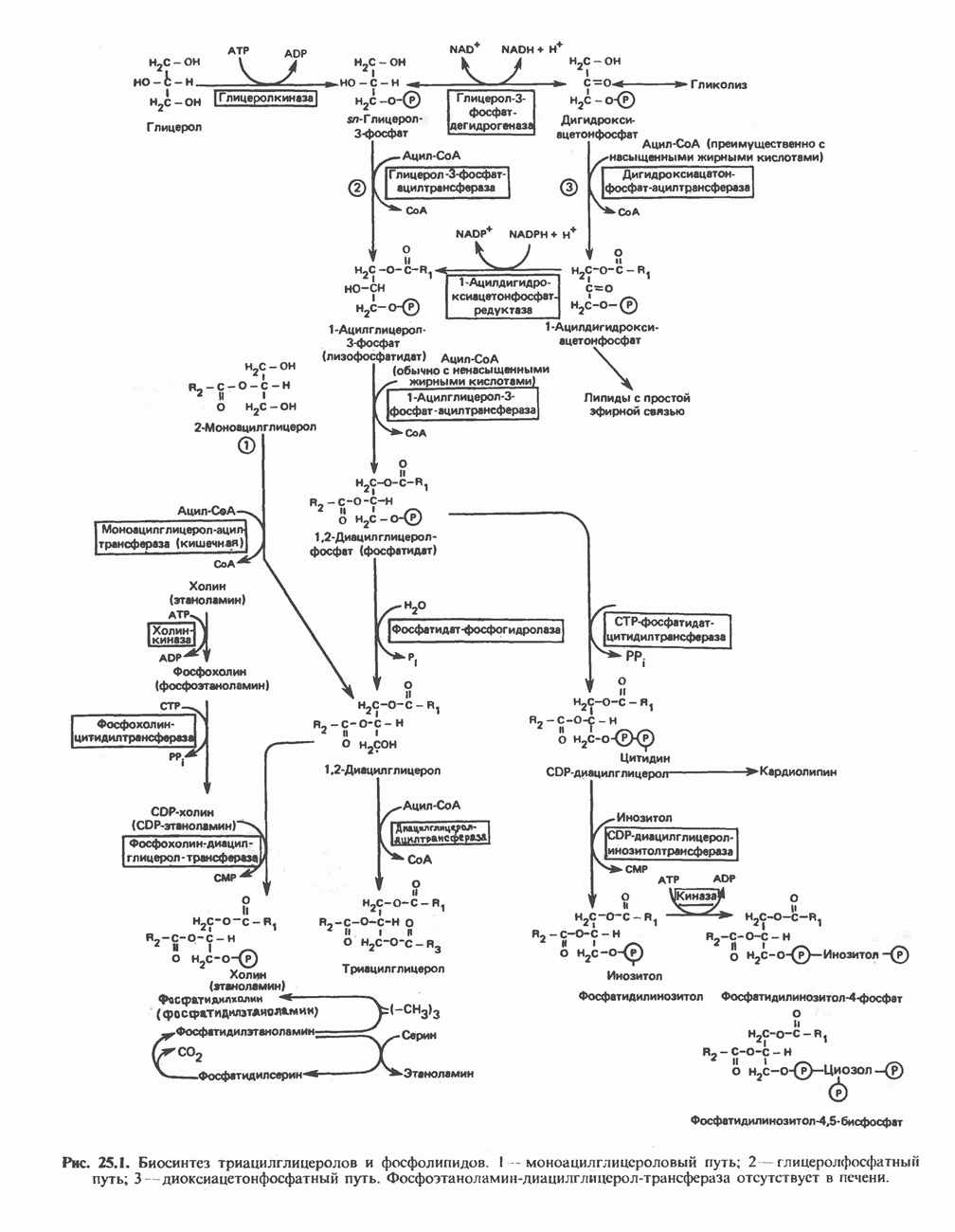
- МЕТАБОЛИЗМ АЦИЛГЛИЦЕРОЛОВ
- МЕТАБОЛИЗМ СФИНГОЛИПИДОВ
- ГЛИКОЛИПИДЫ
- ФОСФОЛИПИДЫ И СФИНГОЛИПИДЫ ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ (ЛИПИДОЗЫ)
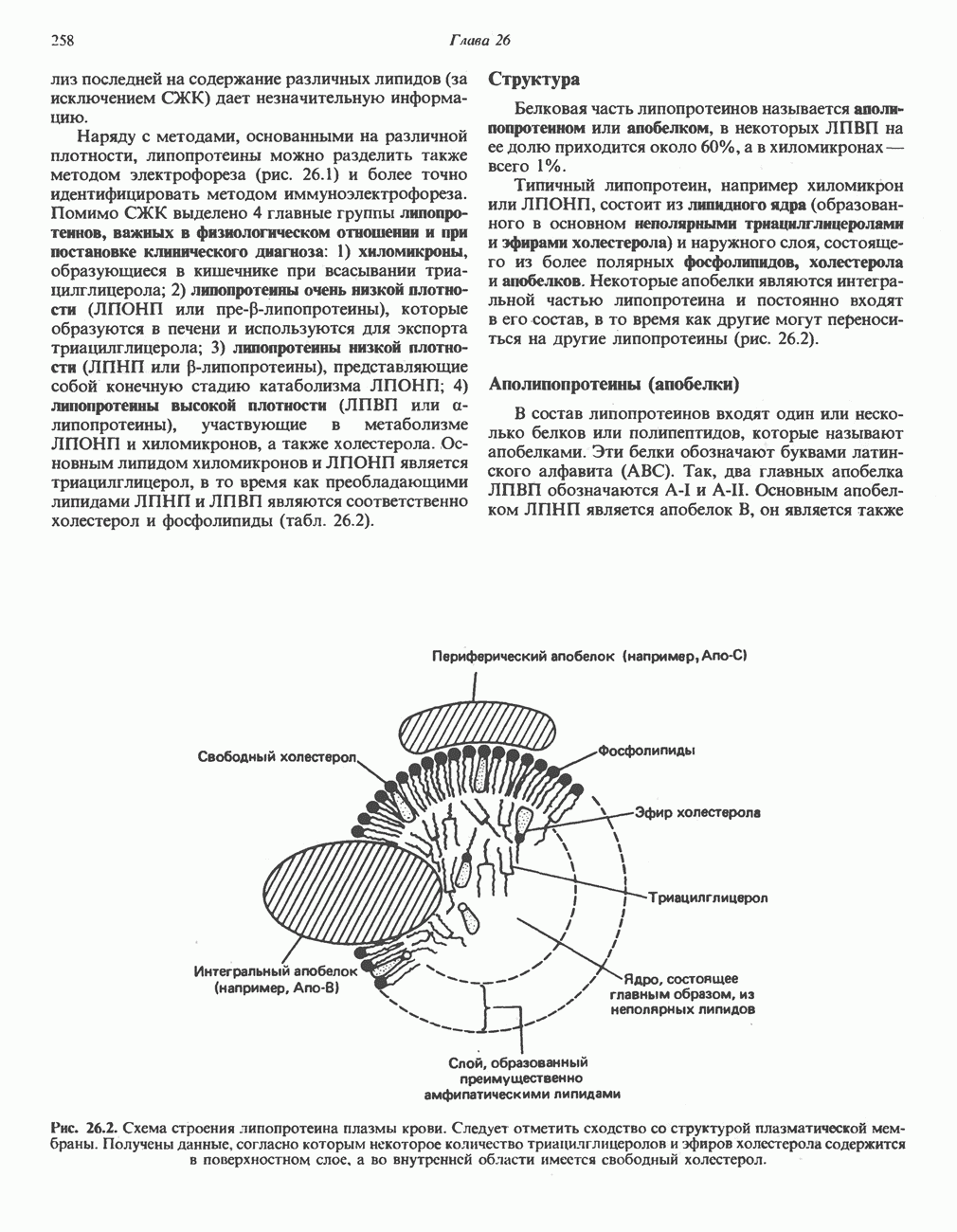
- Глава 26. Транспорт и запасание липидов
- ЛИПИДЫ ПЛАЗМЫ КРОВИ И ЛИПОПРОТЕИНЫ
- МЕТАБОЛИЗМ ЛИПОПРОТЕИНОВ ПЛАЗМЫ КРОВИ
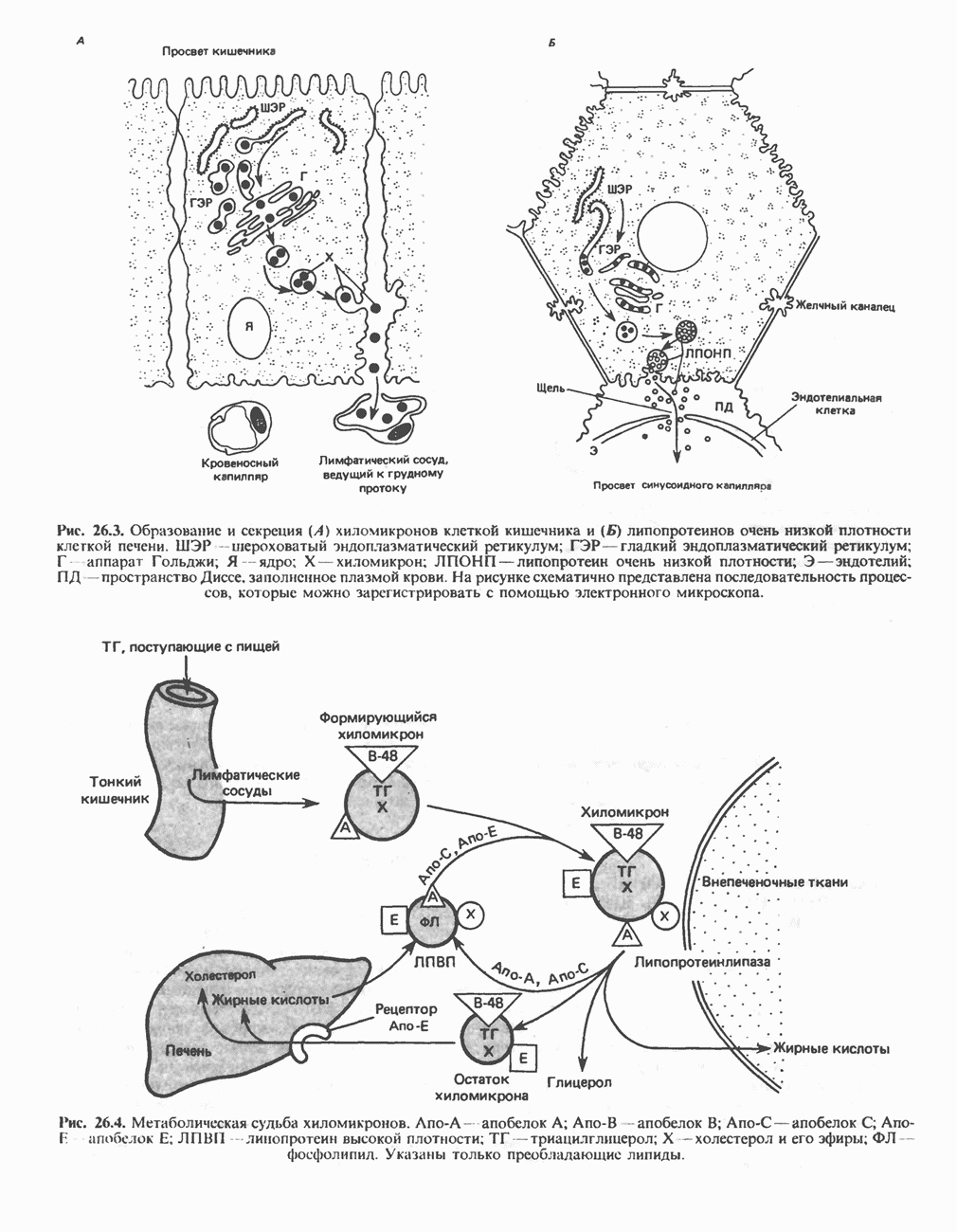
- ОБРАЗОВАНИЕ ХИЛОМИКРОНОВ И ЛИПОПРОТЕИНОВ ОЧЕНЬ НИЗКОЙ ПЛОТНОСТИ (ЛПОНП)
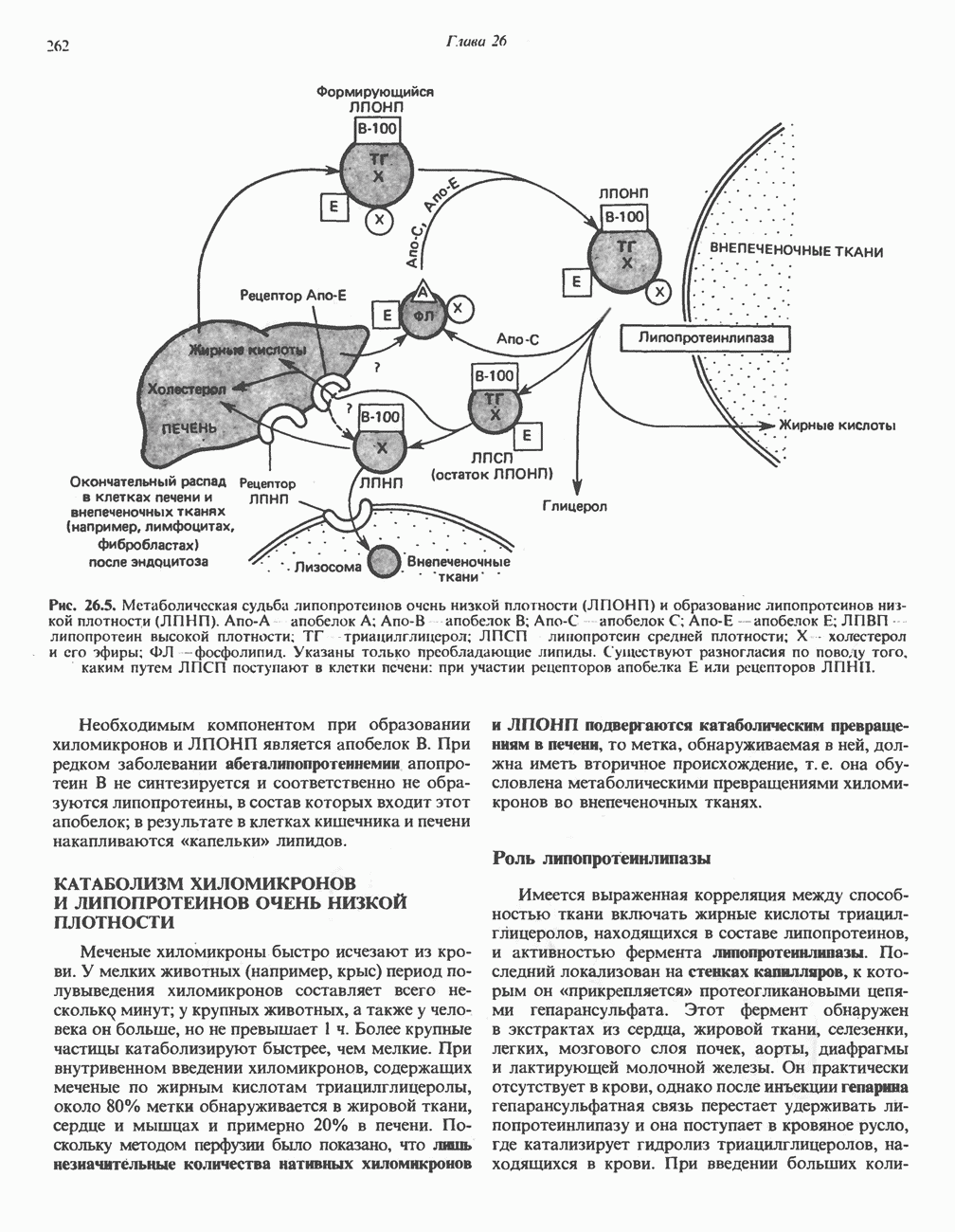
- КАТАБОЛИЗМ ХИЛОМИКРОНОВ И ЛИПОПРОТЕИНОВ ОЧЕНЬ НИЗКОЙ ПЛОТНОСТИ
- МЕТАБОЛИЗМ ЛПНП
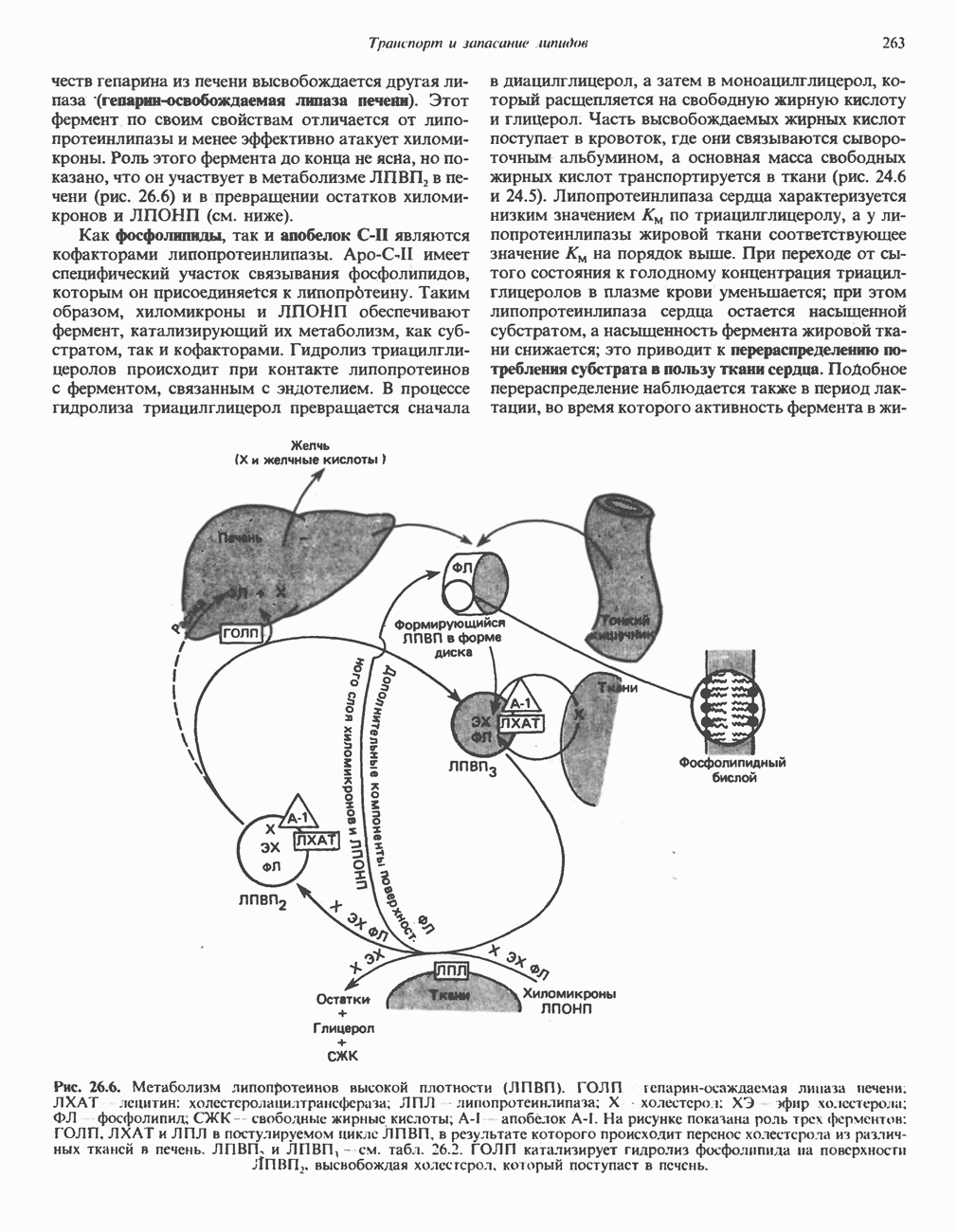
- МЕТАБОЛИЗМ ЛПВП (рис. 26.6)
- РОЛЬ ПЕЧЕНИ В ТРАНСПОРТЕ И МЕТАБОЛИЗМЕ ЛИПИДОВ
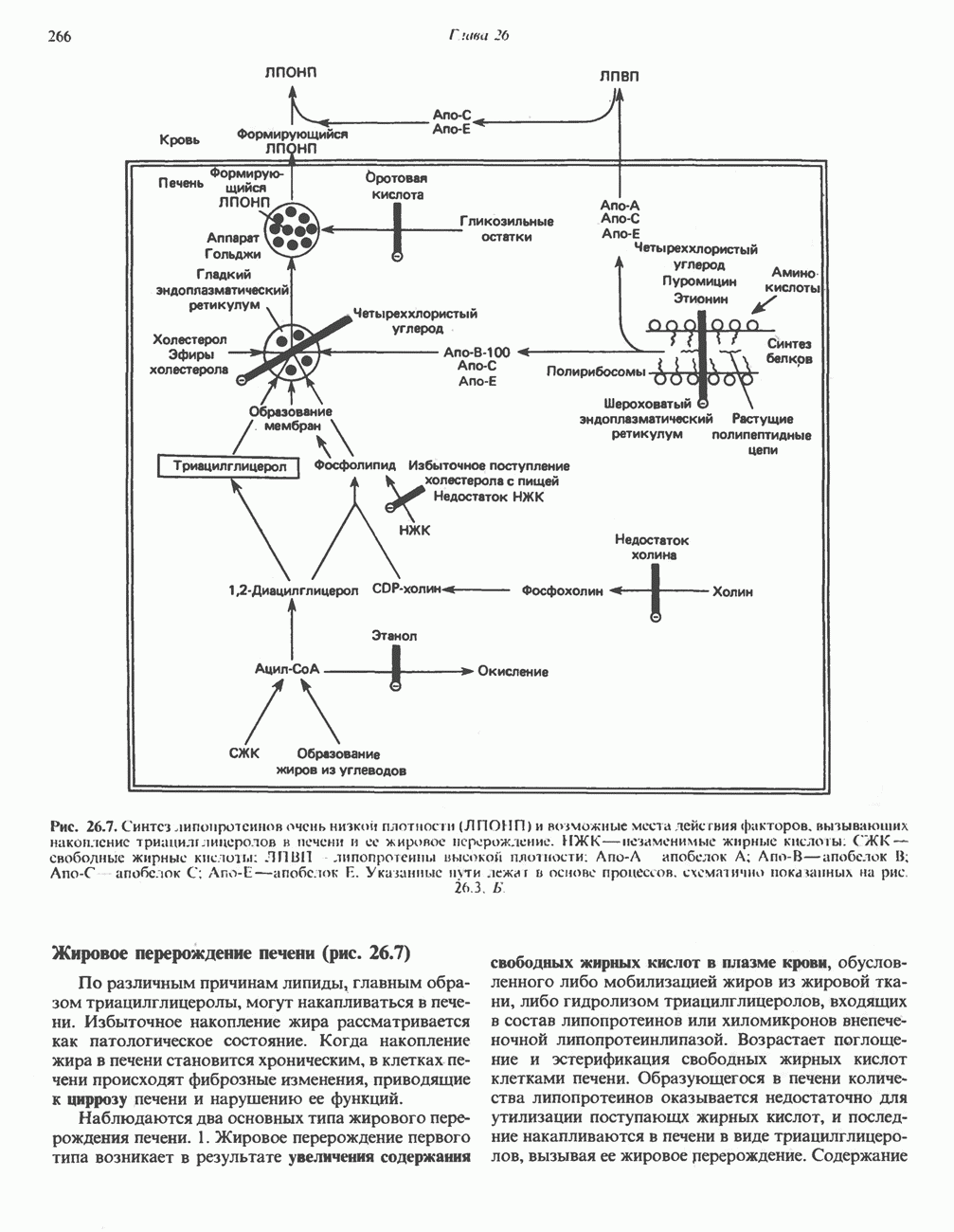
- СИНТЕЗ ТРИАЦИЛГЛИЦЕРОЛОВ И ОБРАЗОВАНИЕ ЛПОНП (рис. 26.7)
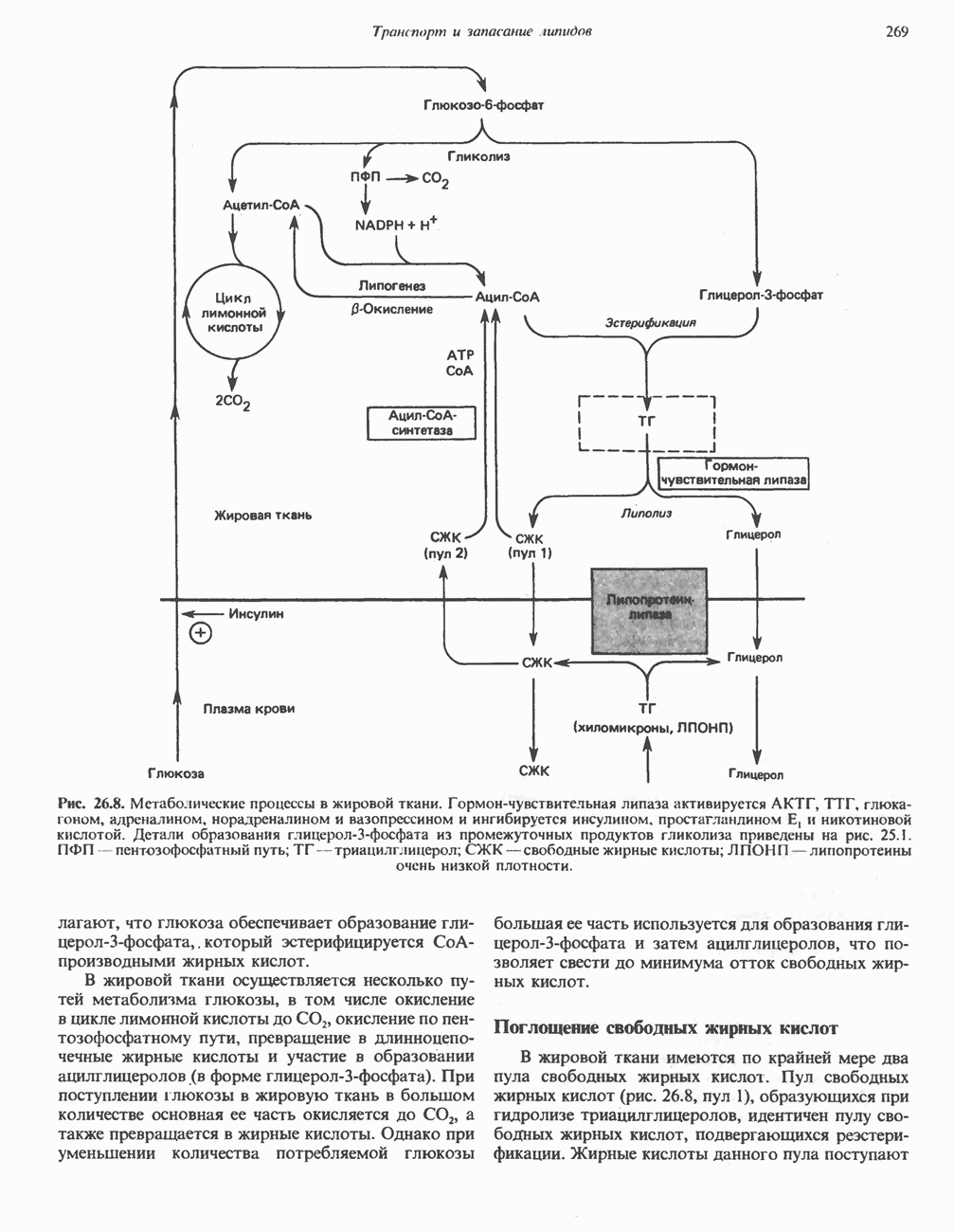
- МЕТАБОЛИЧЕСКИЕ ПРЕВРАЩЕНИЯ В ЖИРОВОЙ ТКАНИ И МОБИЛИЗАЦИЯ ЖИРОВ
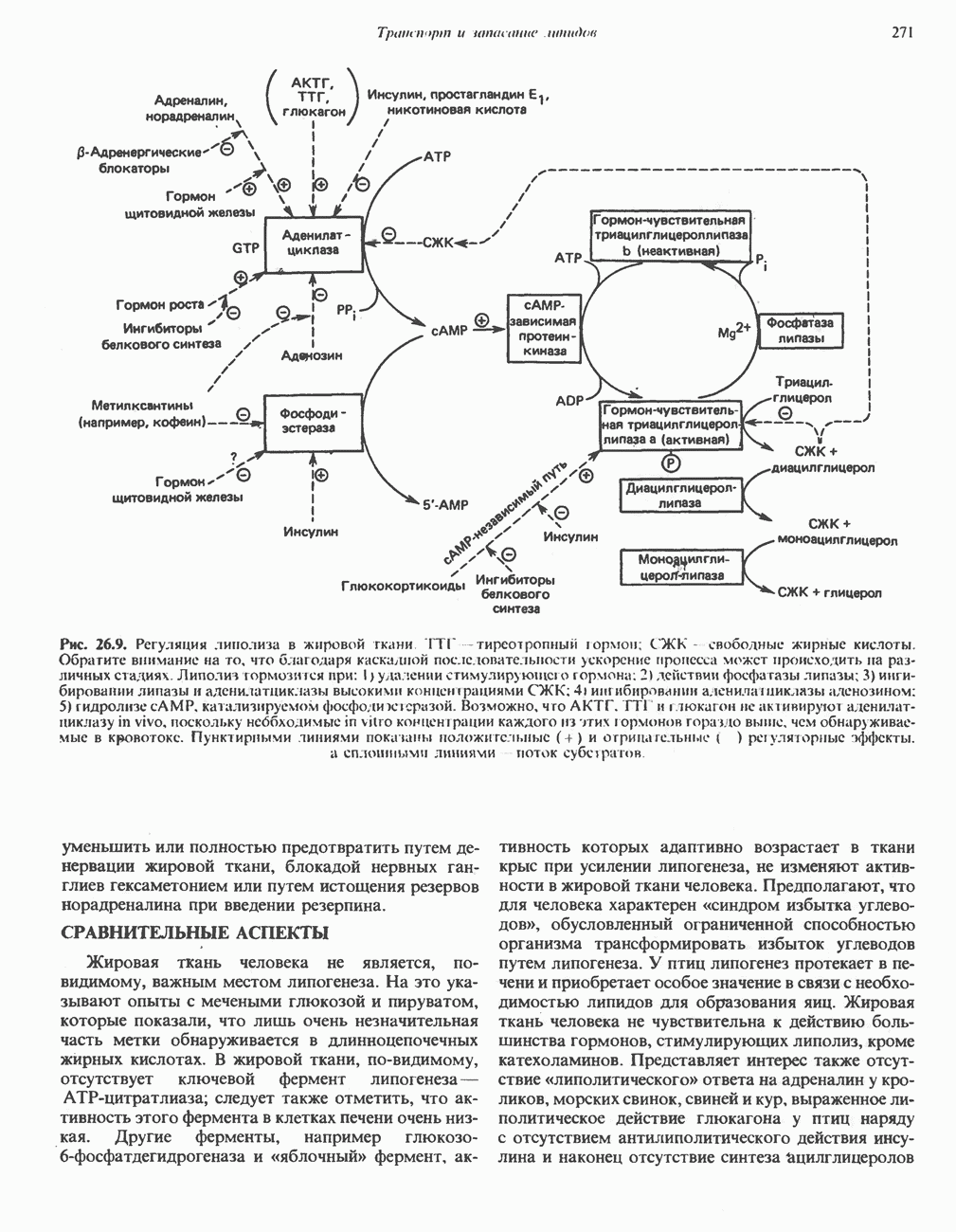
- РОЛЬ ГОРМОНОВ В МОБИЛИЗАЦИИ ЖИРОВ
- СРАВНИТЕЛЬНЫЕ АСПЕКТЫ
- РОЛЬ БУРОЙ ЖИРОВОЙ ТКАНИ В ТЕРМОГЕНЕЗЕ
- Глава 27. Синтез, транспорт и экскреция холестерола
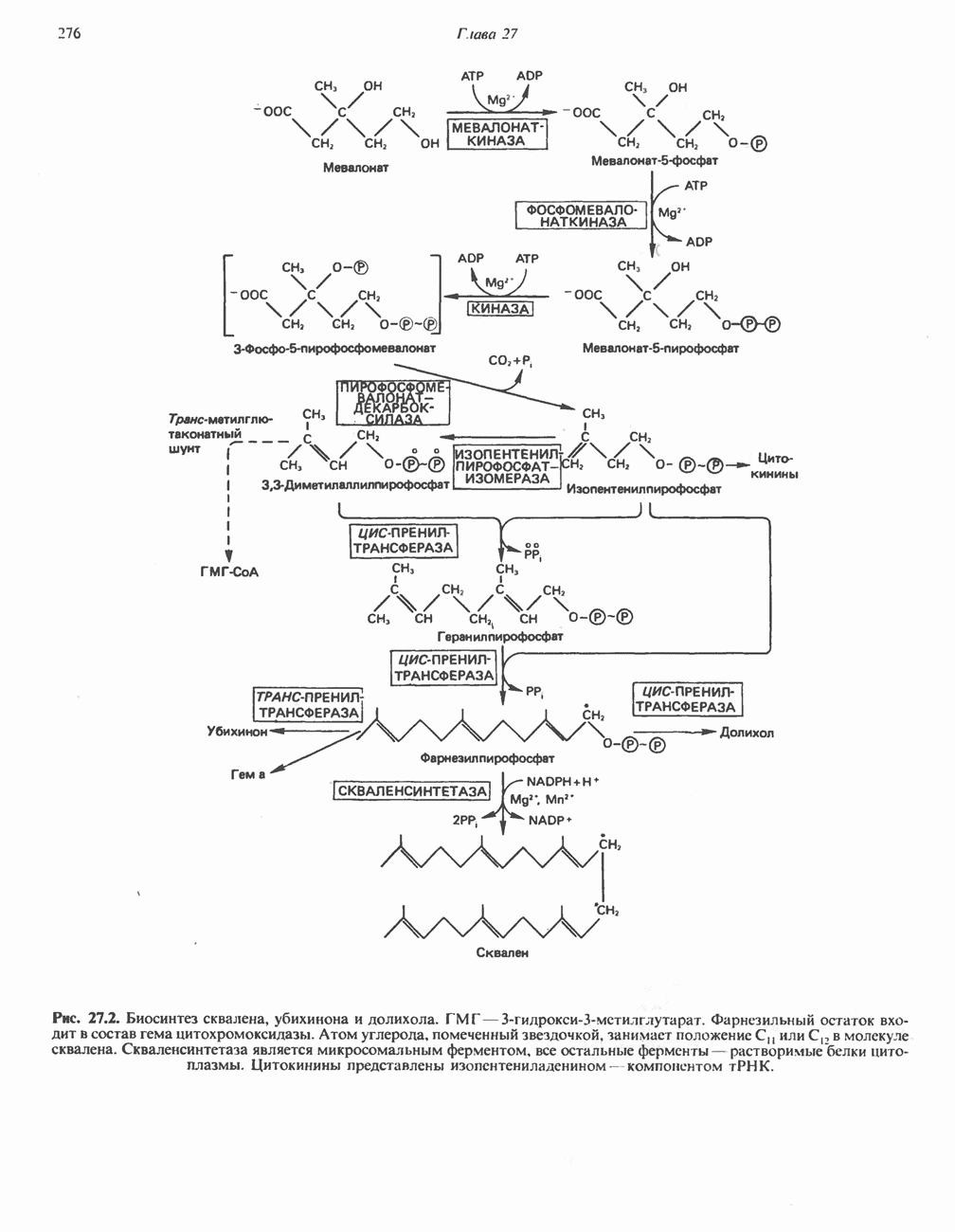
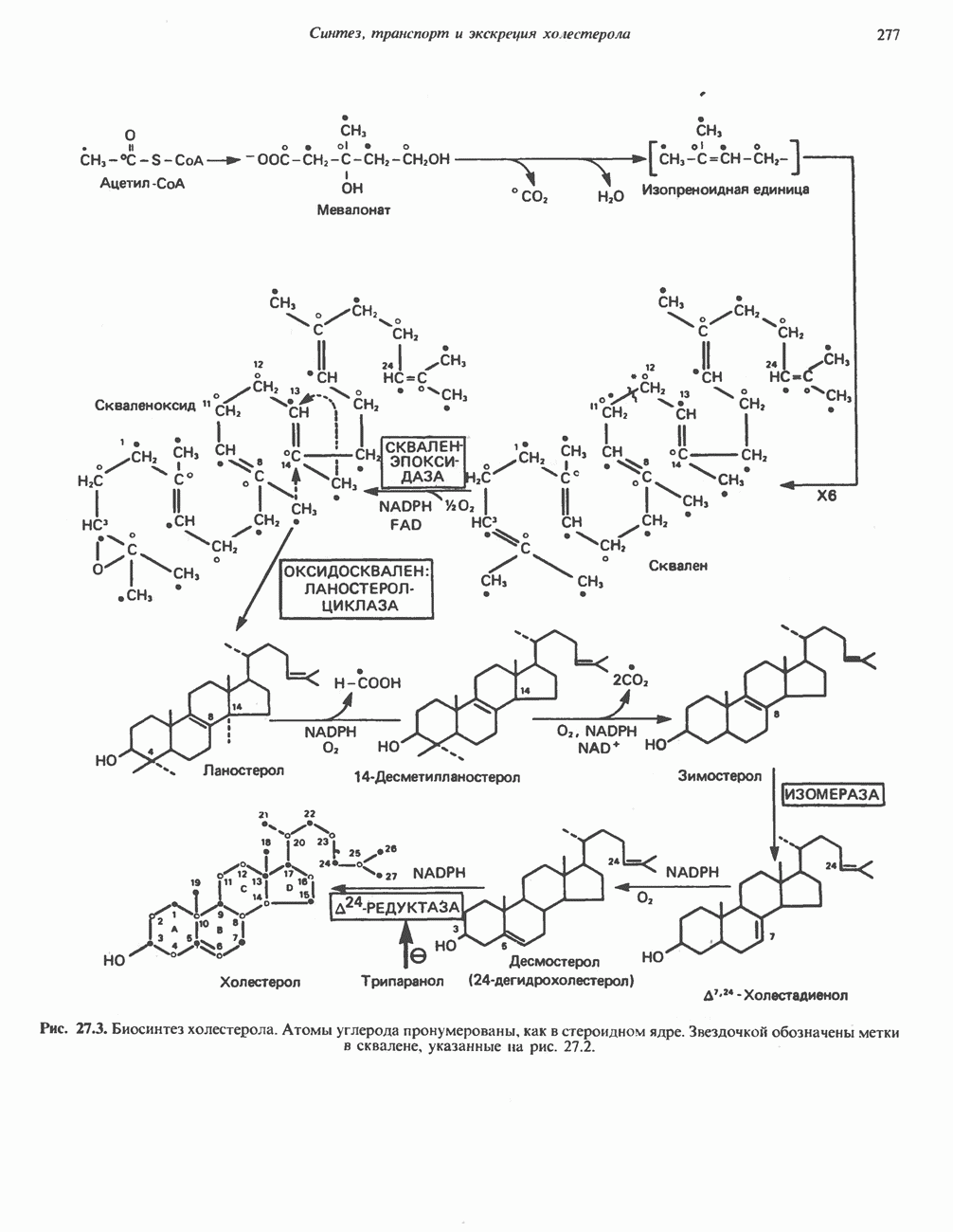
- БИОСИНТЕЗ ХОЛЕСТЕРОЛА
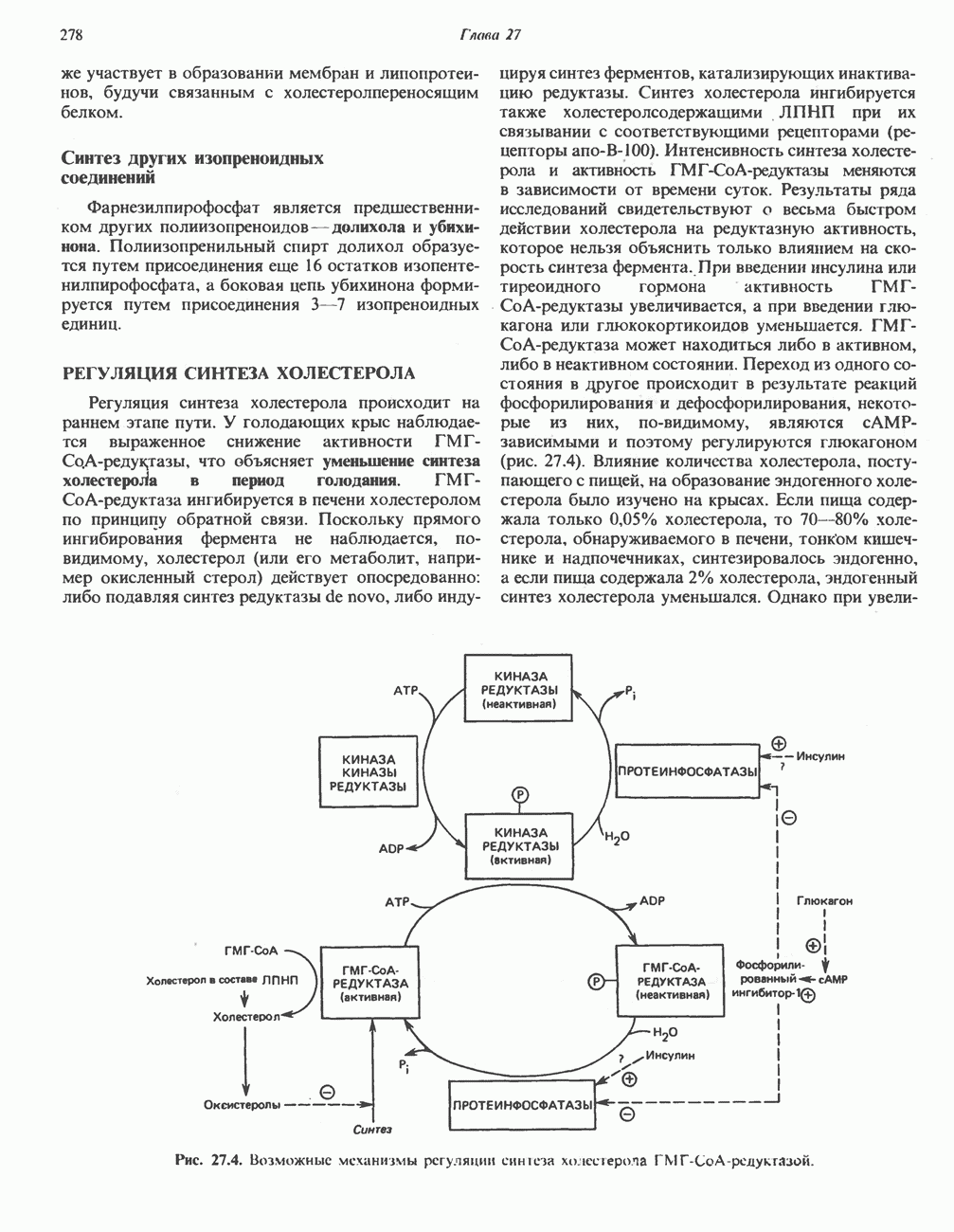
- РЕГУЛЯЦИЯ СИНТЕЗА ХОЛЕСТЕРОЛА
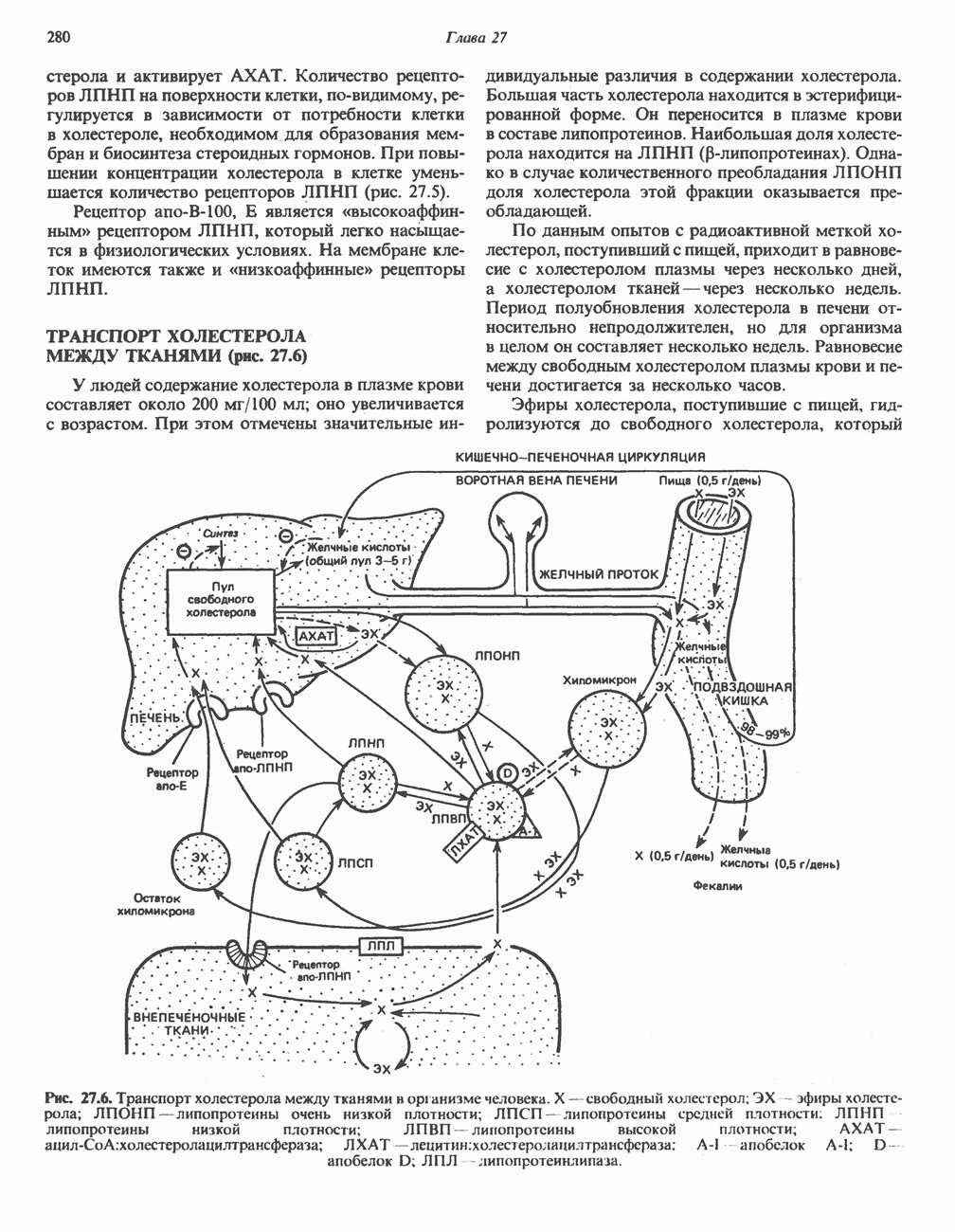
- ТРАНСПОРТ ХОЛЕСТЕРОЛА
- ТРАНСПОРТ ХОЛЕСТЕРОЛА МЕЖДУ ТКАНЯМИ (рис. 27.6)
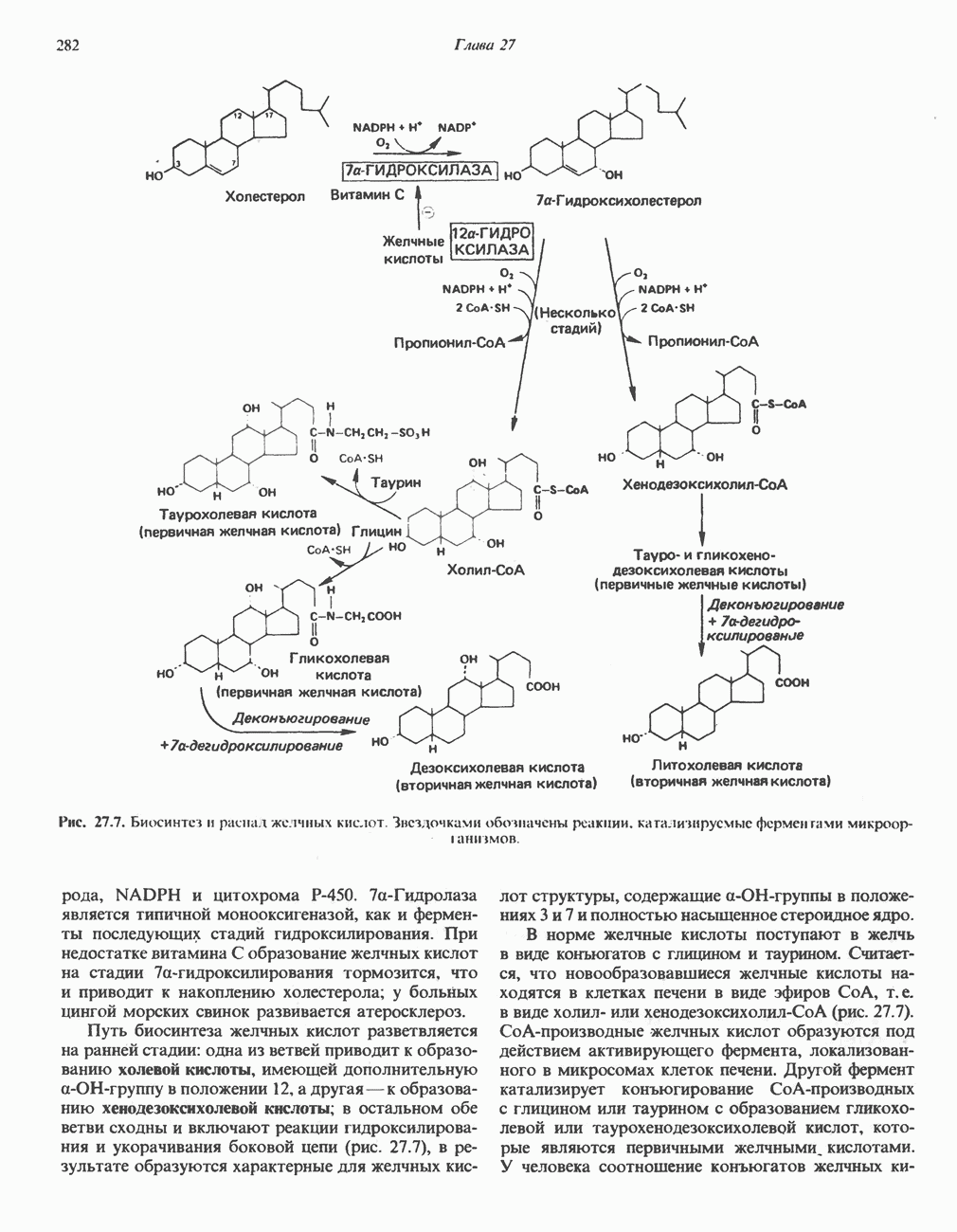
- ВЫВЕДЕНИЕ ХОЛЕСТЕРОЛА И ОБРАЗОВАНИЕ СОЛЕЙ ЖЕЛЧНЫХ КИСЛОТ
- КИШЕЧНО-ПЕЧЕНОЧНАЯ ЦИРКУЛЯЦИЯ ЖЕЛЧНЫХ КИСЛОТ
- КЛИНИЧЕСКИЕ АСПЕКТЫ
- Глава 28. Регуляция метаболизма липидов и источники энергии в тканях
- РЕГУЛЯЦИЯ БИОСИНТЕЗА ЖИРНЫХ КИСЛОТ (ЛИПОГЕНЕЗА)
- МОЛЕКУЛЯРНЫЕ ФАКТОРЫ, РЕГУЛИРУЮЩИЕ ЛИПОГЕНЕЗ
- РЕГУЛЯЦИЯ ОКИСЛЕНИЯ ЖИРНЫХ КИСЛОТ
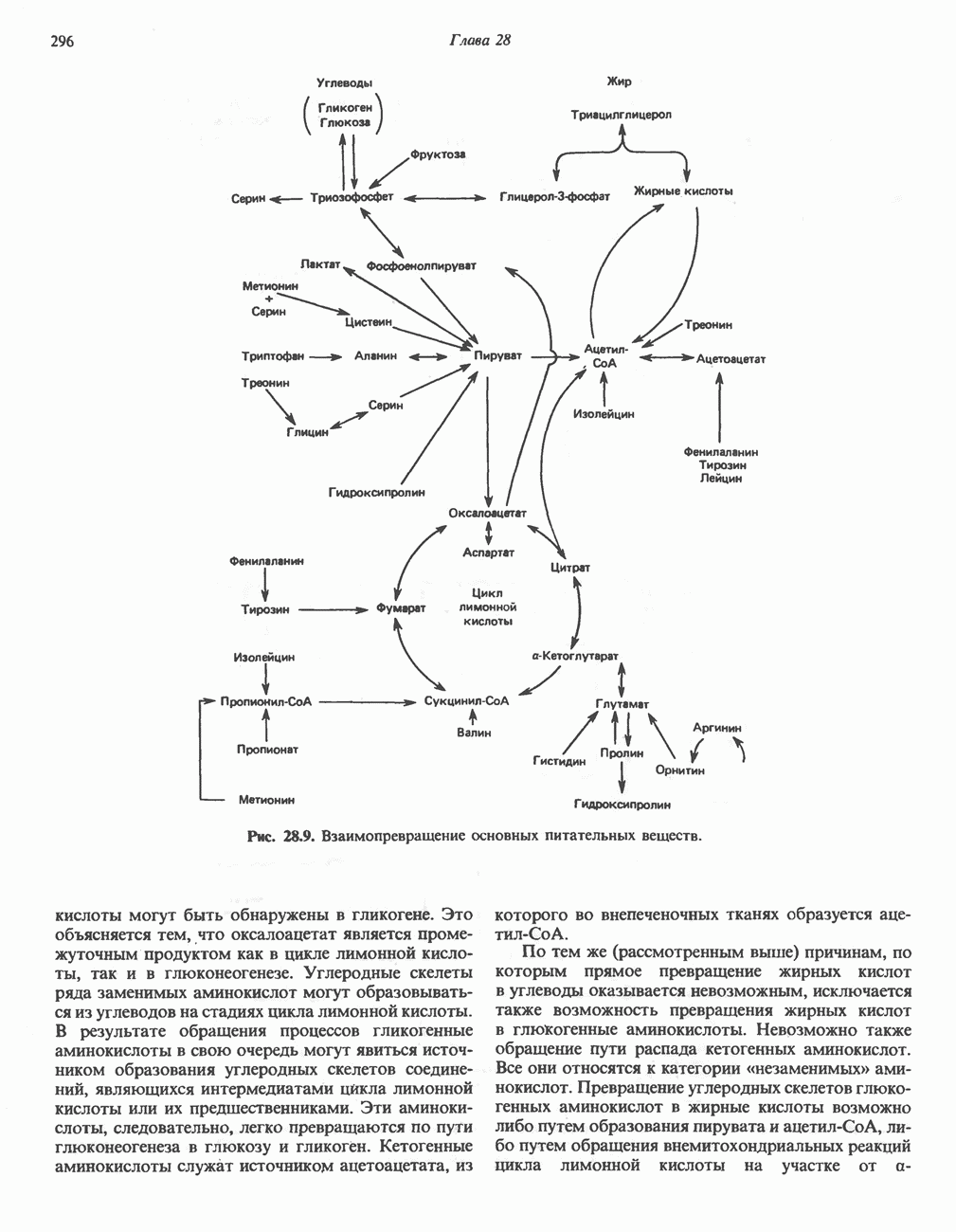
- ВЗАИМНОЕ ПРЕВРАЩЕНИЕ ОСНОВНЫХ ПИТАТЕЛЬНЫХ ВЕЩЕСТВ (рис. 28.9)
- ЭКОНОМИКА УГЛЕВОДНОГО И ЛИПИДНОГО ОБМЕНА В ОРГАНИЗМЕ
- ГОЛОДАНИЕ
- Раздел III. Метаболизм белков и аминокислот
- Глава 29. Биосинтез аминокислот
- БИОСИНТЕЗ ЗАМЕНИМЫХ АМИНОКИСЛОТ
- БИОСИНТЕЗ НЕЗАМЕНИМЫХ АМИНОКИСЛОТ
- Глава 30. Катаболизм азота аминокислот
- ПЕРЕАМИНИРОВАНИЕ
- ОКИСЛИТЕЛЬНОЕ ДЕЗАМИНИРОВАНИЕ
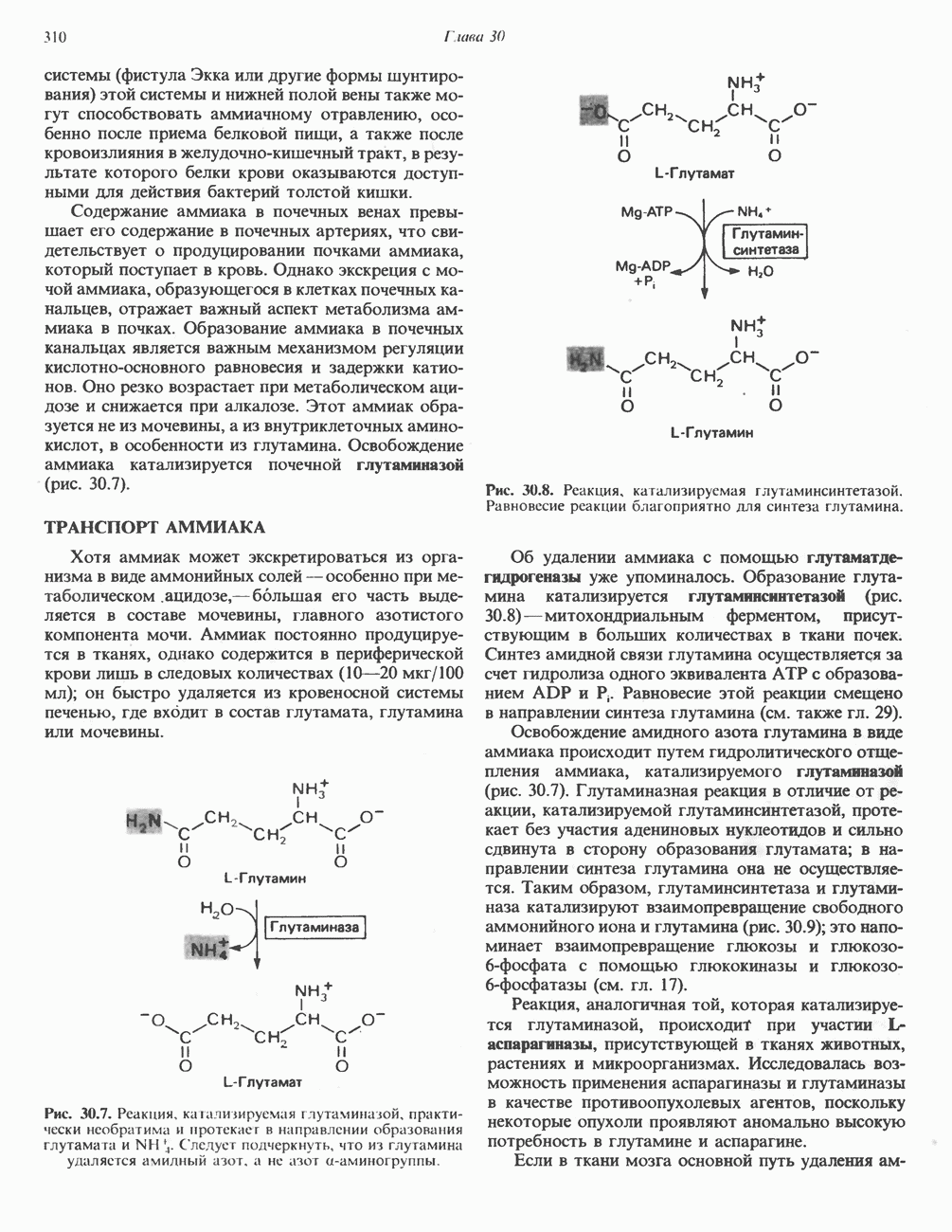
- ОБРАЗОВАНИЕ АММИАКА
- ТРАНСПОРТ АММИАКА
- ОБМЕН АМИНОКИСЛОТАМИ МЕЖДУ ОРГАНАМИ В ПОСТАБСОРБТИВНОМ СОСТОЯНИИ
- ОБМЕН АМИНОКИСЛОТ МЕЖДУ ОРГАНАМИ ПОСЛЕ ПРИЕМА ПИЩИ
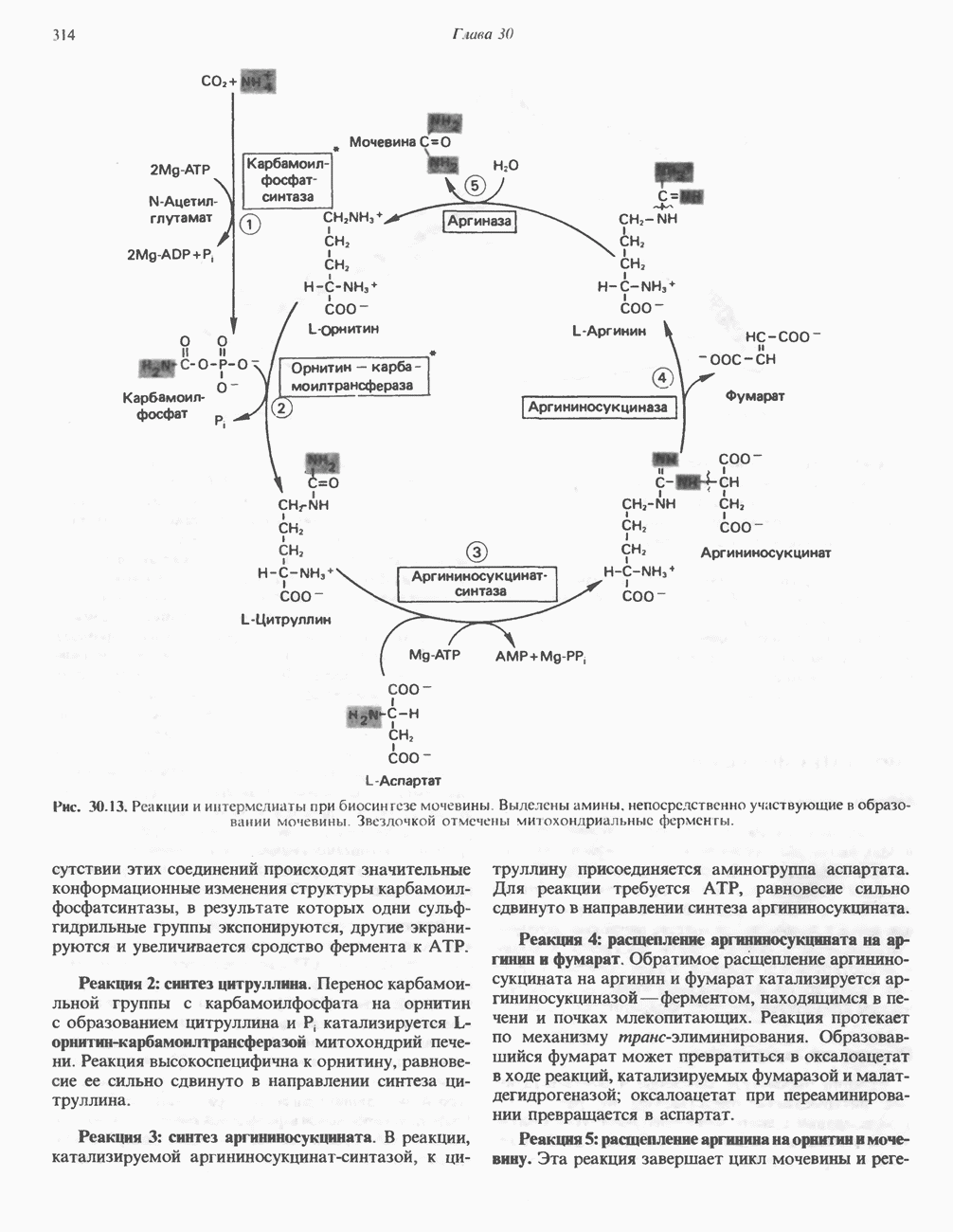
- БИОСИНТЕЗ МОЧЕВИНЫ
- РЕГУЛЯЦИЯ СИНТЕЗА МОЧЕВИНЫ
- МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ ЦИКЛА МОЧЕВИНЫ
- Глава 31. Катаболизм углеродного скелета аминокислот
- ПРЕВРАЩЕНИЕ УГЛЕРОДНОГО СКЕЛЕТА ОБЫЧНЫХ L-a-АМИНОКИСЛОТ В АМФИБОЛИЧЕСКИЕ ИНТЕРМЕДИАТЫ
- АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ ОКСАЛОАЦЕТАТ
- АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ а-КЕТОГЛУТАРАТ
- АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ ПИРУВАТ
- АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ АЦЕТИЛ-КОФЕРМЕНТ А
- АМИНОКИСЛОТЫ, ОБРАЗУЮЩИЕ СУКЦИНИЛ-КОФЕРМЕНТ А
- Глава 32. Превращение аминокислот в специализированные продукты
- ГЛИЦИН
- р-АЛАНИНОВЫЕ ДИПЕПТИДЫ
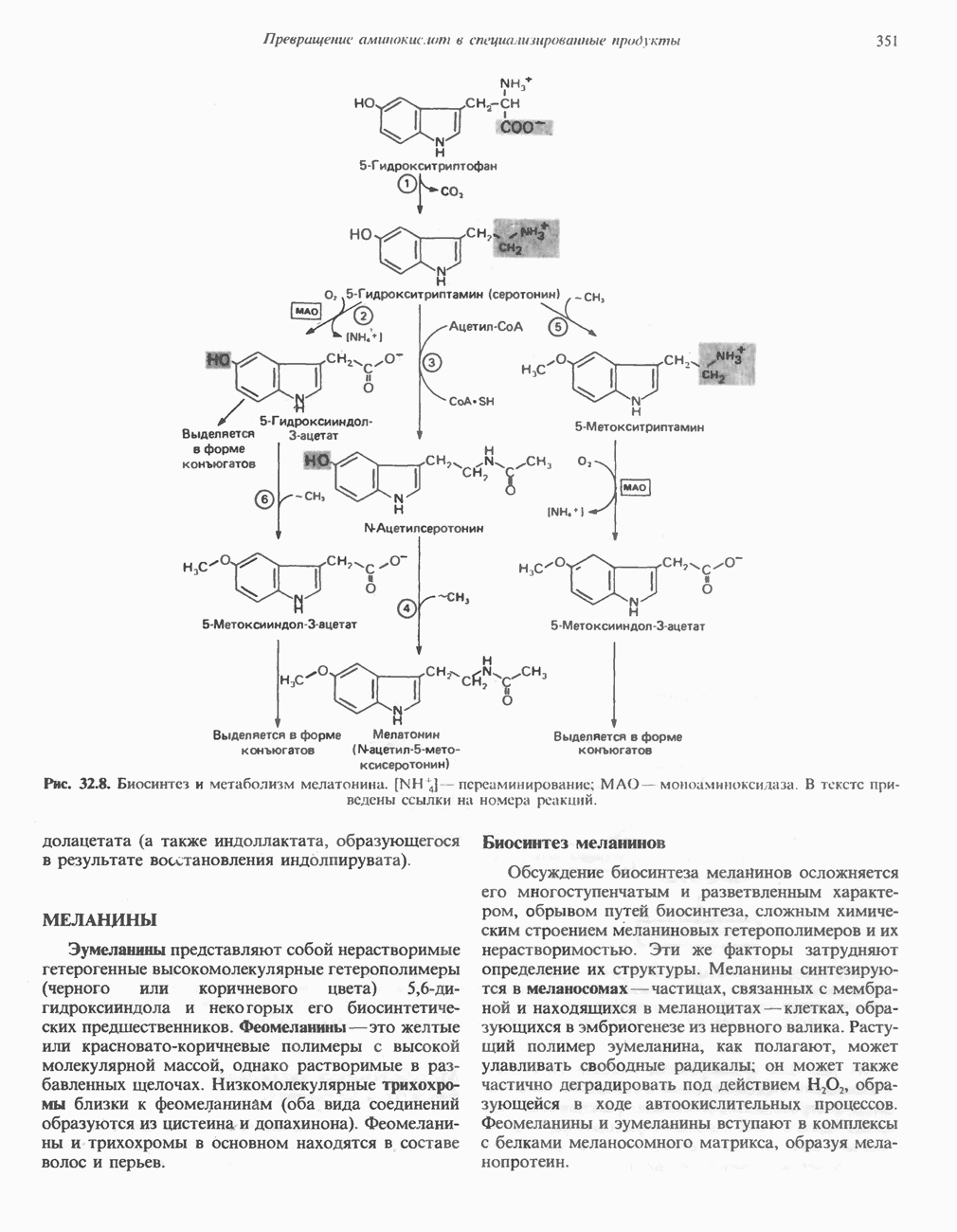
- ТРИПТОФАН
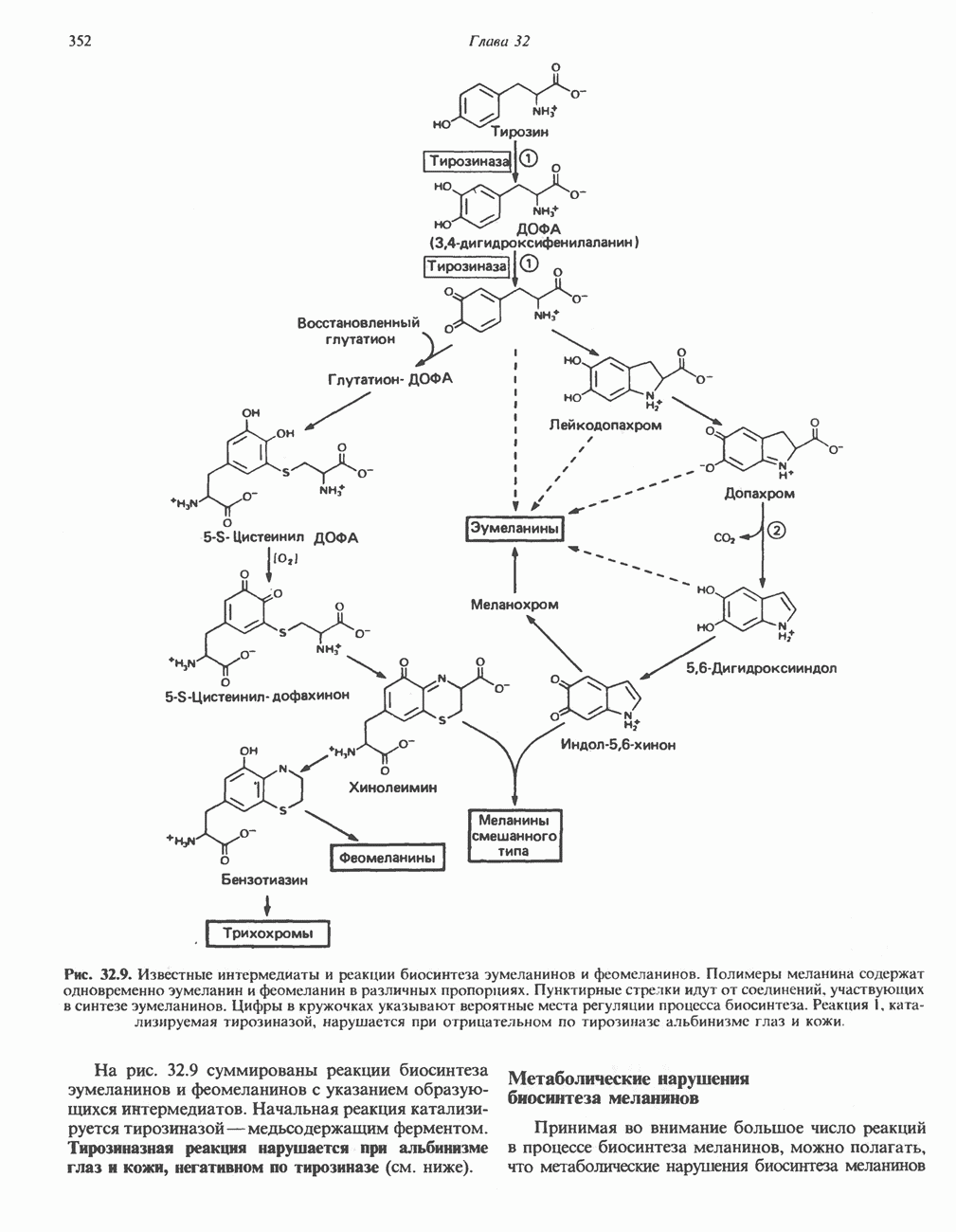
- МЕЛАНИНЫ
- ТИРОЗИН
- КРЕАТИН И КРЕАТИНИН
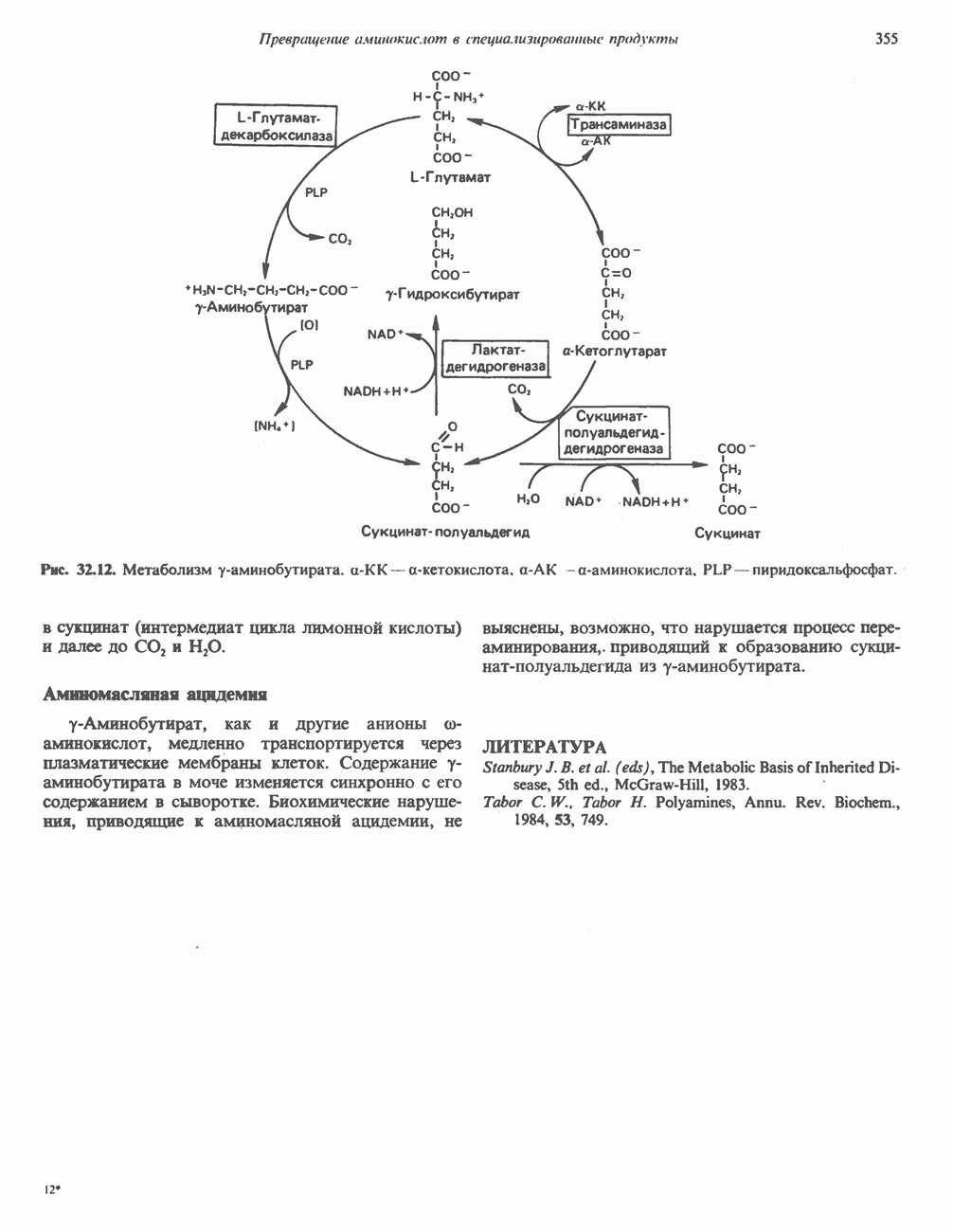
- у-АМИНОБУТИРАТ
- Глава 33. Порфирины и желчные пигменты
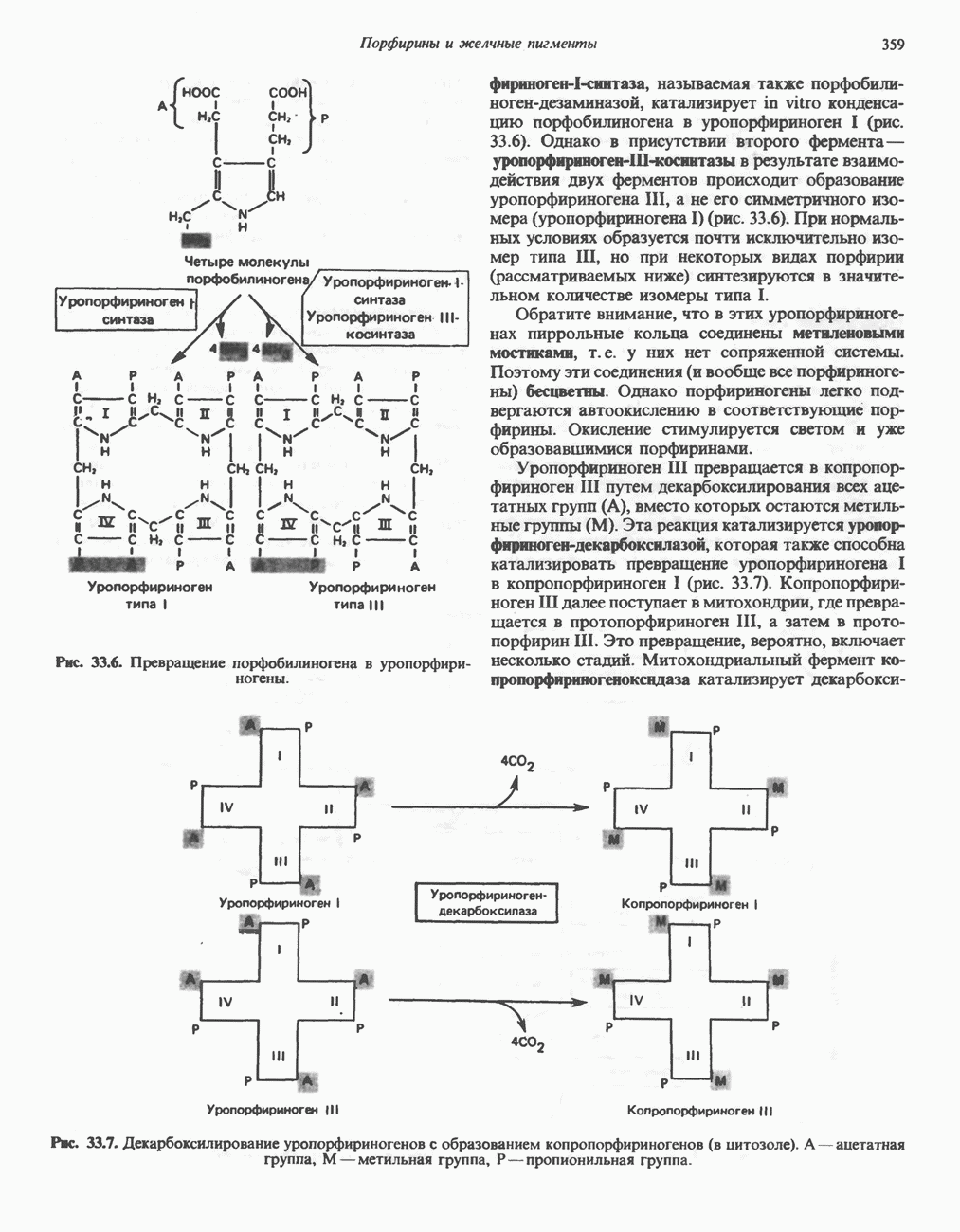
- ПОРФИРИНЫ
- ПОРФИРИН
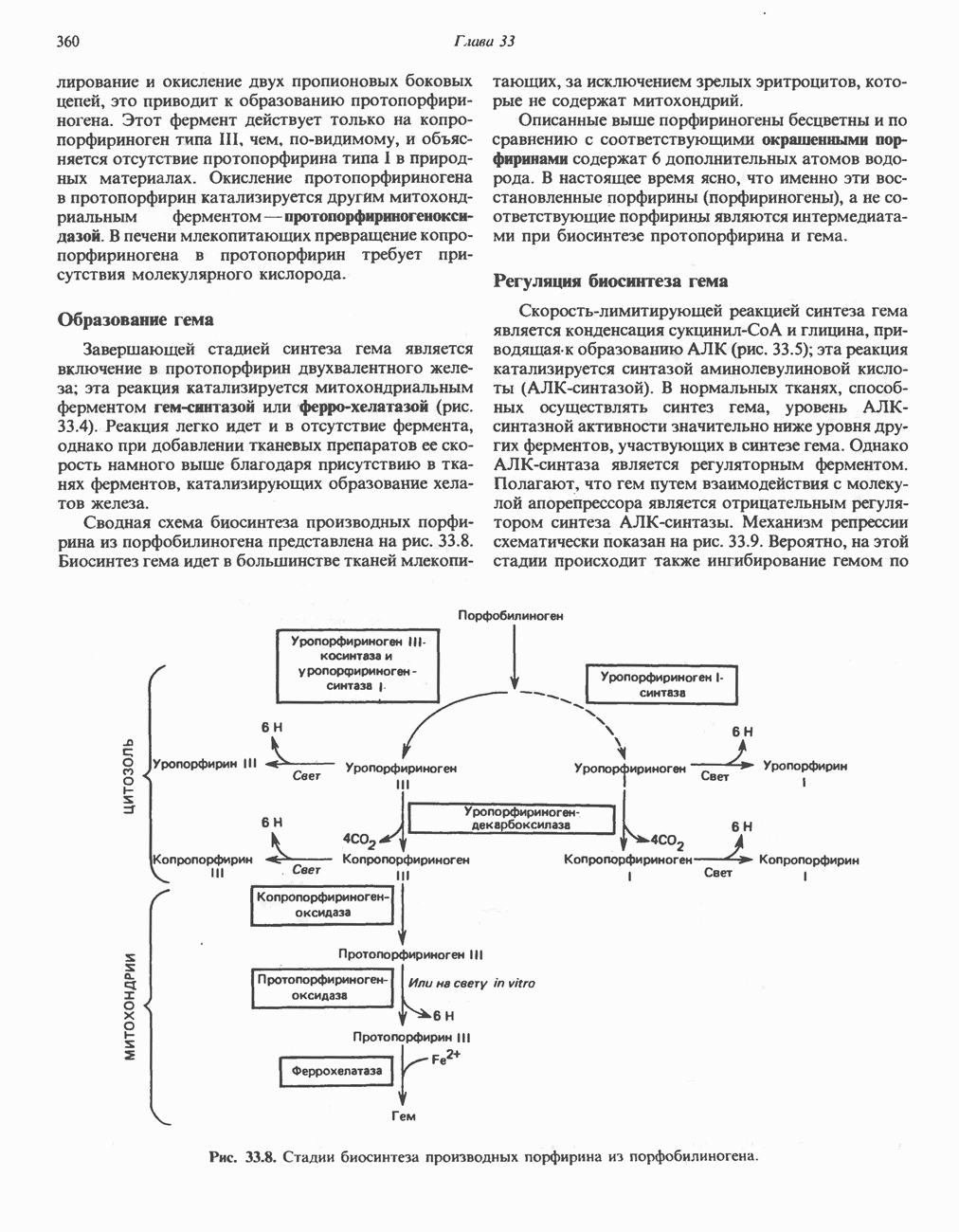
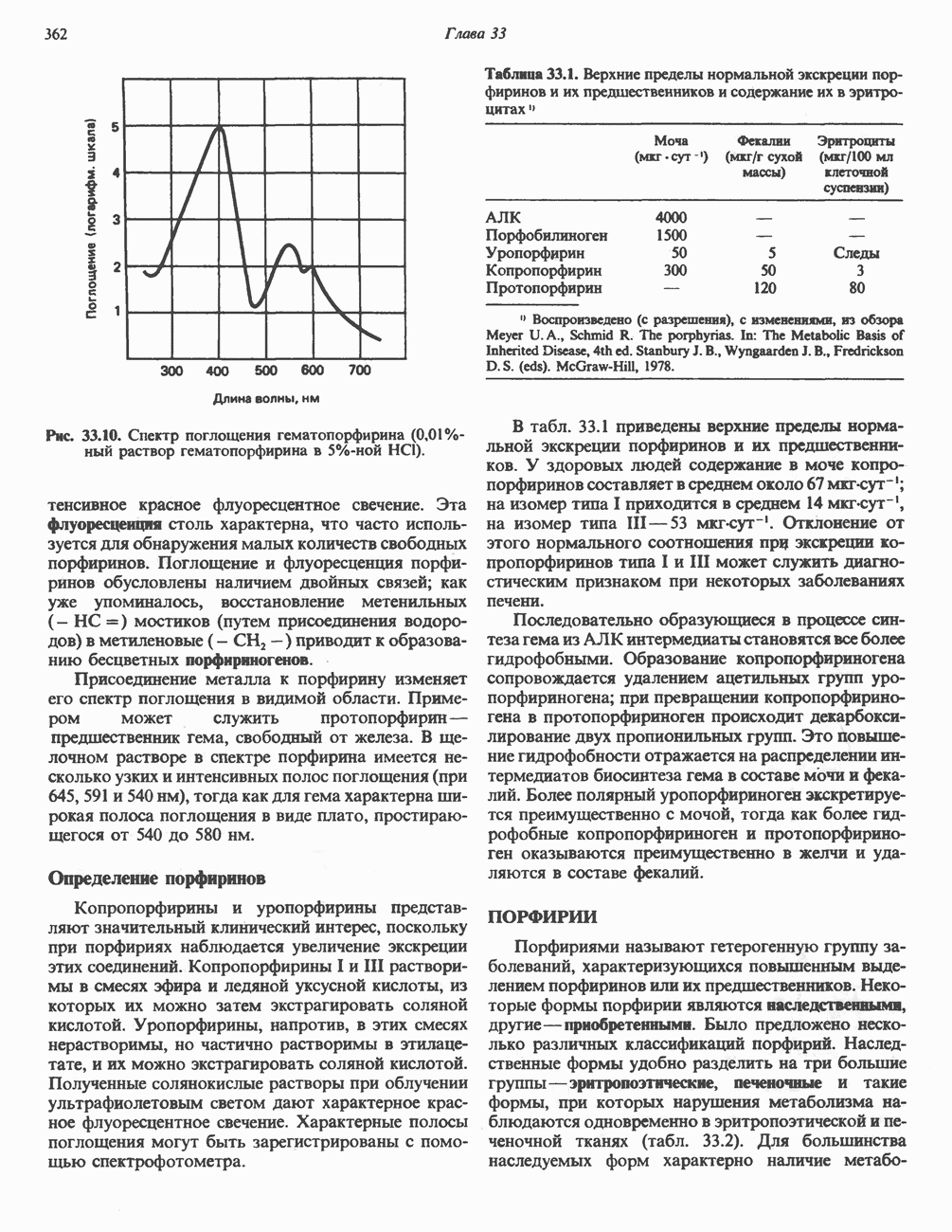
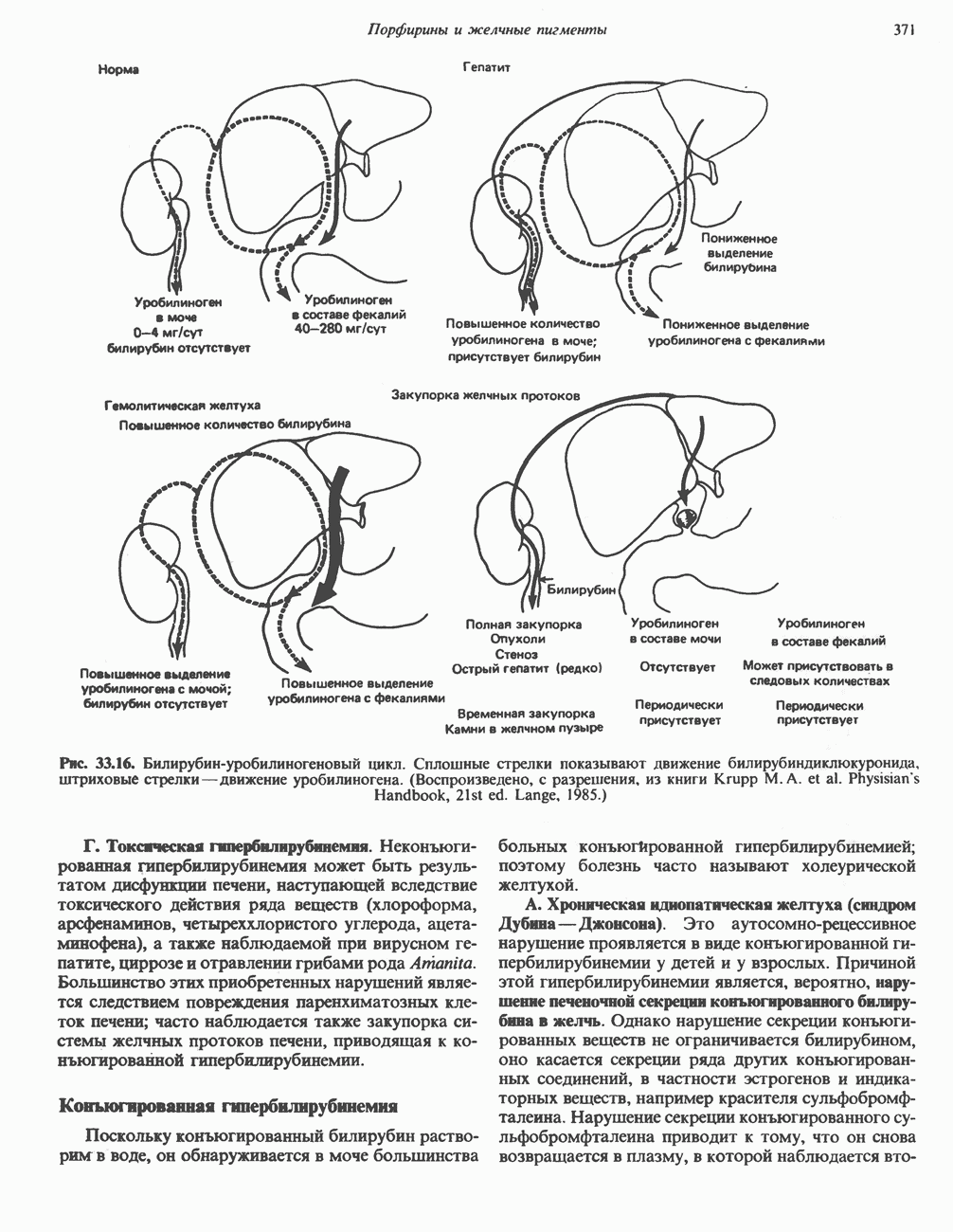
- КАТАБОЛИЗМ ГЕМА: ОБРАЗОВАНИЕ ЖЕЛЧНЫХ ПИГМЕНТОВ
- МЕТАБОЛИЗМ БИЛИРУБИНА В КИШЕЧНИКЕ
- ГИПЕРБИЛИРУБИНЕМИЯ
- Список сокращений